
петрушка для прерывания беременности на ранних сроках
Обновлено:
Аир болотный - кровоостанавливающее действие, стимулирует перистальтику кишечника, повышает тонус матки, высокая гормональная активность.
Алоэ (столетник) - вызывает прилив крови к органам малого таза, стимулирует перистальтику кишечника. Нанесение экстракта алое на поверхность кожи обычно не представляет никакой опасности.
Амми большая - токсична.
Анис (плоды) - стимулирует образование эстрогенов в яичниках.
Арника - ядовитое растение, прием внутрь беременным противопоказан, кровоостанавливающее действие, повышает тонус матки.
Багульник болотный - абортивное действие, ядовит.
Барбарис - содержит алкалоиды, оказывает абортивное действие.
Белена черная - сильно ядовитое растение.
Березовые почки - при превышении дозировки и длительном приеме возможно раздражающее действие на почки.
Буквица лекарственная - ядовитое растение.
Бузина черная - слабительное действие, может спровоцировать гипертонус матки.
Василек синий - содержит активные соединения с циановым компонентом, ядовит.
Горец перечный (водяной перец) - сильное кровоостанавливающее действие, токсичен, усиливает тонус мышц матки
Горец почечуйный - сильное кровоостанавливающее растение, усиливает тонус мышц матки
Грушанка круглолистная - кровоостанавливающее действие, стимулирует выработку эстрогенов в яичниках, повышает тонус матки.
Девясил - противопоказан при беременности и болезнях почек, содержит фитогормоны, обладающие инсулиноподобным действием.
Донник лекарственный - замедляет свертываемость крови (содержит непрямые антикоагулянты),
Душица обыкновенная - оказывает тонизирующее действие на гладкую мускулатуру матки, абортивное действие
Жостер - усиливает перистальтику кишечника и может повышать тонус матки
Золототысячник - возбуждающее средство, повышает тонус матки.
Зверобой - растение ядовито, стимулирует выработку эстрогенов яичниками, очень сильная трава, при длительном применении вызывает сужение кровеносных сосудов и повышает артериальное давление, используют только после родов (антибактериальное и противовоспалительное действие).
Иссоп - содержит высокие концентрации эфирных масел, при приеме внутрь усиливает перистальтику кишечника, повышает тонус матки.
Календула - вызывает сокращения матки. Цветки календулы допустимо использовать только в составе сборов (в лечении раннего токсикоза беременных).
Кассия узколистная - стимулирует моторику кишечника, повышает тонус матки.
Кирказон обыкновенный - ядовитое растение, абортивное действие
Крапива - сильное кровоостанавливающее действие, повышает тонус матки.
Кровохлебка - кровоостанавливающее и сосудосуживающее действие, провоцирует прерывание беременности.
Крушина ломкая (ольховидная, слабительная) - усиливает перистальтику кишечника и оказывает тонизирующее действие на гладкую мускулатуру матки. Противопоказана во второй половине беременности. Свежая кора крушины ядовита! Кору крушины нужно покупать в аптеке, или выдерживать после сбора 2 года в сухом месте.
Копытень - ядовитое растение,
Кошачья лапка двудомная (бессмертник) - усиливает свертываемость крови
Кубышка желтая (корневище) - содержит много эстрогенов, ядовитое растение.
Кувшинка белая (водяная лилия) - ядовитое растение.
Кукурузные рыльца - усиливают свертываемость крови
Лаванда - повышает тонус матки.
Ламинария - противопоказана при болезнях почек, при тех заболеваниях щитовидной железы, когда нежелательно применение йода
Лапчатка прямостоячая - стимулирует выработку эстрогенов яичниками,
Лапчатка гусиная - стимулирует выработку эстрогенов яичниками
Любисток лекарственный - абортивное действие, вызывает прилив крови к органам малого таза.
Манжетка обыкновенная - кровоостанавливающее действие, стимулирует сокращения матки.
Мать-и-мачеха - высокое содержание алкалоидов, используют только в сборах.
Марена красильная - сильное слабительное действие, вызывает гипертонус матки (содержится в препарате Цистенал).
Можжевельник обыкновенный - повышает тонус матки, может спровоцировать выкидыш
Молочай - сильно ядовитое растение.
Мята полевая, болотная и лесная (дикорастущая) - высокий уровень эфирных масел, при приеме внутрь нарушает детородную функцию, провоцируя выкидыш. Это не относится к мяте садовой (культурной).
Омела белая - сильное кровоостанавливающее действие, повышает тонус матки, ядовита.
Папоротник мужской - сильно ядовитое растение.
Паслен черный - ядовитое растение.
Пастушья сумка - сильное кровоостанавливающее действие, повышает тонус матки.
Переступень белый (бриония) - ядовитое растение.
Петрушка - противопоказана в больших количествах в первые два триместра беременности, т.к. она вызывает сокращение матки.
Пижма - вызывает сокращения матки, ядовита.
Полынь - ядовитое растение, применение требует точной дозировки и осторожности, при передозировке возникают судороги, галлюцинации, явления психического расстройства,
Ревень - усиливает перистальтику кишечника и может повышать тонус матки, противопоказан при геморрое, подагре, моче-каменной болезни (оксалатные камни)
Розмарин - содержит эфирные масла в больших концентрациях, повышает тонус матки.
Ромашка - стимулирует выработку эстрогенов (в чистом виде и в больших концентрациях), строго противопоказана на ранних сроках беременности, во втором и третьем триместрах возможно применение только в малых дозах (лучше в сборах).
Рута пахучая - обладает абортивным действием, ядовита.
Дикий сельдерей (семена) - высокое содержание эфирных масел.
Сенна - усиливает перистальтику кишечника и оказывает тонизирующее действие на гладкую мускулатуру матки
Солодка голая - содержит большое количество эстрогенов
Сосна - обладает кровоостанавливающим действием, высокое содержание эфирных масел.
Софора толстоплодная - растение ядовито,
Спорыш (горец птичий) - сильное кровоостанавливающее действие, усиливает тонус мышц матки, провоцирует угрозу прерывания беременности,
Тимьян ползучий (чабрец) - кровоостанавливающее действие, повышает тонус матки. В низкой дозе может быть использован при лечении пиелонефрита: 1 ст. л. травы, цветов залить 1 стаканом кипятка, настаивать 30 минут, пить по 1 ст. л. 3-5 раз в день. Но лучше включать его в состав фитосборов.
Тмин - стимулирует перистальтику кишечника, стимулирует выброс окситоцина, повышает тонус матки.
Толокнянка - содержит эфирные масла, раздражает паренхиму почек, обладает кровоостанавливающим и повышающим тонус матки действием, может спровоцировать преждевременные роды (допустимо ее применение в многокомпонентных травяных сборах, с осторожностью!)
Туя - ядовита.
Тысячелистник - сильное кровоостанавливающее действие, стимулирует выработку эстрогенов яичниками (в больших концентрациях), повышает тонус матки.
Укроп - в больших дозах вызывает слабительный эффект, повышает тонус матки.
Фенхель - содержит эфирные масла, стимулирует перистальтику кишечника и повышает тонус матки.
Хмель - содержит большое количество эстрогенов
Чеснок - в большом количестве нельзя употреблять беременным, т.к. содержит много раздражающих кишечник эфирных масел
Чистотел большой - ядовитое растение, абортивное дейстие.
Шалфей лекарственный - содержит большое количество эстрогенов, может привести к преждевременным родам, уменьшает выработку молока,
Щавель конский (курчавый, кислый) - кровоостанавливающее и слабительное действие, повышает тонус мышц матки.
Эстрагон - содержит эфирные масла, стимулирует перистальтику кишечника и повышает тонус матки.
Ярутка полевая - ядовита, стимулирует выработку эстрогенов в яичниках, обладает кровоостанавливающим действием, повышает тонус матки, действуя абортивно.
Ясменник душистый - обладает кровоостанавливающим и стимулирующим перистальтику кишечника действием, что обусловливает абортивный эффект.
Яснотка - кровоостанавливающее действие, повышает тонус матки.
Есть и другие травы, употребление которых вам нужно избегать во время беременности: аралия китайская, артишок, базилик, вербена, вишня дикая, волчья стопа канадская, воронец красный, гиацинт, гинериум стреловидный, дамиана, зюзник виргинский, имбирь, йохимбе, капусты семя, кедр желтый, кникус благословенный, кервель, кизил, кола блестящая, котовник, кресс водяной, куркума, лакричник, лютик полевой, магония, мальволист, мак калифорнийский, медуница, мелия, мирра, моркови семена, мускатный орех, мята конская, мята перечная, пажитник, пастернак посевной, перец гвоздичный, перец красный стручковый, подофилл, пустырник сердечный, ракитник метельчатый, сон-трава, сорго лимонное, стеблелист мощный, триллиум, хвойник, хвощ лесной, хлопчатника корень, хрен обыкновенный, чемерица зелёная, шафран, щитовник мужской, энотера, ямс дикий, ячменная трава.
Ты ещё без труда влезаешь в узенькие джинсы, ещё не столкнулась с утренней тошнотой, пигментными пятнами, растяжками на животе. Но у тебя уже есть тест с двумя красными полосочками - главное доказательство твоей принадлежности к счастливому сословию беременных женщин. Твоё сокровище ещё совсем крохотное. Только самая чувствительная аппаратура может зафиксировать его присутствие в твоей утробе. Но это не мешает тебе придумывать ему имя, разговаривать с ним и останавливаться у магазинов с детскими одёжками, чтобы присмотреть что-то для ещё не рождённого, но уже существующего малыша. Но эта радостная перспектива, эта радужная иллюзия может в одночасье прерваться страшным и неумолимым словом Выкидыш. По статистике 15-20% всех беременностей заканчиваются выкидышами.
Попытаемся сориентироваться в том «море» поливитаминов для беременных, которые назначаются беременной женщине.
Обычно потребление витаминов при беременности увеличивается. Их недостаток (гиповитаминоз, а тем более авитаминоз) может привести к нарушению течения беременности, развитию токсикоза, преждевременному прерыванию беременности, кровотечению в родах и т.п. Кроме того, дети, родившиеся от матерей, страдавших в период беременности гиповитаминозом, менее устойчивы к внешним воздействиям и чаще заболевают. Для укрепления здоровья мамы и малыша во время беременности доктор может назначить не какой-то один препарат-витамин, а несколько, собранных в одну таблетку. Это и есть поливитамины, или так называемые витаминно-минеральные комплексы.
Прежде всего, необходимо запомнить основное правило при выборе поливитаминов: беременнымследует выбирать только те поливитамины, которые рекомендованы врачом и предназначены именно для беременных, поскольку они отличаются по количественному составу элементов и разработаны специально для двоих - мамы и малыша. Поливитаминные препараты для беременных женщин адаптированы к их потребностям. Прием поливитаминных препаратов в том числе с минеральными добавками не следует рассматривать как медикаментозное вмешательство, так как в них витамины и минералы содержатся в профилактических дозах, соответствующих естественной потребности в период беременности.
Каждый из предлагаемых поливитаминных препаратов содержит витамины и минеральные вещества, необходимые в повседневной жизни и в периоды, связанные с нагрузками на организм. Однако следует учитывать состав каждого из них и необходимость его применения в конкретной ситуации. Например, в I триместре беременности здоровой женщине могут назначить препараты, содержащие малые, поддерживающие, профилактические дозы витаминов и микроэлементов. При выявлении осложнений беременности возможен и целесообразен индивидуальный подбор поливитаминно-минералосодержащего препарата не только с профилактической, но и с лечебной целью. Препараты из этой группы также может назначать только врач, поскольку они содержат специальные «лечебно-профилактические» комбинации витаминов и микроэлементов. Так, например, с целью профилактики и лечения угрозы прерывания беременности в ранние сроки, а также явлений токсикоза могут назначить препараты с повышенным количеством магния, витамина В6 или препараты, содержащие один или небольшое количество витаминов или минеральных веществ (препараты железа при анемии, препараты кальция при его недостаточности и т.п.). При этом доктор, как правило, рекомендует продолжать прием комплексных поливитаминных препаратов.
А сейчас ответим на некоторые вопросы и рассмотрим заблуждения, касающиеся поливитаминов.
Витамины в пище натуральные, а в таблетках искусственные. Идентичны ли синтетические витамины, присутствующие в поливитаминных препаратах, их природным аналогам и равна ли их эффективность? Правда ли, что витамины в натуральных продуктах присутствуют в сочетаниях, лучше усваиваемых организмом?
У некоторых людей, в том числе среди медицинских работников, бытует мнение, что «синтетические» витамины, присутствующие в поливитаминных препаратах и обогащенных витаминами продуктах питания, не идентичны «природным». Мол, витамины, содержащиеся в поливитаминных препаратах, не соответствуют «живым», природным, что они менее эффективны и могут включать различные примеси. Что витамины в натуральных продуктах лучше усваиваются организмом; содержание витаминов в выпускаемых фармацевтической промышленностью препаратах не соответствует указанному; что витамины в этих комплексах неустойчивы и быстро распадаются. Все это не более чем заблуждения. В действительности же все витамины, выпускаемые медицинской промышленностью, полностью идентичны «природным», присутствующим в натуральных продуктах питания, и по химической структуре и по биологической активности. Их соотношение в поливитаминных препаратах и витаминизированных продуктах наиболее точно соответствует физиологическим потребностям беременной женщины. Технология получения витаминов и поливитаминных продуктов надежно отработана и гарантирует как высокую чистоту, так и хорошую сохранность, к тому же строго контролируемую. Достаточно сказать, что витамин С в препаратах несравненно более сохранен, чем в овощах и фруктах.
.jpg)
- Может ли человек получить все необходимые витамины из овощей и фруктов? Достаточно ли есть фрукты и овощи, которые содержат много витаминов? Может быть, при этом принимать «химические» витамины не нужно?
Яблоко и пучок петрушки в день проблемы не решат. Овощи и фрукты могут служить надежным источником только двух витаминов: аскорбиновой (витамина С) и фолиевой кислот, а также каротина - и то лишь в том случае, если набор потребляемых овощей и фруктов будет достаточно разнообразен и велик. Так, содержание витамина С в яблочном соке составляет всего 2 мг на 100 г. Чтобы получить с этим соком суточную физиологическую норму этого витамина, составляющую 60 мг, нужно выпивать его не менее 15 стаканов в день.
Что касается витаминов группы В, а также жирорастворимых витаминов А, Е и D, то их основным источником являются отнюдь не овощи, а такие высококалорийные продукты, как мясо, печень, почки, яйца, молоко, сливочное и растительное масло, хлеб из муки грубого помола, крупы, сохраняющие внешнюю, богатую витаминами и минеральными веществами оболочку (гречневая, овсяная, пшено, бурый рис), и опять-таки - в количествах, существенно превышающих наши современные привычки, А ведь будущей маме необходимо строго следить за весом, набирать более-менее рекомендуемое количество килограммов в неделю.
- Если ежедневный рацион беременной женщины хорошо сбалансирован, она получает достаточное количество витаминов.
К сожалению, это не так. Физиологические потребности нашего организма в витаминах и микроэлементах сформированы всей предшествующей эволюцией вида homo sapiens. В ходе нее обмен веществ человека приспособился к тому количеству биологически активных веществ, которые он получал с большими объемами простой натуральной пищи, соответствующими столь же большим энерготратам наших далеких предков. В настоящее время энерготраты значительно снижены, поэтому мы потребляем гораздо меньше пищи, а значит, меньше витаминов. А во время беременности приходится расходовать витамины «для двоих». Мы и не замечаем, что наши завтраки, обеды и ужины сведены к узкому стандартному набору нескольких основных групп продуктов и готовых блюд. Мы больше покупаем рафинированной, высококалорийной, но бедной витаминами и минеральными веществами еды (белый хлеб, макаронные, кондитерские изделия, сахар, всевозможные напитки). В нашем рационе возросла доля продуктов, подвергнутых консервированию, длительному хранению, интенсивной технологической обработке, что неизбежно ведет к существенной потере витаминов.
- Какова курсовая длительность приема поливитаминов?
Поливитаминные препараты необходимо принимать в течение всей беременности постоянно, без перерывов. Кроме того, прием препаратов лучше начать минимум за 3 месяца до планируемого зачатия ребенка с целью нормализации биохимических, иммунологических, ферментных, гормональных и других тонких процессов, обеспечивающих полноценную имплантацию, правильную закладку, формирование и функционирование всех органов и систем малыша.
- Чем больше витаминов, тем лучше?
Систематическое длительное превышение суточных дозировок витаминов опасно: при введении избыточных доз витаминов включаются защитные механизмы, направленные на их выведение, ведь некоторые витамины взаимодействуют между собой, и порой избыток одного провоцирует ускоренное выведение другого. Также витамины могут депонироваться - накапливаться (как жирорастворимые витамины А, Д, Е), и случится гипервитаминоз, который тоже вреден для организма мамы и малыша. Поэтому принимайте витамины только в указанных врачом дозировках и только тот период времени, который вам прописан. Например, принимая поливитаминные препараты в период беременности, следует помнить, что суточная доза витамина А не должна превышать 5000 ME, большие дозы могут оказать тератогенный эффект - спровоцировать развитие пороков развития плода.
.jpg)
- Правила приема поливитаминов
Таблетированные поливитаминные препараты рекомендуется принимать во время или сразу после еды, не разжевывая, запивая большим количеством жидкости (не менее 200 мл), желательно кипяченой или столовой негазированной водой, но не чаем, кофе или молоком, так как компоненты, содержащиеся в этих жидкостях, могут затруднить всасывание.
Недопустимым является одновременный прием нескольких поливитаминных препаратов. При совместном приеме поливитаминов и ЛЕВОТИРОКСИНА (препарата, назначаемого при заболеваниях щитовидной железы); поливитаминных препаратов, содержащих витамин К, и антикоагулянтов; поливитаминов с повышенным содержанием железа и препаратов железа необходим контроль врача.
Внимание будущей мамы к приему поливитаминов должно быть более пристальным, если она принимает другие лекарства во время беременности. Долговременный прием некоторых медикаментозных средств может негативно отразиться на процессе усвоения или вывода из организма витаминов. Например, антибиотики могут «потеснить» витамины С и В2, успокаивающие и снотворные лекарства - витамины группы В, обезболивающие препараты - витамин С и фолиевую кислоту. Исходя из этого, желателен их дополнительный прием (лучше в составе поливитаминных препаратов), а схему приема посоветует лечащий врач.
Поливитаминные препараты, в состав которых входит йод, противопоказаны при клинически значимом гипертиреозе - повышенной функции щитовидной железы. Превышение дозы аскорбиновой кислоты может привести к развитию закисления мочи, способствовать образованию конкрементов (камней), что надо принимать во внимание женщинам, имеющим проблемы с почками.
Окрашивание мочи в ярко-желтый цвет при приеме поливитаминов обусловлено наличием витамина В2 и является абсолютно безопасным. При соблюдении рекомендуемого режима дозирования поливитаминные препараты не вызывают побочных эффектов. Возможны индивидуальная непереносимость, при длительном приеме - диспепсические расстройства (тошнота, расстройства стула и т.п.).
Подведем итог. Регулярный прием поливитаминного препарата способствует развитию здорового ребенка, обеспечивая повышенные потребности матери и плода в витаминах и минералах до беременности и во время нее, а также в период кормления грудью, способствует поддержанию благоприятного протекания беременности, хорошего состояния и самочувствия будущей матери. Но при необходимости врач может назначить дополнительную дозу того или иного витамина, если этого требует ситуация.
- Как назначают поливитамины при беременности?
При назначении поливитаминных препаратов доктор руководствуется следующими принципами:
Содержание витаминов и минеральных веществ в препарате должно соответствовать физиологической потребности беременной. Если в витаминно-минеральный комплекс не входит тот или иной компонент или если он входит в недостаточном количестве, но при этом данный комплекс обладает другими преимуществами, то этот компонент назначается дополнительно. (Например, в достаточно дешевый витаминно-минеральный комплекс ОЛИГОВИТ не входит фолиевая кислота, которую можно принимать отдельно, в достаточно популярный и наименее аллергенный препарат ЭЛЕВИТПРОНАТАЛЬ не входит йод и т.д.).
У беременной не должно быть аллергической реакции и индивидуальной непереносимости на препарат или его компоненты, поэтому перед назначением препарата доктор выясняет, принимала ли женщина ранее витамины, и если принимала, то какова была реакция на них.
Возможно, вам будут интересны статьи и на сайте
Журнал «9 Месяцев», №11, 2007
Анализы крови
Это самая большая группа исследований, которые проводятся в лабораториях. И самые часто назначаемые анализы. Конечно, нет смысла описывать их все, но знать нормы самых распространенных показателей крови полезно.
Совет: иногда бывает так, что какой-либо показатель в анализе совершенно неожиданно для вас оказывается не в норме. Конечно, это вызывает волнение, иногда очень сильно выбивает из колеи. Так вот: первым делом надо успокоиться, а вторым - сдать анализ еще раз и желательно в другой лаборатории. Всякое бывает: и в лаборатории работают люди, и реактивы могут быть некачественные, да и вы могли нарушить правила сдачи анализов. Причем иногда бывает, что для анализа нужна определенная подготовка (сдавать натощак, не есть какие-либо продукты и т. п.), а вас о ней не предупредили или рассказали не все, предполагая, что вы и так знаете. А может быть, простуда повлияла на показатели биохимии и через неделю они вернутся в норму. Поэтому обязательно нужно сделать контрольный тест. А потом уже идти ко врачу.
Следует сказать еще об одной вещи. Сейчас практически повсеместно во всех отраслях науки и техники, в том числе и в медицине, в соответствии с Государственным стандартом обязательным является применение Международной системы единиц (СИ).
Единицей объема в СИ является кубический метр (м3). Для удобства в медицине допускается применять единицу объема литр (л; 1 л = 0,001 м3).
Единицей количества вещества является моль. Моль - это количество вещества в граммах, число которых равно молекулярной массе этого вещества. Содержание большинства веществ в крови выражается в миллимолях на литр (ммоль/л).
Только для показателей, молекулярная масса которых неизвестна или не может быть измерена, поскольку лишена физического смысла (общий белок, общие липиды и т. п.), в качестве единицы измерения используют массовую концентрацию: грамм на литр (г/л).
В недавнем прошлом более распространена была такая единица измерения, как миллиграмм-процент (мг%) - количество вещества в миллиграммах, содержащееся в 100 мл биологической жидкости. Для пересчета этой величины в единицы СИ используется следующая формула: ммоль/л = мг% × 10 / молекулярная масса вещества.
Использовавшаяся ранее единица концентрации эквивалент на литр (экв/л) заменяется на единицу моль на литр (моль/л). Для этого значение концентрации в эквивалентах на литр делят на валентность элемента.
Иногда, в некоторых лабораториях, эти единицы измерения еще используются.
Активность ферментов в единицах СИ выражается в количествах молей продукта (субстрата), образующихся (превращающихся) в 1 секунду в 1 литре раствора: моль/(с-л), мкмоль/(с-л), нмоль/(с-л).
В самом общем виде анализы крови делятся на клинические и биохимические.
Клинический анализ крови - анализ, позволяющий оценить содержание гемоглобина в системе красной крови, количество эритроцитов, цветовой показатель, количество лейкоцитов и тромбоцитов. Также в него входят лейкоцитарная формула и скорость оседания эритроцитов (СОЭ).
С его помощью можно выявить анемии, воспалительные процессы, состояние сосудистой стенки и многие другие заболевания.
Биохимический анализ крови - лабораторный метод исследования, который используется во всех областях медицины и отражает функциональное состояние различных органов и систем.
Биохимический анализ крови обычно включает определение следующих показателей: амилаза сыворотки, общий белок, билирубин, железо, калий, кальций, натрий, креатинин, КФК (креатинфосфокиназа), ЛДГ, (лактатдегидрогеназа), липаза, магний, мочевая кислота, натрий, холестерин, триглицериды, печеночные трансаминазы, фосфор и др. Это позволяет оценить обмен веществ и работу внутренних органов.
Обычно женщина начинает принимать витамины только тогда, когда узнает, что она беременна. Однако лучше это делать не во время уже наступившей беременности, а еще до зачатия.
ВОТ НАШЛА ХОРОШУЮ СТАТЬЮ
Планирование беременности
Пигментные пятна у беременных
Одна из основных причин повышенной пигментации – гормональные изменения в организме, происходящие во время беременности. Под воздействием гормонов усиливается размножение меланоцитов – клеток, производящих меланин, отсюда и возникают пигментные пятна на лице. Мелазмы могут появиться не только в период ожидания ребенка, но и в других случаях, когда происходит гормональная перестройка, – при использовании гормональных контрацептивов, сбое менструального цикла, абортах и т. д.
Мелазмы обычно бывают на фоне гормональных изменений и чаще всего после родов исчезают сами собой. Если же гормональный фон нормализовался, а пигментные пятна остались, то мы уже имеем дело с хлоазмами – это более устойчивые образования, от которых придется избавляться с помощью косметологических методов Вероятность появления пигментных пятен повышается, если: есть наследственная предрасположенность к их образованию; у женщины смуглая кожа; кожа была травмирована (имелась ранка, прыщ и др.); беременная страдает заболеваниями желудочно-кишечного тракта. Попадание на кожу ультрафиолетовых лучей способствует усиленной выработке меланина , поэтому вероятность появления пигментных пятен в весенне-летнее время гораздо выше, чем осенью или зимой. Что делать в период ожидания ребенка ? .Для профилактики появления пигментных пятен в средней полосе нашей страны хорошо подойдут кремы с фактором защиты SPF20, для южных стран – SPF не ниже 30 или полный солнечный блок (SUN BLOCK.) При приобретении подобного средства смотрите, чтобы на упаковке было указано, что оно защищает от лучей двух типов – UVA и UVB. Будущей маме не рекомендуется посещать солярий (особенно в I триместре!). Действие искусственных ультрафиолетовых лучей гораздо более интенсивное и, следовательно, более агрессивное, чем естественного солнечного света. Для получения необходимого для организма витамина D, вырабатывающегося в коже под действием ультрафиолетовых лучей, беременной достаточно просто больше гулять, оставляя открытыми лицо, шею, руки. Если пигментные пятна на лице все же появились и вы мечтаете от них избавиться, не торопитесь предпринимать радикальные меры. Во-первых, после родов мелазмы могут пройти сами собой и вам ничего не понадобится делать, а во-вторых, во время беременности серьезные косметологические процедуры (Elos, лазер) не рекомендуются. Подберите себе подходящий отбеливающий крем. Отбеливающий крем ,сыворотки и осветляющие маски хорошо помогает бороться с повышенной пигментацией: входящие в его состав вещества угнетают синтез меланина, способствуют осветлению пятен. Однако не все кремы одинаково подходят для беременных. Некоторые вещества, входящие в их состав, противопоказаны для будущих мам, например гидрохинон, вызывающий повреждения клеточных структур кожи. Поэтому очень важно подобрать крем, который бы не нанес вреда самой женщине и ее будущему малышу. За советом по подбору крема можно обратиться к опытному косметологу или применять отбеливающие кремы, специально предназначенные для беременных. Делайте мягкие пилинги кожи Беременным разрешены мягкие химические пилинги, например с фруктовыми кислотами.
 Или пилинги на основе растительных ферментов . Процедуры делают один раз в неделю (может понадобится до 10 процедур). Некоторые дерматологи-косметологи не рекомендуют использовать для отбеливания лица и шеи скрабы, содержащие твердые абразивные частицы, так как они легко травмируют кожу. Вы можете только усугубить ситуацию, ведь на травмированных участках больше вероятности повышенной выработки меланина. Также не рекомендуется делать брашинг (косметологическая процедура, представляющая собой механическую очистку кожи с помощью специальных щеточек)Используйте домашние растительные средства для отбеливания кожи,как альтернативу косметическим средствам
Или пилинги на основе растительных ферментов . Процедуры делают один раз в неделю (может понадобится до 10 процедур). Некоторые дерматологи-косметологи не рекомендуют использовать для отбеливания лица и шеи скрабы, содержащие твердые абразивные частицы, так как они легко травмируют кожу. Вы можете только усугубить ситуацию, ведь на травмированных участках больше вероятности повышенной выработки меланина. Также не рекомендуется делать брашинг (косметологическая процедура, представляющая собой механическую очистку кожи с помощью специальных щеточек)Используйте домашние растительные средства для отбеливания кожи,как альтернативу косметическим средствамНародные средства для отбеливания кожи Огуречная маска
Огурец натрите на терке и соедините с небольшим количеством сметаны, добавьте 1 ч. л. лимонного сока. Нанесите на пигментированные участки кожи на 15 минут, после чего умойтесь. Такую маску можно делать 1–2 раза в неделю. Сок петрушки
Протирайте пигментированные участки кожи соком свежей петрушки 3 раза в день .Сок грейпфрута
Приготовьте свежевыжатый сок грейпфрута. Смочите ватный тампон в соке, протрите им пятно и не смывайте 20 минут. Повторяйте процедуру утром и вечером. Перед выходом на улицу используйте любимый дневной крем с солнцезащитным фильтром. Растяжки. Это отдельная проблема, которая очень волнует будущих мам. К сожалению, склонность к растяжкам у большинства женщин генетическая. Так что расспросите свою маму – если у нее во время беременности возникала такая проблема, вам нужно будет обратить на кожу груди, бедер и живота особое внимание. Растяжки (они же «полосы беременности», они же стрии) появляются в результате опять же изменения гормонального фона. Кожа испытывает недостаток белков и эластина, поэтому она начинает истончаться (особенно, в тех местах, где она больше всего растягивается). Внутрикожные разрывы организм стремится как можно быстрее «заделать», наращивая соединительную ткань (подобно тому, как рана заживляется после травмы). Сначала соединительная ткань имеет розовый или лиловый оттенок, затем в ней уменьшается число кровеносных сосудов, и она становится белесой, и даже при загаре не изменяет своего цвета. Как предупредить растяжки . Правильно питаться, не увлекаясь сладостями и выпечкой. Это, с одной стороны, поможет не набрать лишний вес, с другой – окажет благотворное влияние на кожу. Как мы выяснили, коже особенно нужны белки (из которых синтезируется коллаген и эластин), а также овощи (источник витаминов, каротиноидов и прочих полезных веществ). Кстати, о витаминах. Обратите внимание на витамин Е (токоферол). Считается, что именно он защищает мембраны клеток от окислительного разрушения. Если вы принимаете комплексные витамины для беременных, то он входит в состав практически всех комплексов. Но, возможно, вам нужны дополнительные источники витамина Е. Его особенно много в зерновых продуктах, проростках (пшеницы, ржи, гороха), в овощах – помидорах, салате, горохе, шпинате, петрушке, шиповнике. Отличный источник витамина Е – нерафинированные растительные масла: подсолнечное, соевое, хлопковое, арахисовое, кукурузное, облепиховое.Воздействовать снаружи Используйте специальные средства от растяжек (гели, кремы, масла). Их можно применять, начиная уже с третьего месяца беременности, пока кожа еще не особенно сильно растянулась. Смазывайте перед сном «зоны риска» — это будет способствовать активизации деятельности фибробластов – клеток, которые вырабатывают коллаген и эластин.Внешняя поддержка. Носите специально подобранный дородовой бандаж. Он поможет снизить нагрузку на позвоночник, мышцы брюшного пресса. Но все-таки постарайтесь им не злоупотреблять, мышцы должны работать и сами. Если вы находитесь дома, то носите его примерно по 2 часа с двухчасовым перерывом, чтобы мышцы живота работали и самостоятельно. Чем более упругой будет ваша кожа, тем легче ей справиться с растяжками. А упругость кожи можно повысить следующими методами: Контрастный душ. Он прекрасно улучшает циркуляцию крови и делает кожу более эластичной. Вот как правильно проводить эту процедуру. В начале вода должна быть комфортной температуры. После этого включаете горячую воду (но если вы раньше никогда не принимали контрастный душ, для начала постарайтесь смягчить контраст температур, чередуйте воду комнатной и холодной температуры). Через 30 секунд горячую воду перекрываем и открываем холодную – на 20-30 секунд. Потом – снова горячую. Так следует повторить 3-5 раз. Заканчиваем процедуру холодным обливанием. Важный момент – контрастный душ нельзя применять, если у вас существует угроза прерывания беременности! Простое и эффективное средство – массаж, особенно в сочетании с кремами от растяжек. Попробуйте, например, щипковый массаж, при котором кожа легко сжимается и оттягивается. Выполняйте массаж в «зонах риска» в течение 10 минут. Кстати, это отличная профилактика целлюлита. Для массажа можно использовать также не очень жесткие щетки или рукавицы из конского волоса (в сухом виде или в мокром, во время ванны или душа). Массируйте кожу небольшими кругами, стараясь не давить на нее слишком сильно. Массаж всегда проводится от периферии к центру – от конечностей к сердцу.
Угри и прыщи Обычно кожа беременной женщины выглядит чистой, свежей и сияющей, что является результатом действия гормона беременности-прогестерона , отвечающего за сохранение беременности. Именно этот гормон провоцирует усиление активности сальных желез и приводит к появлению угрей. В других случаях он, наоборот, вызывает излишнюю сухость и чувствительность кожи. Ее защитная мантия истончается, и кожа начинает бурно реагировать на любые внешние раздражители. Все это причиняет будущей маме немалый дискомфорт. Поэтому так важно наладить правильный уход за кожей и постараться избавиться от этих проблем. - Как вести себя, если кожа вдруг стала более жирной, появились прыщи? - Один из самых важных моментов здесь - правильный уход. Неправильное применение косметических средств может даже ухудшить состояние кожи. Стоит сразу отказаться от "экстремизма" - не пытайтесь максимально обезжирить кожу всеми возможными средствами. Сначала нужно наладить систематическое очищение и дезинфицирование кожи. Для этого стоит использовать пенящееся средство - гель или пенку. Второй этап - своевременное и достаточное увлажнение. Лучше всего подобрать средство с легкой текстурой - гель или эмульсию. Наконец, необходимо локально воздействовать на воспалительные элементы. Для этого используют лосьоны, эмульсии или сыворотки, которые наносятся непосредственно на прыщи. Они дезинфицируют, снимают воспаление, подсушивают. Лучше всего выбирать средства, основанные на действии растительных экстрактов ,средств морского происхождения. Важно, чтобы все используемые вами средства подходили для чувствительной кожи. Еще один важный момент - при покупке обязательно понюхайте средство. Его запах не должен вызывать у вас дискомфорта.- Как быть, если обострилась угревая болезнь? Ведь многие препараты, которые применяют для ее лечения, при беременности строго запрещены. - Здесь сложно советовать что-то заочно. Ведь для назначения лечения нужно оценить множество факторов. Поэтому с угревой болезнью должен иметь дело врач. В любом случае начать борьбу с угрями стоит, как ни странно, с налаживания нормального пищеварения. Старайтесь не допускать возникновения запоров. Для этого включите в свой рацион зеленые яблоки, чернослив или свежие сливы, рассыпчатые каши, "живые" молочные продукты. Есть и еще один момент, связанный с питанием. Существуют продукты, которые усиливают салоотделение. Их лучше максимально ограничить. Это острая, пряная, жирная пища, а также сладости. Как видите, все это не противоречит советам, которые получают от своих врачей все беременные женщины. Во многих случаях диета в сочетании с регулярным уходом позволяет справиться с обострением акне. Но, если угревая болезнь упорствует, врач может рекомендовать использование лечебных препаратов. Многие из средств, применяемых для лечения акне, действительно не используют при беременности. Это, например, относится к препаратам на основе ароматических ретиноидов. Безопасными для беременных признаны средства на основе бензоил пероксида. Это замечательное противомикробное вещество. Оно также подавляет производство кожного секрета. На его основе выпускают довольно много средств, чаще всего это лечебные гели и маски. (Люцидол) Сухая,чувствительная кожа. - Что же делать, если кожа стала более сухой и чувствительной? Бережно очищать при помощи молочка и тоника ,использовать специальные средства из линии для чувствительной кожи. Вам понадобятся косметические препараты,способные восстановить защитные функции кожи,укрепить ее естественную мантию,увлажнить , успокоить,снять напряжение,сухость и покраснение- для этого используют специальные средства из линии для чувствительной кожи -сыворотки,кремы и маски . И еще один совет: обратите внимание на свою диету. Пронаблюдайте,как воздействуют на вашу кожу потенциально аллергенные продукты : цитрусовые, шоколад, красные ягоды, рыба ,морепродукты.Активное появление родинок . - Многие будущие мамы сталкиваются с появлением кожных новообразований - родинок,например . Как к ним относиться? - Подобная ситуация свойственна обычно второму триместру беременности. Это связывают с тем, что в этот период малыш активно развивается. И в организме вырабатываются вещества, способствующие росту тканей. Поэтому ничего страшного в появлении таких образований нет. Но и расслабляться не стоит. Возникновение новых родинок, активный рост или изменение цвета имеющихся - все это повод для консультации у врача-дерматолога.
Тяжесть в ногах.В связи с увеличением веса возрастает нагрузка на ноги, так что на время беременности желательно обзавестись удобной обувью на невысоком каблуке, очень полезно также совершать короткие прогулки босиком. Если беременность протекает без осложнений, то рекомендуется регулярно делать легкую разминку - это может быть прогулка на свежем воздухе или плавание .Нанесение специальных охлаждающих гелей на основе ментола и каштана ,лимфодренажный массаж поможет справиться с тяжестью в ногах, улучшит кровообращение, уменьшит отеки , вызванные застойными явлениями в этой зоне,предотвратит появление судорог и варикозное расширение вен . Боли и дискомфорт в спине. Увеличивающийся вес плода изменяет нагрузку на позвоночник и смещает центр тяжести. Гормон релаксин расслабляет связки, окружающие таз, отчего поясничный отдел позвоночника прогибается вперед. Это приводит к болям и дискомфорту в спине и пояснице. Релаксирующий массаж позволит облегчить болевые ощущение в спине, снять напряжение с суставов позвоночника и стресс. Во время массажа на небольшом сроке беременная женщина может лежать на животе, когда, по мере увеличения малыша, ей станет это некомфортным – она может подложить ниже уровня живота и под ноги объемную подушку. Массаж может также проводиться в положении сидя или лежа на боку. Для массажа можно использовать специальные натуральные масла -такие как миндальное,масло виноградных косточек,жожоба ... Полезно и приятно проводить массаж стоп, рук и лица.
Самое важное, чтобы все движения массажиста были легкими, небыстрыми, без применения какой-либо силы и серьезных надавливаний. Регулярный массаж способен не только снять боли проблемных участков, но и улучшить сон, нормализовать кровообращение, предупредить появление растяжек. А массаж, сделанный любимым человеком, - это всегда удовольствие, плюс дополнительный контакт будущего папы с малышом. Приятной всем беременности,здоровья вам и вашим деткам!
Уход за кожей во время беременности - это неотъемлемая часть заботы о хорошем самочувствии в целом. Процедуры по уходу за кожей беременных осуществляются мною на косметической линии морского происхождения PHYTOMER (Франция) . Phytomer раскрывает для нас настоящие кладовые моря, полные минералами, целебными растениями и экстрактами.
Фитомер -гарантия безопасности и здоровья вашей кожи во время беременности. Контактный телефон для консультации,записи на процедуры 8 916 331 56 13 Светлана. (косметолог-эстетист)


Для женщин нет большего счастья, чем быть матерью. Но, к сожалению, не у каждой беременной представительницы прекрасного пола получается без проблем выносить и родить здорового ребенка. Неприятности, связанные со здоровьем мамы и будущего малыша, зачастую возникают на ранних сроках.
Многие женщины переживают о том, как сохранить беременность на ранних сроках или во время первого триместра. Но оправданы ли все страхи представительниц прекрасного пола? Или они даром изводят себя и своих родных? Стоит ли обращаться к специалистам? Ведь наши прабабушки и в поле ходили, и дома рожали.
Иногда женщинам приходится прикладывать множество усилий, чтобы на протяжении всего срока беременности не возникало рисков, связанных с потерей плода. Конечно же, если вы своевременно обратитесь клинику и встанете на учет, то сможете избежать возможной угрозы выкидыша на ранних сроках. В большинстве случаев врачам удается сохранить жизнь малышу. Запомните раз и навсегда: необходимо четко следовать всем назначениям и предписаниям врача. И, безусловно, немаловажным в данном случае является ваш настрой. Максимальное спокойствие – залог вашего здоровья.
Гинекологи, наблюдающие беременных, рекомендуют не просто обеспечить беременной полный покой и отсутствие любых нагрузок, но и избавить от некоторых, казалось бы, легких домашних обязанностей. Плюс, показано обязательное пребывание в стационаре на раннем сроке и в последние две недели. Конечно, в наше время достаточно сложно найти время для того, чтобы лечь в больницу, не задумываясь о работе, семье и т.д.
Например, для делающей успешную карьеру бизнес-леди важен каждый день. К тому же, не всегда руководитель будет идти на уступки, оформлять бюллетень. В этом случае каждая представительница прекрасного пола должна определиться, какие приоритеты более важны в жизни. Особое нежелание находиться в больнице под присмотром медиком может обернуться проблемами с вынашиванием малыша или даже выкидышем.
Проблемы, приводящие к выкидышу на первом триместре беременности
- Физические или эмоциональные срывы
При внезапных или регулярных тянущих болях внизу живота стоит немедленно обратиться к врачу. Это могут быть симптомы того, что что-то идет не так. К примеру, чрезмерное эмоциональное или физическое напряжение приводит к тонусу матки (уплотнению), что вызывает не только внутриутробные проблемы, связанные с развитием будущего малыша, но и становится причиной выкидыша. Это могут быть резкие болевые ощущения, покалывание, тяжесть в нижней части живота. Порой данные симптомы сопровождаются кровянистыми выделениями, отдышкой, повышением температуры, учащенным сердцебиением. Если вы будете надеяться на чудо, сохранить малыша не удастся.
Итак, сдать все анализы, пройти комплексное обследование, посетить всех врачей – первоочередная задача будущих мам и пап. И лишь после этого можно заводить детей. Если же во время беременности у представительницы прекрасного пола происходят постоянные нервные срывы, ей лучше записаться на прием к психотерапевту. Он поможет преодолеть все ее страхи и направит мысли в нужное русло.
- Генетические нарушения
Статистика безжалостна: в 73-74 % виновата генетика. При этом и вы, и ваш партнер можете быть полностью здоровыми. Просто в половых клетках произошли определенные изменения (мутации). Причиной могла послужить радиация, работа на вредном производстве, вирусная инфекция и т.д.
В данном случае довольно сложно на раннем сроке сохранить беременность. Так уж заложено природой, что организм женщины пытается избавиться от слабого потомства. Чтобы избежать таких последствий, еще до зачатия (минимум за полгода-год) необходимо сменить поле деятельности и место проживания.
Кстати, именно поэтому большинство врачей-гинекологов назначают различные исследования. На ранних сроках можно выявить всевозможные патологии или пороки в развитии плода. В частности, обязательно необходимо провести анализы крови на гормоны и посетить генетика (естественно, совместно с отцом малыша). Сейчас специалисты могут определить ДЦП, пороки сердца, возможную инвалидность.
- Иммунология
Сложно сохранить беременность, если у мамы и ребенка разные резус-факторы. Если у вас положительный, а у ребенка – отрицательный резус, ваш организм начнет отторгать чужеродное тело (эмбрион). Как правило, выкидыш случается на ранних сроках (в первом триместре).
Сохранение плода возможно только в том случае, если вы в самом начале при первом визите в женскую консультацию расскажете врачу о возможности возникновения резус-конфликта. В таком случае ваш лечащий врач назначит специальные иммуномодулирующие препараты (с прогестероном).
- Гормональный сбой
Еще одна причина, которая может привести к потере плода – гормональный сбой. В организме беременной женщины может быть нехватка прогестерона. Нередки случаи, когда наблюдается избыток мужских гормонов. Если у представительницы прекрасного пола это не первый выкидыш, следует сдать анализы и проверить щитовидную железу, надпочечники.
- Наследственность
Кроме того, к выкидышу или проблемам со здоровьем на ранних сроках могут привести различные наследственные заболевания. Именно поэтому перед планированием беременности и зачатием малыша следует провести предварительное обследование обоих будущих родителей. Обязательно пролечить застарелые заболевания мочеполовой системы матери, избавиться от вредных привычек.
- Неправильный образ жизни и болезни
Зачастую проблемы, приводящие к угрозе выкидыша на ранних сроках беременности, кроются в том, как себя ведет беременная представительница прекрасного пола. Нарушение режима питания, употребление наркотиков и алкоголя, инфекционные и простудные заболевания, перенесенных на первом триместре – это лишь малый список того, что может привести к срыву. Даже банальный грипп или краснуха могут повлиять на развитие плода на ранних сроках. И это не говоря о более серьезных заболеваниях, как гепатит, пиелонефрит.
Именно поэтому женщина обязана строго соблюдать режим питания, следовать назначениям врача и избегать стрессовых ситуаций. Будущим мамам не рекомендуется посещать места, где наблюдается скопления людей (особенно в осенне-зимний период). Такие меры предосторожности необходимо предпринимать, чтобы снизить риск заболевания ОРВИ или ОРЗ. И, конечно же, стоит забыть об алкогольных напитках, сигаретах и наркотических веществах.
Перед зачатием рекомендуется сдать анализы на некоторые скрытые заболевания, передающиеся половым путем. Сифилис, хламидиоз, токсоплазмоз, цитомегаловирусная инфекция – все это приведет к заражению плода и к выкидышу. Если у вас обнаружат одну из вышеперечисленных болезней, обязательно пролечитесь. В период беременности необходимо проявлять особую осторожность. И если у вас наблюдается повышение температуры, воспаление, а на половых губах появились пятна или прыщи, сразу же идите к гинекологу!
- Аборты в прошлом
Только представьте: вы забеременели, ваш организм уже начал перестраиваться и тут вы резко избавляетесь от плода. Как результат – дисфункция яичников, сбой в работе надпочечников, а также куча сопутствующих воспалительных и инфекционных заболеваний. В дальнейшем такое хирургическое вмешательство может привести к прерыванию беременности.
- Лекарственные препараты и самолечение
В первом триместре беременной представительнице прекрасного пола лучше не принимать какие-либо лекарства и травяные настои. На столь раннем сроке они негативно влияют на развитие плода. Нередки случаи, когда обычные гормональные контрацептивы становились причиной выкидыша. Также не стоит экспериментировать с пижмой, зверобоем, крапивой и петрушкой.

Медикаментозное лечение при угрозе выкидыша на ранних сроках беременности
Большинство гинекологов при угрозе потери ребенка на первом триместре, помимо обязательного постельного режима на стационаре, назначают лечение медикаментами. Чаще всего это – внутримышечные инъекции гормональных препаратов, содержащих Прогестерон (гормон, снижающий тонус мышц матки, уменьшающий количество кальция в гладкой мускулатуре). В качестве успокоительного могут применяться настойки валерианы или пустырника, а также другие седативные препараты. При рисках возможных кровотечений в обязательном порядке идет назначение кровоостанавливающих лекарств.
Что может прописать врач своим пациенткам во время беременности
- Магний-В6, принимается по назначению врача на протяжении всего срока и поможет избежать проблем с вынашиванием и пороков внутреннего развития плода.
- Седативные препараты помогут расслабиться и успокоиться, забыть о стрессах, приводящих к возникновению спазмов в малом тазу.
- Витамины и пищевые добавки. В период беременности организм будущей мамы не всегда справляется с нагрузкой. В результате чего начинаются проблемы с зубами, волосами, ногтями, кожей. К тому же, авитаминоз может привести к неправильному развитию плода или даже к выкидышу.
- Лекарство, содержащее гормон Прогестерон. Его применение приводит к снижению спазмов в мышцах матки, что, как было указанно выше, избавит от угрозы прерывания беременности во время первого триместра. Он также сделает стенки матки более мягкими, что приведет к нормальному течению беременности и отсутствии проблем с вынашиванием малыша.
Прежде всего, стоит помнить, что любое лечение медикаментами, которые можно приобрести самостоятельно без рецепта, должно обязательно согласовываться с лечащим врачом. При этом необходимо избегать самолечения по народным методам. Все это может привести к фатальным последствиям для беременной женщины и ее будущего малыша. Регулярное посещение женской консультации, прохождение необходимых обследований и сдача анализов поможет выявить проблемы еще на стадии их появления.
Соблюдение режима на ранних сроках беременности
Вопреки всеобще принятому мнению относительно того, что беременность – нормальное состояние для любой представительницы прекрасного пола детородного возраста, проблемы возникают у многих женщин. Некачественное питание (даже в обычных помидорах могут содержаться пестициды) или соблюдение различных диет для снижения веса (к чему хотя бы раз прибегали все девушки, желающие приблизиться к идеалам современной моды) приводит к различным нарушениям в организме.
Отсутствие сбалансированного содержания белков, жиров и углеводов в пище может стать причиной проблем с вынашиванием на первом триместре беременности. Поэтому к составлению своего меню следует отнестись с особым вниманием. Выбирайте продукты с высоким содержанием витаминов, белков и жиров. Обязательно включайте в рацион много фруктов и овощей (по сезону).
Необходимо избегать фаст-фуда, продукции быстрого приготовления, полуфабрикатов и газированных напитков, которые содержат множество вредных жиров, красителей и ароматизаторов. Под огромным вопросом остаются приправы, содержащие в себе глютамат и стабилизаторы вкуса, которые повышают аппетит. Это может привести к чрезмерному набору веса, проблемам с зачатием, вынашиванием и развитием будущего малыша.
Правильное питание во время беременности – хорошо, но не стоит забывать и о распорядке дня. Спать будущим мамам следует не менее восьми часов в сутки. Запомните раз и навсегда: нужно давать полноценный отдых организму. Избегайте повышенных физических нагрузок, поднятий тяжестей и работы на износ. Многие современные женщины занимаются отнюдь нелегким трудом и выжимают из себя все соки, чтобы обеспечить достойный прожиточный уровень своей семье. При необходимости следует сменить поле деятельности и, прежде всего, побеспокоиться о себе и здоровье собственного, еще не рожденного малыша.
Стоит избегать стрессовых ситуаций. Нужно помнить, что еще несформированный плод чувствует все тоже, что и мама. Любое эмоциональное напряжение представительницы прекрасного пола отражается на развитии нервной системы будущего ребенка. Отбросить все проблемы получится не у каждой женщины, но минимизировать стресс можно и нужно. При повышенной возбудимости по назначению врача разрешается прием различных седативных препаратов. Причем независимо от личного желания и позиции, следует соблюдать рекомендации специалиста, который является посредником между мамочкой и малышом, заботясь о здоровье обоих.
Как заботиться о себе и малыше на ранних сроках беременности
Для каждой будущей матери важно помнить, что теперь она уже не одна. И от каждого ее поступка зависит крохотное существо. Как было упомянуто выше, правильное питание, строгое соблюдение режима, отсутствие чрезмерных физических и эмоциональных нагрузок – основополагающие факторы для вынашивания и рождения здорового ребенка. Отказ от вредных привычек до зачатия и наступления беременности будет одним из кирпичиков в этом фундаменте. Помимо этого, при проблемах с мочеполовой системой необходимо пройти лечение застарелых заболеваний, предварительно сдать анализы на совместимость между родителями и проверить отсутствие противопоказаний к совместному зачатию.
Причем не стоит бездействовать, если появляются болевые ощущения в тазу, а также при появлении различных выделений. Необходимо срочно обратиться к лечащему врачу, а при возникновении любых подозрений на возможность выкидыша – позвонить в скорую помощь, не дожидаясь приема в больнице.
Никакого самолечения! У каждой женщины в момент беременности могут быть абсолютно различные диагнозы, независимо от того, схожа ли симптоматика или нет. Определить проблему и назначить правильное лечение на ранних сроках беременности смогут только опытные гинекологи, проведя обследование.
Чтобы избежать рисков и угроз на первом триместре вынашивания ребенка во время беременности, необходимо настроиться на позитивный лад. Прогулки на свежем воздухе, полноценный отдых, спокойствие на работе и в семье, любовь родных и близких помогут будущей матери подготовиться к рождению ребенка, не беспокоясь о проблемах.
Когда требуется вмешательство
Как бы жестоко и печально не звучало, но не всегда стоит бороться за жизнь ребенка. В некоторых случаях сохранение беременности не только невозможно, но и опасно, так как это может привести к летальному исходу. Однако прежде чем решаться на столь серьезный шаг, предварительно следует проконсультироваться с несколькими специалистами.
- Физиологические патологии у плода
Итак, вы обратились в больницу и вам поставили тяжелый диагноз (детский церебральный паралич, порок сердца и т.д). Сохранить ребенка или нет? Все зависит от того, насколько серьезно заболевание и каковы его последствия. И не стоит затрагивать морально-этические нормы.
- Замирание плода
Итак, на двенадцатой неделе вам нужно сделать ультразвуковое исследование, чтобы выявить аномалии. На этом сроке уже можно определить, как развивается плод. И если он замер, следует срочно делать аборт, чтобы сохранить жизнь женщине. Иначе она может умереть.
- Патологии у женщины
Сахарный диабет, лейкоз, онкологические и инфекционные заболевания – в данном случае сохранения плода также противопоказано. Здесь есть два варианта: ребенок либо будет с отклонениями, либо во время родов произойдут осложнения, из-за чего мать может погибнуть. Шанс, что все пройдет хорошо, есть, но очень небольшой. Если же вы решили рискнуть, ложитесь на сохранение в роддом (как на раннем сроке, так и перед родами).
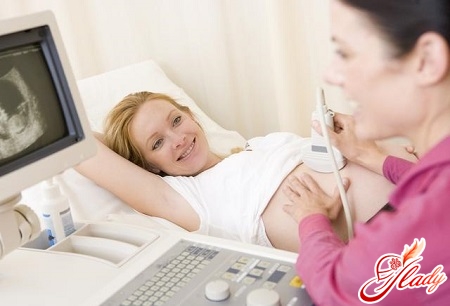
Нахождение на стационаре на ранних сроках беременности
Прежде чем принимать решение об отказе от госпитализации (при угрозе потери ребенка, при кровотечении и сильной боли внизу живота на ранних сроках беременности), стоит правильно оценить возможные риски. Иногда женщинам кажется, что можно отлежаться дома, просто избежав физических и эмоциональных нагрузок. Но так ли это на самом деле? Обычная уборка квартиры или приготовление пищи для супруга приводит к неожиданным последствиям для будущей мамы (к потере малыша или к проблемам со здоровьем).
Именно поэтому при малейшей угрозе выкидыша на первом триместре необходимо ложиться в больницу. Запомните раз и навсегда: никакие знахари, народные рецепты и «знающие» люди не спасут жизнь еще не родившемуся ребенку. А порой даже часовое ожидание может привести к летальному исходу представительницы прекрасного пола.
Также не стоит слушать страшные истории рожавших мамочек. Важно учитывать, что у каждой женщины свои физиологические особенности и то, от чего может произойти прерывание беременности у одной, не всегда станет проблемой для другой. Определить угрозу может только специалист, взяв у вас анализы и проведя ультразвуковое исследование (УЗИ).
Стоит учитывать, что риск срыва беременности достаточно велик. Правильное лечение, назначенное наблюдающим ее специалистом, постельный режим и медикаменты помогут сохранить плод и избежать возможных пороков. Пренебрегать лечением не стоит, так как большинство проблем можно купировать на начальных стадиях. Поэтому не нужно ожидать глобальных изменений в организме матери, чтобы, в конце концов, обратиться к гинекологу. Самолечение и пренебрежение рекомендациями врача зачастую приводит к непоправимым последствиям, которые влекут за собой не только потерю малыша, но и вызывают проблемы со здоровьем у беременной.
Планирование беременности
В период беременности и грудного вскармливания потребность организма женщины во многих жизненно важных витаминах и минеральных веществах существенно возрастает
Пониженное давление при беременности Многие женщины сталкивались с такой проблемой, как пониженное давление при беременности. Артериальная гипотония встречается как у женщин, которые гипотоники по жизни, так и у будущих мам, которые до беременности не были знакомы с проблемой пониженного артериального давления.
Существует категория людей, для которых низкие цифры артериального давления являются нормальными, они адаптированы к такому АД и отмечают ухудшение самочувствия при его повышении до среднестатистических величин. В других случаях пониженное давление при беременности сопровождается головокружением, головной болью, тошнотой, снижением работоспособности. При беременности состояние женщин-гипотоников ухудшается, особенно в первом триместре: токсикоз, часто у них встречающийся, усугубляет течение гипотонии.
Причины, вызывающие стойкое понижение артериального давления, не до конца изучены. Основной считается нарушение сосудистого тонуса вследствие дисбаланса в системе нейрогуморальной регуляции. Определить свою склонность к гипотонии следует еще на этапе планирования беременности. Если Вы чувствуете себя хорошо при низких показателях АД и при обследовании не выявлено заболеваний, способных стать причиной гипотонии – скорее всего, ваша беременность пройдет без осложнений.
Главная опасность, которую влечет за собой пониженное давление при беременности – снижение скорости плацентарного кровотока и, как следствие, недостаточное поступление к ребенку кислорода и питательных веществ. Недостаточное питание плода может привести к угрозе прерывания беременности, неразвивающейся беременности, нарушению роста и развития плода. В родах у таких женщин часто бывает слабость родовой деятельности, часто им приходится проводить кесарево сечение. При стойкой гипотонии течение послеродового периода как правило осложнено кровотечениями, медленной инволюцией матки.
Пониженное давление при беременности требует лечения в случаях, когда оно сопровождается ухудшением самочувствия женщины и инструментально подтвержденным страданием ребенка. Начинать лечение следует с немедикаментозных приемов: оптимизация режима дня, полноценный сон, здоровое питание, адекватная сроку беременности двигательная активность, пребывание на свежем воздухе. Позволительно на любом сроке беременности пить чай и кофе, однако, следует не злоупотреблять ими – может развиться зависимость.
Не стоит прибегать к нетрадиционным методам лечения и активной фитотерапии – воздействие этих методов не всегда проходит бесследно для беременных.
Беременная женщина с пониженным АД одновременно наблюдается у гинеколога и кардиолога (терапевта). При необходимости лечение гипотонии проводится в стационаре.
Обмороки у беременных 26.05.2008
Если беременная женщина долго стоит, находится в душном помещении, принимает горячую ванну или просто голодна, то у нее может возникнуть гипотония (снижение артериального давления), которая проявляется слабостью, головокружением, головной болью, даже обмороком — кратковременной потерей сознания. Кроме того, гипотонию могут спровоцировать и резкие перепады настроения беременных, а также переутомление, банальная вирусная инфекция или обострение какого-нибудь хронического заболевания. Поэтому беременным со склонностью к гипотонии следует принимать все меры для того, чтобы избежать подобных состояний.
Почему так бывает? Артериальное давление снижается у каждой десятой беременной женщины. Ведущую роль в происхождении гипотонии во время беременности играет изменение гормонального фона, который влияет на работу всех органов и систем организма. Если у женщины до беременности было невысокое давление, то на фоне беременности возможны его периодические понижения (менее чем 90/60 мм рт. ст.). У будущей мамы образуется дополнительный круг кровообращения, который снабжает кровью плод, увеличивается объем циркулирующей крови. При этом возрастает нагрузка на сердце и сосуды. С каждым сокращением сердце начинает выбрасывать больше крови, а с 20–24-й недели беременности сокращения сердца становятся чаще; кроме того, увеличиваются размеры и толщина стенок сердца. В ответ на изменение работы сердца сосуды рефлекторно расслабляются, за счет чего при нормально протекающей беременности в I и II триместрах артериальное давление снижается, а к концу беременности возвращается к исходным цифрам. Таким образом, слегка пониженное давление, нисколько не мешающее нормальной жизни женщины, может обернуться резким и сильным его снижением. В тяжелых случаях при гипотонии организм беременной женщины хуже снабжается кровью, а ребенок получает меньше кислорода. При этом может возникнуть опасность выкидыша или преждевременных родов. Поэтому женщины, у которых до беременности наблюдалась гипотония, должны особенно тщательно следить за своим давлением и при резком его снижении немедленно обращаться к врачу.
Лечение Если состояние женщины не тяжелое, она может лечиться амбулаторно. Причем не нужно во что бы то ни стало повышать давление до нормальных цифр — достаточно добиться хорошего самочувствия. Очень важно вести здоровый образ жизни. Отлично поднимают тонус трава зверобоя, листья земляники, плоды можжевельника, трава тысячелистника, цветки цикория и плоды шиповника. Такой сбор легко приготовить: 3 ст. ложки смеси надо залить 3 стаканами кипятка и настоять в термосе. Принимать по стакану 3 раза в день за 20 минут до еды. В сбор можно добавить листья березы, крапивы, малины, мяты или смородины. Но если нет желания возиться с настоями и отварами, то можно воспользоваться готовыми препаратами из лекарственных растений. Хорошо взбадривают экстракт элеутерококка, настойка аралии, китайского лимонника или женьшеня (15–20 капель). Из таблеток стимулирующее действие оказывает пантокрин — экстракт из рогов оленя. Его нужно принимать по 2 таблетки 3 раза в день. Лечиться природными средствами следует не менее двух недель, а при необходимости через две недели курс повторяют. Беременная женщина с частыми обмороками нуждается в стационарном лечении. Тут травками уже не обойтись, да и к родам надо готовиться серьезно. Очень хорошие результаты дает оксигенотерапия — лечение кислородом. Кроме улучшения состояния самой беременной, сеансы кислородотерапии в барокамере оказывают благоприятное влияние и на плод. Хорошо помогают физиопроцедуры с препаратами, повышающими артериальное давление.
Профилактические меры Для того чтобы предотвратить обмороки, можно использовать следующие рекомендации. При низком артериальном давлении у беременных женщин с гипотонией хороши все те средства, которые обычно используются для повышения давления. Питание должно быть разнообразным, с повышенным содержанием белковой пищи. Обильной еды следует избегать. Лучше всего придерживаться системы дробного питания, то есть принимать пищу не менее 4–6 раз в день, но в небольших количествах. В меню должно быть достаточно белка, которым богаты мясо, молочные продукты, бобовые и соя. Но выходить из-за стола следует с легким чувством голода. В утренние и дневные часы беременным с гипотонией полезен крепкий чай, особенно зеленый. Очень важен для будущих мам, как и для всех гипотоников, полноценный отдых — не менее 10 часов ночного сна и 1–2 часа отдыха днем. Незаменимы ежедневные прогулки на свежем воздухе, специальная гимнастика, занятия в бассейне. Водные процедуры вообще исключительно полезны для беременных с гипотонией. Им можно рекомендовать и прохладный душ или контрастные ванны для рук или ног. Перед употреблением каких-либо препаратов непременно нужно проконсультироваться у врача, ведущего беременность, или у кардиолога. Если то средство, которая женщина применяла до беременности, ей противопоказано, врач назначит другое, с аналогичным действием. Также нужно стараться избегать «обморочных» ситуаций: не стоять в очередях, не пользоваться общественным транспортом, не уставать и не расстраиваться по пустякам. При гипотонии беременной женщине нужно обратить самое пристальное внимание на все обследования, особенно на У3И плода, которое проводится несколько раз за беременность. Это очень важно, потому что гипотония при беременности может послужить причиной такой проблемы, как гипотрофия плода, появляющаяся на поздних сроках беременности. Происходит это из-за того, что при сильно выраженной гипотонии ухудшается кровоснабжение матки, плаценты и плода. При этом будущий ребенок получает недостаточное количество питания и кислорода, что может привести к состоянию кислородного голодания и замедлению темпов роста плода. Женщине, которая хочет родить здорового ребенка, необходимо учитывать особенности своего организма еще до зачатия. Гипотония ни в коей мере не может быть противопоказанием для беременности и благополучных родов, особенно в том случае, если еще до наступления беременности будущая мама пройдет необходимые обследования и проконсультируется у кардиолога и физиотерапевта. В случае, когда беременная женщина с гипотонией заботится о своем здоровье, вероятность благополучного протекания беременности и рождения здорового ребенка очень высока.
Первая помощь при обмороке В случае если происходит приступ плохого самочувствия или обморок, связанный с резким понижением давления, необходимо оказать беременной женщине первую помощь. Прежде всего нужно уложить ее (желательно в прохладном помещении) так, чтобы голова была на одном уровне с сердцем, — на горизонтальную поверхность без подушки. При потере сознания можно дать вдохнуть нашатырный спирт. После того как женщина пришла в себя, ей полезно принять 35–40 капель КОРДИАМИНА или аналогичного тонизирующего средства, немного поесть и выпить стакан крепкого сладкого чая с лимоном. Если вы сами чувствуете предобморочное состояние — начинает кружиться голова, «земля уходит из-под ног», необходимо сказать об этом любому человеку, который окажется рядом с вами, сесть, а лучше лечь — можно даже на пол.
______________________________________
Беременность отражается на состоянии нервной системы, а также влияет на систему кровообращения. Объем циркулирующей крови увеличивается, сердцебиение учащается. Если у вас закружилась голова и вы почувствовали приближение обморока, лучше всего прилечь, чуть приподнять ноги, чтобы обеспечить приток крови к голове. Не находитесь в непроветриваемых, душных помещениях, не садитесь в переполненный транспорт. Если у вас произошел обморок, то лучше всего обратитесь к врачу. Очень важно, чтобы беременная употребляла необходимое количество витаминов. При беременности организму требуются витамины С, В1, В2, В3, В12, фолиевая кислота, витамин А, Е, кальций, железо, селен, цинк. Витамин С должен поступать в организм беременной женщины регулярно. Его много в лимонах, апельсинах, грейпфрутах, клюкве, капусте. Поэтому ешьте эти продукты, если у вас нет на них аллергии и не возражает ваш лечащий врач.
Если давление 90/60...Артериальная гипотензия и беременность Май Шехтман Профессор, д.м.н., академик Международной академии информатизации
Журнал "9 месяцев"№12 2003 Норма и патология Артериальное давление у большинства здоровых людей колеблется в пределах от 140/90 до 90/60 миллиметров ртутного столба. Верхние цифры в этих дробях характеризуют систолическое давление (в быту его порою называют «верхним»). Оно обусловлено деятельностью сердца, перекачивающего кровь в аорту и далее по артериям всего организма. Нижние показатели дробей определяют диастолическое («нижнее») давление, характеризующее состояние сосудистого тонуса. Таким образом, величина артериального давления зависит от состояния и сердца, и сосудов. Наиболее распространенным уровнем артериального давления является 120/80—110/70 миллиметров ртутного столба. Нарушение сосудистого тонуса носит характер артериальной гипотензии (этот термин правильнее слова «гипотония», которое характеризует снижение не сосудистого, а мышечного тонуса), если артериальное давление ниже 100/60 миллиметров ртутного столба. Такое давление встречается у 5 — 7% лиц обоего пола в возрасте 20 — 40 лет, а у беременных еще чаще (в среднем у 12%). Однако не всех их следует считать больными. Многие женщины не реагируют на сниженное артериальное давление, сохраняют хорошее самочувствие, нормальную трудоспособность, не предъявляют никаких жалоб; это так называемая физиологическая гипотензия.Другие ощущают себя больными, с трудом выполняют обычную работу. Гипотензия может быть одним из симптомов какого-то другого заболевания (язвенной болезни желудка, инфекционных болезней, аллергических состояний, недостаточности надпочечников или щитовидной железы и др.) или самостоятельной болезнью. Симптомы заболевания Артериальная гипотензия как самостоятельное заболевание (его еще называют нейроциркуляторной дистонией по гипотоническому типу) — это типичный сосудистый невроз. Начало заболевания часто можно связать с нервно-психическими травмами, эмоциональным перенапряжением, переутомлением. В тех случаях, когда артериальная гипотензия проявляется только снижением артериального давления, а жалоб и неприятных ощущений никаких нет, ее относят кустойчивой (компенсированной) стадии заболевания. Неустойчивая (субкомпенсированная) стадия болезни, помимо снижения артериального давления, проявляется и другими симптомами. Больные обычно жалуются на головную боль, головокружение, общую слабость, сердцебиение, неприятные ощущения в области сердца, потливость, ослабление памяти, снижение трудоспособности, зябкость кистей и стоп, метеочувствительность (ухудшение состояния при перемене погоды). У некоторых женщин наблюдаются так называемые ортостатические явления: вставая с постели, они испытывают головокружение, потемнение в глазах, вплоть до обморока. Обмороки не ортостатической природы могут развиться в период обострения заболевания или возникнуть на фоне хорошего самочувствия. Нередко у больных появляются раздражительность, эмоциональная неустойчивость, склонность к пониженному настроению. Декомпенсированная артериальная гипотензия характеризуется гипотоническими кризами, легко возникающими обмороками, нарушением сна, появлением акроцианоза (синеватой окраски кончиков пальцев, носа, губ, мочек ушей), утратой трудоспособности. Гипотонические кризы могут длиться несколько минут. Во время криза артериальное давление снижается до 80/50 мм ртутного столба и ниже, усиливаются головная боль и головокружение, может быть рвота; больные ощущают резкую слабость, чувство закладывания ушей; может наступить кратковременная потеря сознания, кожные покровы и слизистые оболочки бледнеют, выступает холодный пот. Обмороки чаще развиваются в душном помещении, в транспорте, после волнения, при длительном стоянии. У беременных обмороки — явление достаточно частое. У больных артериальной гипотензией артериальное давление не всегда остается стойко пониженным: периодически оно может достигать нормальных и даже повышенных цифр — например, при возбуждении, при поступлении в стационар. Однако оно быстро снижается. Женщины с гипотензией чаще имеют астеническое телосложение (высокие, худощавые) с бледными кожными покровами. Почти у половины из них варикозно расширены вены на ногах. Руки и ноги на ощупь холодны, пульс несколько реже обычного (около 60 ударов в минуту). Каких-либо изменений при исследовании сердца, в том числе и электрокардиографическом, не выявляется. Беременность у женщин с пониженным артериальным давлением Влияние беременности на артериальное давление наблюдается очень часто. Оно бывает выражено в различной степени. Чаще оно ограничивается снижением систолического и диастолического давления до значений, близких к минимальному пределу нормальных колебаний, но может падать и ниже. Поэтому у женщин с артериальной гипотензией в этот период очень часто наблюдается обострение заболевания. У большинства женщин ухудшение наступает в ранние сроки беременности. У 8 из 10 женщин беременность протекает с явлениями раннего токсикоза, присоединение которого усугубляет гипотензию, т.к. частая рвота, вызывая дефицит жидкости в организме, способствует снижению артериального давления. Не следует рассматривать как проявление гипотензии беременных состояние, называемое синдромом нижней полой вены. Он развивается во второй половине беременности. При положении женщины на спине в результате сдавливания беременной маткой нижней полой вены приток крови к сердцу нарушается и развивается обморочное состояние с падением артериального давления, ослаблением пульса, нередко с потерей сознания. Состояние быстро нормализуется, когда женщина поворачивается на бок или садится. Возможные осложнения У беременных с артериальной гипотензией, как и при других сосудистых нарушениях, часто (в 25% случаев) развивается гестоз (появление отеков, белка в моче, повышение артериального давления). При этом состоянии у больных с гипотензией артериальное давление может не превышать нормальных цифр (120/80 мм ртутного столба), однако оно будет на 30% выше исходного, а это принято считать патологией. Как уже говорилось, у таких больных чаще, чем у здоровых женщин, при артериальной гипотензии развивается и ранний токсикоз беременных. К основным осложнениям беременности при артериальной гипотензии относится и ее самопроизвольное прерывание. При этом заболевании оно наблюдается на различных сроках беременности в 3 — 5 раз чаще, чем у здоровых женщин. Отмечается и обратное влияние: у женщин, длительно соблюдающих постельный режим в связи с угрозой выкидыша, артериальное давление устойчиво снижается, повидимому в связи с мышечной гиподинамией. Артериальная гипотензия способствует задержке внутриутробного развития плода из-за сниженного маточно-плацентарного кровотока. У больных артериальной гипотензией часто отмечаются осложнения родового акта, в основном они связаны с нарушением сократительной деятельности матки. Это создает трудности в ведении родов, способствует расширенному применению оперативных методов родоразрешения (кесарево сечение) с целью оказания помощи страдающему плоду. Нередко роды сопровождаются кровотечением. Лечение Артериальная гипотензия, даже декомпенсированная, при которой артериальное давление не приходит к норме на фоне медикаментозной терапии (что бывает редко, обычно в конце беременности), не является показанием для прерывания беременности. При физиологической гипотензии, не сопровождающейся ухудшением состояния беременных, лечения не требуется. При субкомпенсированной стадии артериальной гипотензии лечение осуществляют в амбулаторных условиях, и только при отсутствии эффекта больную госпитализируют. Лечение декомпенсированной гипотензии проводят в стационаре. Беременные с артериальной гипотензией находятся на диспансерном учете не только у акушера-гинеколога, но и у терапевта. Эффективным средством лечения и профилактики артериальной гипотензии является лечебная физкультура, очень важна утренняя гимнастика. Полезны водные процедуры: душ, обливания, контрастные ножные ванны, массаж. Сон должен продолжаться 10—12 часов в сутки. При бессоннице необходимо применить такие препараты, как ДИМЕДРОЛ, СУПРАСТИН, но не барбитуровые снотворные (БАРБАМИЛ, БРОМУРАЛ, ЛЮМИНАЛ), т.к. они могут повредить плоду. Полезен также 1—2-часовой дневной сон. Ухудшают состояние длительное стояние, прием горячих ванн, продолжительное пребывание в душном и жарком помещении. Питание должно быть полноценным, разнообразным, но не слишком обильным; рекомендуется увеличить содержание в пище белковых продуктов (мяса, рыбы, творога). Крепкий чай следует пить утром и днем, но не вечером, чтобы не нарушить сон. Витамин B1 (тиамина бромид) принимают по 0,05 г 3 раза в день. Хорошим средством лечения артериальной гипотензии является фитотерапия (лечение травами). Может быть использован следующий сбор: 0,5 части корня аира, 1 часть травы вероники лекарственной, 7 частей травы зверобоя, 1 часть листьев земляники, 2 части корня любистока, 0,5 части плодов можжевельника, 2 части травы руты душистой, 2 части травы тысячелистника, 1 часть цветков цикория, 2 части плодов шиповника.3 столовые ложки сбора залейте 2,5 стаканами кипятка в термосе и настаивайте 6—8 часов. На следующий день следует принять весь настой в 3 приема за 20—40 минут до еды. Помимо указанных ингредиентов можно использовать алоэ, листья березы, бессмертник, будру, вахту, вербену, крапиву, малину, мордовник, мяту, одуванчик, пижму, подорожник, полынь, листья смородины, спорыш, татарник, полевой хвощ, шалфей. Общеукрепляющее, тонизирующее действие оказывает ПАНТОКРИН, назначаемый по 2—4 таблетки или по 30 — 40 капель внутрь 2 — 3 раза в день. Настойки аралии, заманихи применяют по 30—40 капель до еды 2—3 раза в день; так же употребляются экстракт левзеи, элеутерококка. Настойку китайского лимонника принимают натощак по 20—30 капель или по 1 таблетке (0,5 г) 2 раза в день. Женьшень применяется в виде 10% спиртовой настойки по 15—25 капель или по 1—2 таблетки (0,15—0,3 г) 3 раза в день до еды. АПИЛАК ( он полезен в послеродовой период, так как не только нормализует давление, но и стимулирует лактацию) употребляют по 1 таблетке (0,001 г) 3 раза в сутки под язык. Все эти средства применяют в течение 10—15 дней. Они не столько повышают артериальное давление, сколько улучшают самочувствие, придают бодрость, восстанавливают общий тонус, работоспособность, сон. Эти лекарства продаются в аптеках без рецептаврача. Применение их в указанных дозах оказывает благотворное влияние на здоровье женщины и не вредит развитию плода. Лечение повторяют при ухудшении состояния или применяют планово 2—3 курса в течение беременности. Другие препараты, такие, как ФЕТАНОЛ, ИЗАДРИН, РИБОКСИН, ПАНАНГИН и т.д., применяются только по назначению врача. Беременных, больных артериальной гипотензией, лечат и физиотерапевтическими процедурами: общим ультрафиолетовым облучением, электрофорезом 1%-ного раствора мезатона на область шеи, назальным кофеиновым электрофорезом, кальциевым или новокаиновым электрофорезом на воротниковую зону. Учитывая благоприятное действие кислородотерапии, беременным назначают сеансы гипербарической оксигенации. При тщательном соблюдении рекомендаций врачей беременность у женщин с артериальной гипотензией, как правило, заканчивается благополучно. ________________________________________________ Мне очень помогали томатный сок и петрушка ![]() Но т.к. зимой петрушку особо не найдёшь настоящую .. свежую то спасалась соком. Ну а летом петрушкой
Но т.к. зимой петрушку особо не найдёшь настоящую .. свежую то спасалась соком. Ну а летом петрушкой ![]()
Но сок лучше всего и полезный и давление моментально повышалось ![]() ____________________________________________________________ пить гранатовый сок! А еще спасаюсь контрастным душем - эффект обалденный! _________________________________ Да-да, лучшее лекарство от низкого давления - прогулки на свежем воздухе.
____________________________________________________________ пить гранатовый сок! А еще спасаюсь контрастным душем - эффект обалденный! _________________________________ Да-да, лучшее лекарство от низкого давления - прогулки на свежем воздухе.
У меня был один раз жуткий спад давления, весь день еле живая лежала, так свекровь вечером СИЛОМ заставила мужа меня выгулять, полегчало. __________________________________________ дата публикации в Электронной аптеке: 20.04.04Гипотония: усталые и разбитые «Жить будете долго, но плохо» — таков получается результат наших изысканий на предмет пониженного давления. Почему плохо? Потому что гипотоники, как правило, бледны, худы, быстро утомляются, их силы быстро уходят и медленно восстанавливаются. Почему долго? Потому что гипотония, сильно ухудшая качество жизни, не приводит к таким страшным последствиям, как инфаркт и инсульт, что делает гипертония. Хроническая гипотония тормозит развитие атеросклероза — сосуды остаются чистыми. ДО СИХ ПОР врачи не определились: гипотония — самостоятельная болезнь, симптом какой-то другой патологии или состояние организма, при котором понижается тонус венозных сосудов, замедляется циркуляция крови и как результат — падает общий тонус. Признаки гипотонии очень неоднородны и зачастую не проявляются одновременно: вялость, апатия, ощущение общей слабости, ухудшение памяти, рассеянность (обратите внимание на детей и не ругайте их за это — возможно, в основе лежит болезнь), пониженная работоспособность. Очень часто гипотоники ощущают одышку при слабой физической нагрузке, им как будто не хватает воздуха, отчего они постоянно зевают; иногда случаются обмороки. Нередко их мучают головные боли, которые могут быть связаны с колебаниями атмосферного давления, обильным приемом пищи, длительным пребыванием «на ногах». Гипотоники бывают раздражительны и эмоционально неустойчивы, они не любят общественный транспорт и очереди, невероятно зависимы от сезона и погоды. Им лучше в холодные дни. С утра чувствуют себя невыспавшимися, «просыпаются» часа через два, днем вновь увядают и оживляются только ближе к вечеру. Все эти симптомы субъективны, в той или иной степени их может ощущать каждый из нас. Объективно же при гипотонии можно выявить только понижение давления и различные вегетативные нарушения — в первую очередь потливость ладоней и стоп, бледность, расстройство терморегуляции — по утрам температура часто бывает снижена до 35,8-36°C. К этому могут присоединяться ощущение тяжести в желудке, горечи во рту, снижение аппетита, тошнота, отрыжка, изжога, метеоризм, запоры — то есть расстройство ЖКТ. У мужчин при гипотонии может быть снижена половая потенция, а у женщин наблюдается нарушение менструального цикла. Часто у гипотоников отмечаются боли в суставах и мышцах, которые непостоянны, возникают в состоянии покоя и проходят после физической нагрузки: низкое давление приводит к плохому кровоснабжению мышц, а во время движения кровообращение улучшается, давление повышается и боль проходит. В общем, симптомы каждый в отдельности вроде бы не очень серьезны, но в совокупности они могут достаточно сильно отравлять жизнь. Врачи, обследовав такого больного (чаще — больную) и не найдя никаких отклонений в состоянии здоровья, кроме пониженного артериального давления, ставят диагноз «вегетососудистая дистония (ВСД) по гипотоническому типу». Болезнь балерин ТЕРМИН «гипотония» неправильный, хотя он широко распространен в быту и означает пониженное давление. На самом деле пониженное артериальное давление грамотнее будет называть артериальной гипотензией, а гипотония — это пониженный тонус сосудов. Но, поскольку этот неточный термин укоренился в сознании, мы будем называть проблему гипотонией, подразумевая артериальную гипотензию. Чаще всего ею страдают женщины 30–40 лет, занимающиеся умственным трудом. В старости встречается атеросклеротическая гипотония, когда сосуды настолько сильно поражены атеросклерозом, что превращаются в известковые палки, мышца сердца настолько дряблая, что еле качает кровь. Бывает гипотония тренированности, которая возникает у спортсменов при постоянной физической нагрузке, когда организм начинает работать в более экономном режиме, урежается работа сердца, понижается давление. Профессиональная гипотония — удел спортсменов и балерин: так они реагируют на физические сверхнагрузки. Если человек долгое время работает под землей, в атмосфере повышенной влажности и высокой температуры, при длительном воздействии небольших доз ионизирующей радиации, сверхвысокочастотного электромагнитного поля, у него может понизиться давление. Причиной гипотонии может быть и профессиональная аллергия, встречающаяся у врачей, фармацевтов, процедурных сестер. Сама по себе гипотония к инвалидности не приводит, но может служить основанием для перевода на другую работу. Бывает проходящая физиологическая гипотония, которая возникает в период адаптации к новым климатическим поясам и зонам — высокогорье, Заполярье, субтропический и тропический климат. Не удивляйтесь, если, оказавшись в подобных районах, вы почувствуете себя неважно. Откуда что берется ГИПОТОНИЯ может быть симптомом того или иного заболевания, в этом случае нужно бороться не с ней, а с причиной, ее породившей. Это может быть нарушение кровообращения, сердечная недостаточность, интоксикация, аллергические реакции, аритмия, острые заболевания органов брюшной полости (например, панкреатит), инфекционные заболевания, нервно-психическое напряжение, недостаточное питание, а также применение некоторых лекарственных препаратов (например, их передозировка при лечении гипертензии). Чаще всего гипотония осложняет течение врожденных и приобретенных пороков сердца и митральных сосудов, миокардит, некоторые заболевания органов дыхания, язву желудка, 12-перстной кишки, холецистит, хронический гепатит, злокачественные образования, заболевания системы крови (лейкозы), авитаминоз и дистрофию. Сон — лучшее лекарство ПОСКОЛЬКУ гипотония не так сильно распространена, как гипертония, и не приводит к таким тяжелым последствиям, медикаментозных методов борьбы с ней мало. Понизить и контролировать давление на современном этапе развития медицины оказывается легче, чем поднять и контролировать. Поэтому все усилия по борьбе с гипотонией должны быть направлены на поднятие и укрепление жизненного тонуса. Для этого надо прежде всего нормально спать. Сон в пределах 9-11 часов — это жизненная необходимость для всех гипотоников. Родственники должны об этом знать и относиться к столь длительному сну нормально, не считать их сонями, не тормошить, поскольку такова защитная реакция организма. Больные гипотонией должны уметь правильно вставать. Когда человек спит, кровь у него сосредотачивается в области желудка (в печени, кишечнике, селезенке) и возникает относительная недостаточность кровоснабжения мозга. Если в этой ситуации гипотоник резко встанет, он может потерять сознание. Поэтому, проснувшись, надо немного полежать, сделать легкую гимнастику лежа (хотя бы посгибать кисти рук, стопы ног, коленные и локтевые суставы), потом сесть в кровати, посидеть, не свешивая ноги; затем спустить ноги с кровати и тоже посидеть; вставать надо, опираясь на стул, который должен стоять около кровати, и постоять некоторое время. Многие патологические явления у гипотоников проходят после легких физических упражнений. Поэтому нужно сделать гимнастику, но делать ее надо только сидя. Вообще полезно приучить себя к активному отдыху: пешие прогулки, плавание, спортивные игры — то, что не требует очень большой физической нагрузки. Полезно также лечение в пригородных санаториях, на Южном берегу Крыма или в Кисловодске, а в апреле — мае и сентябре — октябре — на Черноморском побережье. Помогает контрастный душ, только переходы от тепла к холоду должны быть не резкими. Можно потренировать сосуды и в бане, но делать это надо осторожно и постепенно. Как правило, все гипотоники кофеманы, потому что с помощью кофе поднимают себе давление. Многие люди, особенно женщины интеллектуального труда, начинают свой день с чашки кофе натощак. Это правильно, но чашку кофе не надо превращать в 10 чашек, а к той одной, о которой мы говорим, надо присоединить бутерброд с хлебом, маслом и сыром. Дело в том, что давление повышают соленые и жирные продукты. Сыр является идеальным по соотношению в нем жира и соли. Поэтому для гипотоника чашка кофе и 1-2 бутерброда с сыром — своего рода лечебная процедура. Очень полезен крепкий зеленый чай. Есть надо не менее 4 раз в день. Медикаментозное лечение включает в себя назначение общих стимулирующих средств. При головной боли, неприятных ощущениях в области сердца, болях в суставах и мышцах назначают кофеин в составе комбинированных таблеток — цитрамон, пирамеин. Возьмите за правило периодически измерять давление. Это поможет избежать неприятных сюрпризов, а главное — узнать, что же все-таки вам помогает. К тому же артериальная гипотония может перерасти в гипертонию с возрастом или при искусственном повышении давления. Травки ПРИ ГИПОТОНИИ действуют все растительные средства, которые повышают тонус сосудов и артериальное давление: настойка лимонника китайского, женьшень, аралия и другие. Но надо иметь в виду, что многие больные оказываются очень чувствительными к этим препаратам, и каждый пациент должен очень осторожно подобрать себе то, что ему подходит. Иногда наблюдаются парадоксальная реакция и ухудшение состояния. Несмотря на то что речь идет о травах, их нужно с особой осторожностью назначать будущим мамам. Хотя при беременности переносить гипотонию совсем тяжело, в идеале от приема настоек нужно воздержаться. Всем остальным их принимать можно, но краткими курсами. Настойка женьшеня. Это целебное растение укрепляет и тонизирует организм, улучшает работу сердца. Настойку надо принимать по 15-25 капель 3 раза в день в течение 2-4 недель. Увеличивать дозировку не стоит. В противном случае вы можете столкнуться с перевозбудимостью, бессонницей и головной болью. Настойка аралии маньчжурской. Продается в аптеке в готовом виде, но можно приготовить лекарство и самостоятельно, залив измельченные корни 70%-ным спиртом из расчета 1:5. Принимать аралию нужно 2-3 раза в день по 30-40 капель. Противопоказана при повышенной нервной возбудимости и бессоннице. Экстракт левзеи принимают по 20-30 капель 2-3 раза в день. Настойки и отвары соцветий бессмертника песчаного, лимонника китайского, заманихи также являются средствами от пониженного давления. Их принимают за 30 минут до еды в течение 2-4 недель. Отвары готовятся из расчета 10 граммов на 1 стакан кипятка, настойки — 1: 5. Лимонник принимают по 30-40, а бессмертник — по 20-30 капель дважды в день. Кроме этих трав можно попробовать аптечные настойки боярышника и элеутерококка. Гипотония, конечно, не самая большая проблема среди прочих болезней. Чувствительным особам она может отравлять жизнь, но, с другой стороны, борьба с ней приятна: движение, сон, хорошая еда, а главное — есть можно то, что большинству людей не рекомендуется из-за возможного повышения давления: жирное и соленое.
Ранние подъемы даются с неимоверным трудом - кружится голова, подкашиваются ноги и эта слабость, слабость... Гипотонику и так непросто живется, а если у вас с утра пораньше важное совещание, а вы еще и беременны - пиши пропало. Пониженная работоспособность, рассеянность, апатия - вот лишь некоторые проявления пониженного давления, которое особенно тяжело переносится будущими мамами.
Причины и симптомы
Врачи и по сей день не сошлись во мнении относительно того, является ли гипотония (специалисты называют ее «артериальная гипотензия») самостоятельной болезнью или же следствием иной патологии.
Замедленная циркуляция крови и пониженный тонус венозных сосудов влияют и на общий тонус организма - гипотоники чутко реагируют на изменения атмосферного давления, быстро утомляются и страдают от головных болей. Симптомы гипотонии крайне разнообразны, и не так уж устрашающи по отдельности, но в совокупности могут сделать жизнь просто невыносимой. Перечислим основные:
-вегетативные нарушения: бледность кожных покровов, расстройство терморегуляции, потливость стоп и ладоней;
-одышка даже при небольших физических нагрузках;
-головокружение;
-тошнота;
-периодические боли в суставах и мышцах;
-полуобморочные состояния
Диагностика и профилактика
В некоторых случаях гипотония может являться одним из симптомов самостоятельного заболевания (аритмии, панкреатита, дистрофии, сердечной недостаточности, различных инфекций и т.д.) В этом случае бороться надо с причиной, а не со следствием - настойки женьшеня и лимонника принесут лишь временное облегчение.
Если же при медицинском обследовании не было выявлено никаких отклонений от нормы (помимо стабильно сниженного артериального давления), специалисты, как правило, говорят о диагнозе «вегетососудистая дистония по гипотоническому типу».
Несмотря на то, что проявления гипотонии весьма неприятны, это заболевание обычно не приводит к серьезным последствиям (в отличие от гипертонии). Будущим мама, страдающим от пониженного давления, может быть рекомендовано большинство средств, при помощи которых приводят себя в норму обычные гипотоники. Однако стоит осторожнее относиться к спиртовым настойкам: Пантокрину, настойке аралии, лимонника китайского, женьшеня. Они обладают выраженным тонизирующим действием, но беременным в некоторых случаях могут быть противопоказаны, поэтому перед их приемом стоит проконсультироваться со специалистом.
Итак, несколько «антигипотонических» советов:
-постарайтесь спать не менее 10 часов в сутки. Полноценный сон необходим гипотоникам!
-не поднимайтесь резко с постели. Во время сна кровь сосредотачивается в области желудка, и мозг недостаточно снабжается кровью - гипотоник рискует потерять сознание, резко вскочив с постели по звонку будильника;
-если без чашки кофе утром не проснуться, добавьте в кофе молоко или сливки - во время беременности не стоит злоупотреблять кофеином. Зеленый чай отлично тонизирует, но будущим мамам нужно употреблять его с осторожностью и некрепким;
-есть лучше понемногу, но часто (4-5 раз в сутки);
-попробуйте принимать контрастный душ (но без резких переходов от тепла к холоду и обратно);
-не пренебрегайте физической активностью - плавание, зарядка, прогулки на свежем воздухе помогут улучшить кровообращение и «выровнять» артериальное давление
Это важно:
-если вы страдаете от пониженного давления, носите с собой флакончик с нашатырем (на случай, если вам станет нехорошо в общественном транспорте или офисе)
-беременной-гипотонику стоит обратить пристальное внимание на медицинские обследования, позволяющие определить состояние плода. При выраженной гипотонии может нарушаться кровоснабжение плаценты, что чревато гипотрофией плода
Низкое давление у беременныхТак случилось, что артериальная гипертония – довольно частое заболевание вообще, и частое осложнение беременности, все знают, лечат и считают опасным симптомом, требующим постоянного контроля и коррекции. А гипотония – низкое артериальное давление – и в жизни, и в период беременности считается таким почти «аристократическим» недостатком, от него « не умирают, но всю жизнь мучаются». Наверное, для просто пациентов это утверждение в какой-то степени соответствует действительности, но во время беременности это состояние очень нежелательно и опасно, в том числе и потому, что не вызывает настороженности. В самом же деле, низкое артериальное давление приводит к уменьшению кровотока в сосудах плаценты, что сильно сказывается на состоянии плода – на получении им кислорода и питательных веществ. Поэтому одно из самых частых осложнений гипотензии беременных – ранние и поздние выкидыши, возникшие, в том числе, и по причине замершей беременности.
В ранние сроки беременности гипотония усиливает токсикоз и сама при этом усиливается из за наступающего обезвоживания – при частой рвоте женщинам со сниженным артериальным давлением необходимо настраиваться на стационарное, хотя бы дневное, лечение – поскольку жидкость им придется вливать капельно.
На поздних стадиях у беременных-гипотоников часто возникает гестоз со всеми обычными его проявлениями, и причиной этого часто служит невнимание врача. Ведь повышением давления считается его превышение на 30% от исходного. И если артериальную гипертонию в 170/100 заметят сразу и отнесутся к ней, как к экстренной ситуации, то давление 120/70 у женщины, для которой норма – 90/60, может никого не насторожить, а ведь для этой, конкретной беременной мы имеем высокую гипертензию с теми же последствиями, что и просто высокие цифры артериального давления.
Вследствие низкого артериального давления довольно часто развивается гипоксия плода со всеми из нее вытекающими последствиями, поэтому таким женщинам требуется более частое проведение КТГ, внимательное наблюдение за состоянием ребенка.
Несмотря на все вышесказанное, даже злокачественная гипотензия, ничем не купирующаяся, не является показанием к прерыванию беременности. Часто низкое давление провоцирует нарушение протекания родового акта из-за плохого кровоснабжения матки в родах, что расширяет показания к кесареву сечению у таких беременных.
Как же лечится гипотония при беременности. Прежде всего, до наступления беременности и на ранних ее сроках надо обеспечить женщине полноценный режим труда и отдыха. Гипотоники нуждаются в продолжительном сне – не меньше 10 часов, и с этим надо считаться. Им противопоказаны ночные смены. Питание должно быть полноценным, необильным и частым, не надо допускать больших перерывов в еде – у гипотоников чаще наблюдается снижение сахара крови при отсутствии питания, больше склонность к обморокам, ознобу, головокружениям. День хорошо начинать с принятия душа, лучше контрастного, на ночь – теплая ванна с ароматическими травами невысокой температуры. Кофе и чай употреблять в обычных количествах можно и нужно, только не в вечерние часы, чтобы не вызвать бессоницу. Используются стимулирующие травы – женьшень, левзея, элеутерококк, родиола розовая – обязательно по назначению и под контролем врача. Применяется пантокрин, аралия, лимонник китайский. Чаще эти растения применяются в составе различных комплексов.
В остальном беременность при низком давлении не отличается от обычной, нормотонической и при четком выполнении назначений врача завершается благополучно.
Ирина Пигулевская Всё, что нужно знать о своих анализах. Самостоятельная диагностика и контроль за состоянием здоровья
Выкидыш: причины, признаки, диагностика, очищение и восстановление после
Разговор пойдёт о ранних выкидышах, происходящих на сроке до 12 недель, ибо их подавляющее большинство случается именно в этот период. Итак, наиболее распространённые причины выкидышей на ранних сроках беременности:
1. Генетические нарушения у плода
По статистике около 73% выкидышей происходят по этой причине. Как правило, эти генетические дефекты носят не наследственный характер, а являются результатом единичных мутаций, произошедших в половых клетках родителей под влиянием вредных факторов внешней среды (радиация, профессиональные вредности, вирусы и пр.) Прерывание беременности по этой причине – своего рода естественный отбор – избавление от слабого, нежизнеспособного потомства. Предотвратить такой выкидыш практически невозможно, можно лишь снизить риск возникновения генетических аномалий ещё до зачатия, максимально защитив себя от воздействия мутагенных факторов. Но при современной экологии вероятность мутаций всё равно остаётся, потому выкидыши, происходящие по этой причине можно почесть за благо, ибо они избавляют женщину от множества проблем и неприятностей в дальнейшем.
2. Гормональные нарушения
При нарушении баланса гормонов в организме женщины часто происходит прерывание беременности на раннем сроке. Чаще всего это случается при недостатке главного гормона беременности - прогестерона. При своевременном обнаружении этой проблемы беременность можно спасти с помощью препаратов прогестерона. Избыток мужских половых гормонов тоже может стать причиной раннего выкидыша – они подавляют выработку эстрогенов и прогестерона. Нередко именно андрогены являются причиной повторяющихся (привычных) выкидышей. Оказывают влияние на формирование и развитие беременности так же гормоны надпочечников и щитовидной железы. Поэтому нарушение функции этих желёз может также вызвать выкидыш.
3. Иммунологические причины
Как правило, такое случается при резус–конфликте. Эмбрион наследует положительный резус отца, в то время как резус-отрицательный организм матери отторгает чужеродные для него ткани эмбриона. Для профилактики невынашивания беременности при иммунном конфликте применяют препараты прогестерона, оказывающего в этом случае иммуномодулирующее действие.
4. Инфекции, передающиеся половым путём
Инфекции, передающиеся половым путём: трихомониаз, токсоплазмоз, сифилис, хламидиоз, а так же герпетическая и цитомегаловирусная инфекция нередко становятся причиной выкидыша.
Патогенные бактерии и вирусы вызывают инфицирование плода, поражение плодных оболочек, вследствие чего происходит выкидыш. Чтобы этого не произошло, лечение инфекций желательно провести до беременности.
5. Общие инфекционные заболевания и воспалительные заболевания внутренних органов
Все заболевания, сопровождающиеся интоксикацией и повышением температуры тела выше 38оС, могут привести к выкидышу. Лидируют в этом списке краснуха, вирусный гепатит, грипп. Даже банальная ангина может стать роковой на сроке 4-10недель беременности. А уж пневмония, пиелонефрит, аппендицит - серьёзный риск для плода. Потому-то, планируя беременность, стоит пройти полное медицинское обследование, выявить и пролечить все очаги хронической инфекции.
6. Аборты в анамнезе
Аборт – это не просто медицинская манипуляция: это огромный стресс для женского организма, способный вызвать дисфункцию яичников, надпочечников; способствующий развитию воспалительных процессов в половых органах. Это может стать причиной бесплодия и привычных выкидышей в последующем.
7. Лекарственные препараты и травы
В первом триместре беременности желательно вообще избегать приёма лекарств. Многие из них способны вызвать прерывание беременности или вызвать формирование дефектов развития у плода. Так, к примеру, наркотические анальгетики или гормональные контрацептивы нередко становятся виновниками прерывания беременности. Так же надо быть осторожными с лекарственными травами : петрушка, крапива, василёк, зверобой, пижма – противопоказаны беременным на раннем сроке.
8. Стрессы
Сильный испуг или неожиданное горе, обида или длительное психическое перенапряжение опасны для маленького создания в вашей утробе. Если вы, волею судеб, вынуждены находиться под влиянием стресса, обсудите со своим врачом возможность приёма седативных препаратов, хотя бы той же валерианки.
9. Нездоровый образ жизни
Приём алкоголя, наркотиков, курение, чрезмерное употребление кофе, неправильное и неполноценное питание – всё это союзники выкидыша. Подкорректировать свой образ жизни лучше ещё до зачатия.
10. Падения, подъём тяжестей, половой акт
Физические нагрузки, поднятие тяжестей, несильные падения, вопреки широко распространенному мнению, сами по себе крайне редко приводят к выкидышу. Они могут явиться - и часто являются - "пусковым механизмом" самопроизвольного аборта, если присутствует какая-то из вышеперечисленных проблем. Однако если организм матери здоров и генетическая программа плода нормальна, то падение или физическая перегрузка должны быть поистине ужасными, чтобы причинить вред зародышу.
Признаки начинающегося выкидыша
Если вовремя заметить первые признаки приближающегося выкидыша, то обычно удается сохранить беременность. Боли внизу живота или в пояснице, особенно схваткообразного характера, кровянистые выделения, кровотечения - при появлении любого из этих симптомов немедленно обращайтесь к врачу, вызывайте "скорую". В таких ситуациях дорога каждая минута. Кровотечение с кусочками тканей говорит о том, что выкидыш уже произошел.
В поисках некоторой информации наткнулась на 2 интересные статьи. Я не могу гарантировать их научность и правдивость, но в кач-ве информации для размышления я хочу их у себя разместить.
Взято тут http://boguslava.ru/viewtopic.php?id=576
"Статья написана мамой-врачом. Никого ни к чему не призываем, просто стоит почитать и задуматься.
Как медикаменты, которые нам назначают, могут повлиять на ребенка.
Выделяют т.н. критические периоды эмбриогенеза, когда воздействие неблагоприятных факторов (инфекции, лекарства) наиболее опасно:
- В первые недели повреждающие агенты вызывают или гибель зародыша, или не оставляют последствий («все или ничего»)
- 3-8 неделя беременности - период органогенеза, именно в этот период наиболее часто проявляется тератогенное действие препаратов (II критический период)
- 18-22 неделя - наиболее значительные изменения биоэлектрической активности головного мозга, гемопоэза, продукции гормонов (III критический период)
Теперь пройдемся по препаратам, коими травят несчастных беременных в ЖК:
1.Но-шпа (как вариант, папаверин) - спазмолитик, применяется для снижения возбудимости матки в период беременности. Сведения по поводу сего средства весьма противоречивы - от практически полной безвредности до задержки речевого развития у ребенка. Но так как реальную угрозу прерывания беременности но-шпой не снимешь, то и особого смысла в ее применении нет. Кстати, папаверин действует эффективнее.
2. Курантил (да-да, я его люто ненавижу!) - антиагрегант, попутно является индуктором синтеза интерферона и оказывает модулирующее действие на функциональную активность системы интерферона. Препарат повышает неспецифическую противовирусную резистентность к вирусным инфекциям, поэтому его применяют для профилактики и лечения гриппа, ОРВИ (в качестве индуктора синтеза интерферона и иммуномодулятора). В акушерстве применяется для профилактики плацентарной недостаточности при ОСЛОЖНЕННОЙ беременности (то есть, если у вас, например, плохая допплерометрия или коагулограмма, прием курантила в принципе оправдан, но если врач в ЖК при абсолютно нормальном УЗИ/лабораторных показателях, предлагает попить курантил для профилактики, мой вам совет - лучше купите себе пару килограммчиков фруктов).
3. Аспирин, а также др. НПВС (индометацин, ибупрофен) - прием в ранние сроки беременности может стать причиной сердечно-сосудистых аномалий, гипотрофии, прием в III триместре - кровотечение у плода, перенашивание беременности. Так что головную боль лучше лечить супружеским долгом.
4. Актовегин. Несмотря на то, что его вовсю назначают беременным на предмет «подкормить млоденчика», во многих справочниках в числе показаний к его применению беременность НЕ ЗНАЧИТСЯ, в отличие от того же курантила. Напрашивается логичный вывод о том, что эффективность актовегина при осложненной беременности равна нулю (впрочем, психопрофилактический эффект еще никто не отменял). И, кстати, готовится сей препарат из крови телят, а угадайте-ка с трех раз, кто имеет тенденцию болеть прионными инфекциями? Разумеется, прионы облюбовывают ткани нервной системы, но не факт, что сцуко-возбудителям не вздумается прогуляться по кровеносному руслу. Учитывая их невиданную живучесть, лично я, когда врач в ЖК назначила мне актовегин для очередной профилактики, вежливо сказала, что обязательно буду принимать гадское средство, но до аптеки так и не дошла.
Если женщина жалуется, что раньше обожала кофе, а теперь от одного запаха ее тошнит, раньше каждые полчаса выходила покурить, а теперь мимо курилки бегом пробегает, первым ответом ей будет вопрос: "Дорогая, ты, случайно, не беременна?" А как объясняют врачи такое резкое изменение восприятия запахов и вкуса?
 Экзотические кулинарные пристрастия будущих мам и резкое изменение их вкусов были замечены уже давно. Кто не слышал анекдотов о муже, который ночью чуть ли не в пижаме бежит искать для беременной жены персики или соленые огурцы... Страстная поклонница соленых огурчиков в этот период может превратиться в отъявленную сладкоежку, а любительница шоколадок, мороженого и варенья вдруг захочет есть все соленое и острое. По опросу, проведенному продуктовой компанией Cow & Gate, оказалось, что более 60% беременных женщин испытывают неодолимое влечение к смешиванию совершенно несовместимых продуктов. Среди них - лимон с солью и перцем, мороженое и чипсы, заправленные горчицей, и множество других комбинаций.
Экзотические кулинарные пристрастия будущих мам и резкое изменение их вкусов были замечены уже давно. Кто не слышал анекдотов о муже, который ночью чуть ли не в пижаме бежит искать для беременной жены персики или соленые огурцы... Страстная поклонница соленых огурчиков в этот период может превратиться в отъявленную сладкоежку, а любительница шоколадок, мороженого и варенья вдруг захочет есть все соленое и острое. По опросу, проведенному продуктовой компанией Cow & Gate, оказалось, что более 60% беременных женщин испытывают неодолимое влечение к смешиванию совершенно несовместимых продуктов. Среди них - лимон с солью и перцем, мороженое и чипсы, заправленные горчицей, и множество других комбинаций.
Ты ещё без труда влезаешь в узенькие джинсы, ещё не столкнулась с утренней тошнотой, пигментными пятнами, растяжками на животе. Но у тебя уже есть тест с двумя красными полосочками - главное доказательство твоей принадлежности к счастливому сословию беременных женщин. Твоё сокровище ещё совсем крохотное. Только самая чувствительная аппаратура может зафиксировать его присутствие в твоей утробе. Но это не мешает тебе придумывать ему имя, разговаривать с ним и останавливаться у магазинов с детскими одёжками, чтобы присмотреть что-то для ещё не рождённого, но уже существующего малыша. Но эта радостная перспектива, эта радужная иллюзия может в одночасье прерваться страшным и неумолимым словом Выкидыш. По статистике 15-20% всех беременностей заканчиваются выкидышами. В большинстве случаев это происходит тогда, когда женщина ещё не догадывается, что беременна. Но порой это случается и с теми, кто уже привязался к своему пузожителю и полюбил его. Чем утешить женщину в таком случае? Только следующей беременностью. Но тем, у кого в жизни случилась такая беда, и тем, кто ещё не познал горечь утраты стоит пройти небольшой ликбез по вопросам, связанным с невынашиванием беременности. Самое важное - знать какие факторы могут вызвать прерывание беременности, и что можно предпринять, чтобы предотвратить выкидыш. Разговор пойдёт о ранних выкидышах, происходящих на сроке до 12 недель, ибо их подавляющее большинство случается именно в этот период. Итак, наиболее распространённые причины выкидышей на ранних сроках беременности: 1. Генетические нарушения у плода По статистике около 73% выкидышей происходят по этой причине. Как правило, эти генетические дефекты носят не наследственный характер, а являются результатом единичных мутаций, произошедших в половых клетках родителей под влиянием вредных факторов внешней среды (радиация, профессиональные вредности, вирусы и пр.) Прерывание беременности по этой причине – своего рода естественный отбор – избавление от слабого, нежизнеспособного потомства. Предотвратить такой выкидыш практически невозможно, можно лишь снизить риск возникновения генетических аномалий ещё до зачатия, максимально защитив себя от воздействия мутагенных факторов. Но при современной экологии вероятность мутаций всё равно остаётся, потому выкидыши, происходящие по этой причине можно почесть за благо, ибо они избавляют женщину от множества проблем и неприятностей в дальнейшем. 2. Гормональные нарушения При нарушении баланса гормонов в организме женщины часто происходит прерывание беременности на раннем сроке. Чаще всего это случается при недостатке главного гормона беременности - прогестерона. При своевременном обнаружении этой проблемы беременность можно спасти с помощью препаратов прогестерона. Избыток мужских половых гормонов тоже может стать причиной раннего выкидыша – они подавляют выработку эстрогенов и прогестерона. Нередко именно андрогены являются причиной повторяющихся (привычных) выкидышей. Оказывают влияние на формирование и развитие беременности так же гормоны надпочечников и щитовидной железы. Поэтому нарушение функции этих желёз может также вызвать выкидыш. 3. Иммунологические причины Как правило, такое случается при резус–конфликте. Эмбрион наследует положительный резус отца, в то время как резус-отрицательный организм матери отторгает чужеродные для него ткани эмбриона. Для профилактики невынашивания беременности при иммунном конфликте применяют препараты прогестерона, оказывающего в этом случае иммуномодулирующее действие. 4. Инфекции, передающиеся половым путём: трихомониаз, токсоплазмоз, сифилис, хламидиоз, а так же герпетическая и цитомегаловирусная инфекция нередко становятся причиной выкидыша. Патогенные бактерии и вирусы вызывают инфицирование плода, поражение плодных оболочек, вследствие чего происходит выкидыш. Чтобы этого не произошло, лечение инфекций желательно провести до беременности. 5. Общие инфекционные заболевания и воспалительные заболевания внутренних органов. Все заболевания, сопровождающиеся интоксикацией и повышением температуры тела выше 38оС, могут привести к выкидышу. Лидируют в этом списке краснуха, вирусный гепатит, грипп. Даже банальная ангина может стать роковой на сроке 4-10недель беременности. А уж пневмония, пиелонефрит, аппендицит - серьёзный риск для плода. Потому-то, планируя беременность, стоит пройти полное медицинское обследование, выявить и пролечить все очаги хронической инфекции. 6. Аборты в анамнезе Аборт – это не просто медицинская манипуляция: это огромный стресс для женского организма, способный вызвать дисфункцию яичников, надпочечников; способствующий развитию воспалительных процессов в половых органах. Это может стать причиной бесплодия и привычных выкидышей в последующем. 7. Лекарственные препараты и травы В первом триместре беременности желательно вообще избегать приёма лекарств. Многие из них способны вызвать прерывание беременности или вызвать формирование дефектов развития у плода. Так, к примеру, наркотические анальгетики или гормональные контрацептивы нередко становятся виновниками прерывания беременности. Так же надо быть осторожными с лекарственными травами : петрушка, крапива, василёк, зверобой, пижма – противопоказаны беременным на раннем сроке. 8. Стрессы Сильный испуг или неожиданное горе, обида или длительное психическое перенапряжение опасны для маленького создания в вашей утробе. Если вы, волею судеб, вынуждены находиться под влиянием стресса, обсудите со своим врачом возможность приёма седативных препаратов, хотя бы той же валерианки. 9. Нездоровый образ жизни Приём алкоголя, наркотиков, курение, регулярное употребление кофе, неправильное и неполноценное питание – всё это союзники выкидыша. Подкорректировать свой образ жизни лучше ещё до зачатия. 10. Падения, подъём тяжестей, половой акт Всё это, хотя и редко, но может стать пусковым механизмом прерывания беременности, поэтому, поберегите себя, а значит и своего малыша!