Добрый день всем. Кажется я скоро сойду с ума. Сейчас почти 21 неделя беременности, первое узи, 12,1 неделя в норме все, хгч слегка повышен, вместо 2 у меня 2,015, рарр в норме, второе узи(19,2нед) обнаружили гидронефроз справа, велели наблюдаться, по крови все в норме(кровь сдавала раньше чем узи, в 16,4 нед) только вот при первом скрининге брали свободный хгч, во втором я так поняла общий, он спустился до 1,5, решила с нашим гидронефрозом записаться к генетику и чтоб ещё раз узи сделал, но перед этим сдать ещё раз кровь, тадам, св. Эстриол - в норме, он слегка повысился после 16,4 недель. Также и альфа - фетопротеин, это номально.,неьольшое повышение, все в пределах нормы, а вот хгч, в этот раз снова свободный, - 6,47. Причём риск 1:323 низкий ризк синдрома дауна. Может мне кто объяснит как такое может быть? Почти в 17 недель все в норме, а в 20 хгч в три раза повысился? И что это может означать?
эстриол свободный норма при беременности
Обновлено:
В Синево есть такая фишка, что когда ты сдаешь скрининг по крови - ставят дату готовности "через 3 дня". Но на самом деле анализы крови готовы уже вечером следующего дня, правда без расчетов рисков, а просто данные в нмоль/л или МО/мл.Я это обнаружила, к...
В общем, пришел результат моего второго скрининга и испортил мне настроение с самого утра. Растерялась, всплакнула, а сейчас сижу и пытаюсь рассуждать логически.
Итак, этот второй биохимический скрининг, который, как говорят в ЖК, уже не делают, рассчитал мне высокую вероятность трисомии 21. С ума сойти, новости для беременной девушки. Так как не могу посоветоваться в моментальном режиме с врачом (почему-то именно сейчас так), первое, что я сделала - полезла в интернет, почитала несчетное количество сайтов, форумов и пришла к выводу (пока самостоятельное, не подпитанное врачебными знаниями), что, какая на хрен трисомия 21??? Откуда вообще этот гребанный компьютер решил, что у меня повышенный риск? Ни по одному критерию я не прохожу (такие как возраст, курение и вся ерунда), ХГЧ - норма, какой-то там еще анализ - норма, единственное, что не в норме - пониженный свободный эстриол, но и с ним, пардоньте, связана не только эта злосчастная трисомия 21, там много чего страшного пишут (в подробности я не вдавалась, чтобы не истерить пока).
Так вот, для подтверждения этой ужасной болезни, или синдрома (слова жуткие), нужно совместное определенное показание трех анализов, а у меня страдает один, и этот "расчетчик" мне уже риски выставляет. Мне интересно, почему же тогда на первом скрининге все было хорошо, на УЗИ для первого и второго скрининга тоже никто ничего не заподозрил, а больше всего мне "нравится", то что точность этих "скрининговых вычислений" в части таких страшных диагнозов, как пишут, составляет 60%! Ну это нормально? Почти как приметы - 50/50.
В общем, я не понимаю, зачем нужны эти скрининги, вот так вот изводить мозг женщины, вынашивающей человека??? А если бы я сделала скрининг, как это принято в ЖК - на 21ой неделе без биохимического анализа - все зашибись же, правда?? АаААА!!! Кошмар!
Решила я вот что, плевать я хотела на эти результаты, главное выяснить истинную причину пониженного эстриола (опять же, откуда бы я про него, мать вашу, узнала бы, если он даже не плановый анализ?), на днях пересдам чисто для себя в другой лаборатории, но верить тому, что у меня какие-то там риски не буду, хоть вот убейте!
Тем не менее, я пришиблена. Удивлена, что особо не паникую, раньше, еще не беременной, в подобных случаях нервного потрясения можно было бежать в аптеку за успокоительными и дергаться в такт сердечному ритму, а тут только недоумение и ожидание, что ж с этим гормоном то? Опять же, читала, что кто-то ему значения вообще не придает, если по УЗИ и по сердцебиению все нормально.
Да, ребята, медицина, конечно шагает вперед, но совсем еще не совершенна.
Эстрогены
Общее собирательное название подкласса стероидных гормонов, производимых в основном фолликулярным аппаратом яичников у женщин. В небольших количествах эстрогены производятся также яичками у мужчин и корой надпочечников у обоих полов. Относятся группе женских половых гормонов. В эту группу принято включать три основных гормона - эстрадиол, эстрон, эстриол. Наиболее активен гормон эстрадиол, но при беременности главное значение приобретает эстриол. Снижение эстриола при беременности может быть признаком патологии плода. Повышение уровня эстрогенов может быть при опухолях яичников или надпочечников. Может проявляться маточными кровотечениями. Повышение уровня эстрогенов наблюдается при избыточной массе тела, так как жировые клетки являются гормонально активными и могут вырабатывать эстрогены. Причиной снижения уровня эстрогенов может быть отсутствие овуляции. При этом наблюдается бесплодие, нарушение менструального цикла, сухость слизистой оболочки влагалища, также может быть депрессия, апатия, снижение работоспособности.
Это самая лучшая статья о гормонах
Влияние гормонов на стостояние кожи Гормоны, состояние кожи и самочувствие.
Влияние гормонов на стостояние кожи
Гормоны, состояние кожи и самочувствие
Как влияют гормоны на состояние нашей кожи и самочувствие?

На сроке 15 недель животик уже увеличен настолько, что обычная одежда становится маме тесной, поэтому ей следует купить для себя специальную одежду для беременных. Животик у первородящих женщин, как правило, растет меньше, чем у тех, кто рожает повторно. Сейчас, когда ранний токсикоз уже позади, будущая мамочка находится в некоторой эйфории от своего положения, полностью отдавшись своему материнству. Однако, опытные мамы знают, как важно не забывать при этом о подготовке к родам и продолжении неукоснительного соблюдения всех рекомендаций врачей.
Изменения в организме на 15 неделе беременности
В это время, аккуратно прощупав живот, женщина может почувствовать, что дно матки располагается примерно на 7,5 см ниже, чем пупок. Грудь ее продолжает увеличиваться, животик уже хорошо заметен. Вследствие изменения гормонального фона женщины у нее усиливается пигментация кожи, наблюдается потемнение веснушек и родинок, средней линии живота, сосков и ареолов. Все эти изменения не должны ее пугать, они без следа исчезнут после родов.
Состояние плода на 15 неделе беременности
К 15 неделе рост малыша составляет от 12 см до 14 см, вес - около 50 граммов. Считается, что к этому времени малыш уже способен чувствовать и слышать все происходящее вокруг него, он умеет жестами и мимикой выражать свои эмоции. На этом сроке его сердечко перекачивает до 23 л крови в сутки, чтобы обеспечить кровоснабжение всех внутренних органов развивающегося организма, при этом оно бьется в два раза быстрее материнского. С 15 недели становится возможным определения группы крови ребенка и его резус-фактора, что может быть существенным в ситуации, когда его мама имеет отрицательный резус-фактор, а отец - положительный.
На 15 неделе формируется скелет малыша, продолжает расти его головной мозг. Желчный пузырь начинает выделять желчь. Организм мальчиков начинает синтезировать гормон тестостерон. Происходит усложнение биохимического состава крови, активизируется обмен веществ. В этот период малыш особо нуждается в питательных веществах, витаминах и кислороде, поэтому маме следует очень внимательно относиться к составлению своего рациона. Ей следует помнить, что для беременной женщины пища является, прежде всего, питанием, и отдавать предпочтение витаминным и питательным продуктам.
Возможные ощущения на 15 неделе беременности
У будущей мамы могут появиться необычные вкусовые пристрастия. Однако, следуя им, беременная женщина должна помнить, что в этот период, как никогда, ее организм нуждается в кальции. Дело в том, что в этот период идет бурное развитие костей ребенка, и, если ему будет не хватать кальция, он будет забирать его из организма мамы. Это может стать причиной ломкости ее ногтей и волос, повреждения зубов, ночных судорог.
Необходимое медицинское наблюдение
На 15 неделе беременности проводится целый ряд важных обследований. К традиционным общим анализам крови и мочи добавится тройной тест крови, который необходим для выявления содержания трех гормонов, количество которых может рассказать о состоянии здоровья будущей мамы и о развитии малыша в ее утробе. К этим гормонам относятся:
- гормон беременности хорионический гонадотропин человека (ХГЧ); его уровень растет до двенадцатой недели, потом начинается его постепенное снижение. Если на 15 неделе уровень ХГЧ повышен, то это повод заподозрить сахарный диабет у мамы, нарушения в развитии плода, также он может указывать на многоплодную беременность. Пониженный уровень ХГЧ является свидетельством нарушений в работе плаценты или замедленного развития малыша.
- белок альфафетопротеин (АФП); его количество растет до самого дня родов. Если норма АФП на 15 неделе превышена, это говорит о наличии нарушений в развитии плода и течении беременности.
- свободный эстриол; количество этого основного гормона группы эстрогенов также растет на протяжении всей беременности. Снижение его уровня говорит о наличии угрозы выкидыша и нарушений в развитии плода.
Общие рекомендации
Считается, что во время вынашивания ребенка маме лучше спать на боку, для обеспечения свободы нижней полой вены. Начинаясь в районе пятого поясничного позвонка, она идет вниз, вдоль позвоночного столба, проходит под всеми внутренними органами и снабжает кровью все кровеносные сосуды, располагающиеся в тазобедренной, брюшной и паховой области, и сосуды нижних конечностей.
Для облегчения течения беременности и родов, будущей маме не следует пренебрегать контрастными водными процедурами (душем, обливанием), прогулками на свежем воздухе и простыми физическими упражнениями, которые помогут укрепить мышцы и суставы таза и нижних конечностей.
При наличии предрасположенности к растяжкам женщине следует пользоваться специальными кремами и хорошо увлажнять кожу.
Сходила 16.02.2013 к Г., он меня выписал с двухнедельного больняка, сказал, что, ттт, всё уже хорошо. Измерил показатели - окружность живота 75 см, высота дна матки 14 см. Срок беременности - 14 недель. Вес 55,6. Много я, однако, прибавляю. С начала беременности +2,4 кг (это по их весам, взвешиваюсь вечером, сытая и довольная).
Еще врач обнаружил усиление венозного рисунка на голенях. Хм. Это плохо. Потому что у меня и так к этому предрасположенность, так еще и он тут. Что делать? Колготы специальные покупать? Прописал пить кардиомангил. Плюс у меня голова раскалывается иногда. Сказал, что это средство поможет.
Еще дал направление на пренатальный скрининг трисомий (АФП, ХГЧ, свободный эстриол). Сказал срочно сдать завтра. К чему такая спешка, если эти анализы берут с 16 до 20 недели? Не поняла.
Но сдала. Один из показателей чуть ниже нормы (не помню точно его названия), я сразу звоню ему и спрашиваю. Говорит, что показатель в норме.
А еще, вот только-только буквально, сижу себе, работаю дома, держу руку на животе. И какое-то странное ощущение... Похоже на ощущение, когда под водой кто-то делает резкое движение, и ты чувствуешь эти импульсы воды... Блин, так странно. Пока не возьмусь сказать, что это малыш, может и органы мои шалят, но чувстовалось отчетливо и три раза подряд) В течение минуты. Потом муж руку поллжил, один раз тоже почувстовал, а потом все затихло.
Вот так у меня все идет)
Мы приведем самые распространенные случаи, когда врач назначает анализ на ХГЧ.
У женщин:
Аменорея
Диагностика беременности на ранних сроках
Исключение возможности внематочной беременности
Для оценки полноты искусственного аборта
ХГЧ сдается и для динамического наблюдения за беременностью
При угрозе выкидыша и на неразвивающуюся беременность
Диагностика опухолей – хорионэпителиомы, пузырного заноса
Наряду с АФП и свободным эстриолом – в качестве пренатальной диагностики пороков плода
У мужчин:
Диагностика опухолей яичек.
Нормы ХГЧ в сыворотке крови
Норма ХГЧ, мЕд/мл
Мужчины и небеременные женщины < 5
Уровень ХГЧ при беременности:
1 - 2 неделя 25 - 300
2 - 3 неделя 1500 - 5000
3 - 4 неделя 10000 - 30000
4 - 5 неделя 20000 - 100000
5 – 6 неделя 50000 - 200000
6 – 7 неделя 50000 - 200000
7 – 8 неделя 20000 - 200000
8 – 9 неделя 20000 - 100000
9 – 10 неделя 20000 - 95000
11 – 12 неделя 20000 - 90000
13 – 14 неделя 15000 - 60000
15 – 25 неделя 10000 - 35000
26 – 37 неделя 10000 - 60000
Расшифровка ХГЧ
В норме при беременности уровень ХГЧ постепенно повышается. Во время 1 триместра беременности уровень b-ХГЧ быстро нарастает, удваиваясь каждые 2-3 дня.
На достигается самый высокий ХГЧ-уровень в крови, затем содержание ХГЧ начинает медленно понижаться и остается постоянной в течение второй половины беременности.
Повышение бетта-ХГЧ при беременности может происходить при:
многоплодии (норма ХГЧ увеличивается пропорционально числу плодов)
токсикозе, гестозе
сахарном диабете матери
патологиях плода, синдроме Дауна, множественных пороках развития
неправильно установленном сроке беременности
приеме синтетических гестагенов
Повышение ХГЧ может быть признаком серьезных заболеваний у небеременных женщин и у мужчин:
опухоли яичек
опухолевые заболевания желудочно-кишечного тракта
новообразования легких, почек, матки
пузырный занос, рецидив пузырного заносахорионкарцинома
прием препаратов ХГЧ
анализ на ХГЧ был сделан в течение 4-5 дней после аборта и.т.д.
Обычно ХГЧ повышен, если тест ХГЧ был произведен на 4-5 день после аборта или вследствие приема препаратов ХГЧ. Высокий уровень ХГЧ после миниаборта указывает на продолжающуюся беременность.
Низкий ХГЧ у беременных женщин может означать неправильную постановку срока беременности или быть признаком серьезных нарушений:
внематочная беременность
неразвивающаяся беременность
задержка в развитии плода
угроза самопроизвольного аборта (пониженный ХГЧ более чем на 50%)
хроническая плацентарная недостаточность
истинное перенашивание беременности
гибель плода (во II-III триместре беременности).
Случается, что результаты анализа ХГЧ показывают отсутствие гормона в крови. Такой результат может быть, если тест ХГЧ был проведен слишком рано или при внематочной беременности.
Какой бы результат анализа на гормоны при беременности не получился, помните, что верную расшифровку ХГЧ может дать только квалифицированный врач, определяя какой ХГЧ норма именно для Вас в комплексе с данными, полученными другими методами обследования.
Как правильно сдать анализ крови на гормон ХГЧ
Как правильно подготовиться к анализу и когда его сдавать, вам должен сказать ваш доктор. Мы дадим лишь самые общие рекомендации, если вы не получили их у своего гинеколога.
Для выполнения анализа ХГЧ берут кровь из вены. Кровь на ХГЧ рекомендуется сдавать в утренние часы и строго натощак. Если вы сдаете тест на ХГЧ в другое время, необходимо воздерживаться от еды в течение 4-6 часов. И вы должны сообщить медсестре или своему врачу, если принимаете какие-либо гормональные препараты.
Лабораторный тест определения беременности в ранние сроки рекомендуется проводить не ранее 3-5 дней задержки менструации. Анализ крови на беременность можно повторить через 2-3 дня для уточнения результатов. Анализ крови на бета-ХГЧ в нашем медицинском центре также может быть выполнен срочно.В комплексной диагностике беременности на ранних сроках наряду с анализом на ХГ необходимо сделать УЗИ влагалищным датчиком. Для выявления патологии плода у беременных анализ на ХГ, хорионический гонадотропин, сдается с по .
ПРЕНАТАЛЬНЫЙ СКРИНИНГ
Скрининг — совокупность мероприятий и медицинских исследований, тестов и других процедур, направленных на предварительную идентификацию лиц, среди которых вероятность наличия определённого заболевания выше, чем у остальной части обследуемой популяции. Скрининг — начальный предварительный этап обследования популяции, а лица с положительными результатами скрининга нуждаются в дальнейшем диагностическом обследовании для установления или исключения факта наличия патологического процесса.
То, что будущая мама должна беречь себя, воспринимается как прописная истина. Но немногие знают, что во время беременности есть периоды, когда риск всевозможных неприятностей со здоровьем существенно увеличивается. Соблюдая в "критические моменты" повышенную осторожность, женщина сможет вовремя "подстраховаться" и избежать ненужных проблем.
Беременность длится 9 календарных или 10 акушерских месяцев* (ее средняя продолжительность составляет 280 дней от первого дня последней менструации до родов). За это время происходит сложнейший процесс превращения оплодотворенной яйцеклетки в зрелый плод, способный к самостоятельному существованию вне утробы матери. За 9 месяцев происходит бурное деление клеток, формирование органов и тканей плода, созревание функциональных систем, установление связи между ними, благодаря чему новорожденный сможет адаптироваться во внешней среде, жить самостоятельной, отдельной от материнского организма жизнью.
* 1 Акушерский месяц состоит из 4 недель.
Переоценить роль какого-либо периода внутриутробной жизни плода сложно. Но во время беременности есть несколько критических сроков, когда наиболее высок риск ее самопроизвольного прерывания (выкидыш или преждевременные роды), возникновение осложнений течения беременности, аномалий развития зародыша и плода. Именно об этих сроках и пойдет речь.
Различают следующие периоды развития плода во время беременности:
- предымплантационный (с момента оплодотворения яйцеклетки со сперматозоидом до внедрения оплодотворенной яйцеклетки в слизистую стенки матки);
- имплантационный (прикрепление оплодотворенной яйцеклетки к стенке матки);
- органогенез и плацентация (период формирования всех органов и тканей плода, а также плаценты);
- плодный — период роста и развития сформированных органов и тканей.
В норме за 12-14 дней до ожидаемой менструации происходит овуляция, то есть достигшая больших размеров яйцеклетка выходит из яичника, поступает в маточную трубу, где чаще всего и происходит оплодотворение. С этого момента наступает беременность. Оплодотворенная яйцеклетка продолжает свой путь по маточной трубе в течение 4 дней в сторону полости матки, чему способствуют:
- сокращения гладких мышц стенки маточной трубы. Эти сокращения в норме происходят в одностороннем направлении — в сторону полости матки от конца трубы, обращенного в брюшную полость;
- движение ресничек слизистой оболочки, которая изнутри покрывает маточную трубу. Приходит в движение жидкость, находящаяся в трубе, и с током этой жидкости оплодотворенная яйцеклетка попадает в матку;
- расслабление сфинктера (циркулярной мышцы) в области соединения маточной трубы с маткой. Этот сфинктер предназначен для предупреждения попадания оплодотворенной яйцеклетки в полость матки раньше срока, до того как матка будет готова для приема оплодотворенной яйцеклетки.
Движение яйцеклетки по маточной трубе происходит под воздействием женских половых гормонов эстрогенов и прогестерона. Прогестерон — гормон беременности, который на ранних сроках беременности вырабатывается в яичнике (на месте лопнувшего фолликула образуется желтое тело, которое продуцирует в большом количестве этот гормон и способствует наступлению и поддержанию беременности). Если прогестерона вырабатывается недостаточно, яйцеклетка из маточной трубы попадет в полость матки с опозданием. При повышенной перистальтике маточной трубы оплодотворенная яйцеклетка попадет в полость матки раньше, чем она может внедриться в слизистую, вследствие чего яйцеклетка может погибнуть. Так как при этом беременность не состоится, задержки очередной менструации не будет, то беременность останется не диагностированной, нераспознанной.
Период продвижения оплодотворенной яйцеклетки по маточной трубе считается первым критическим периодом беременности (с 12-14 до 10-8 дней до начала очередной менструации). В результате нарушения сложных механизмов регуляции работы маточной трубы яйцеклетка после оплодотворения также может внедриться в стенку трубы (внематочная беременность).
Имплантационный периодЭтот период также проходит еще до предполагаемой менструации, чаще всего тогда, когда женщина еще и не подозревает о своей беременности. Попадая в полость матки, зародыш уже состоит из 16-32 клеток, однако он не сразу внедряется в слизистую матки, а еще в течение двух дней находится в свободном состоянии. Эти два дня с момента попадания оплодотворенной яйцеклетки в полость матки до ее прикрепления к стенке матки составляют имплантационный период. Место внедрения зависит от ряда обстоятельств, однако чаще всего это передняя или задняя стенка матки.
Питание плодного яйца в этот период происходит за счет местного растворения слизистой стенки матки с помощью ферментов, выделяемых плодным яйцом. По истечении 2 суток плодное яйцо внедряется в слизистую матки, которая содержит в большом количестве ферменты, гликоген, жиры, микроэлементы, защитные антитела и другие биологически активные вещества, необходимые для дальнейшего роста зародыша.
Второй критический период беременности — имплантация, то есть прикрепление плодного яйца к стенке матки. Если имплантация не удается, то беременность завершается под маской менструации (фактически это не диагностированный выкидыш на очень маленьких сроках). Так как задержки менструации нет, то женщина даже не предполагает о наличии у нее беременности.
На процесс имплантации большое влияние оказывают гормональные факторы: концентрация таких гормонов, как прогестерон, эстрогены, пролактин (гормон гипофиза — железы, расположенной в головном мозге), глюкокортикоиды (гормоны надпочечников) и т.д.
Огромное значение имеет и подготовленность слизистой оболочки матки к имплантации, готовность ее принять плодное яйцо. После абортов, выскабливаний, длительного ношения внутриматочной спирали, инфекций, воспалительных процессов может нарушиться рецепторный (воспринимающий) аппарат эндометрия, то есть чувствительные к гормонам клетки, расположенные в слизистой оболочке матки, неправильно реагируют на гормоны, из-за чего слизистая матки недостаточно подготавливается к предстоящей беременности. Если плодное яйцо недостаточно активное, своевременно не выделяет нужное количество ферментов, разрушающих слизистую матки, то оно может внедриться в стенку матки в нижнем сегменте или в шейке матке, в результате чего возникает шеечная беременность или аномальная плацентация (плацента перекрывает выход из матки частично или полностью).
Наличие сращений (синехий) в полости матки после воспалительных процессов, выскабливаний, а также миомы матки тоже могут препятствовать нормальной имплантации.
Период органогенеза и плацентацииДанный период продолжается с момента внедрения плодного яйца в слизистую оболочку матки до 10-12 недель беременности, когда полностью сформированы все органы и ткани плода, а также плацента (детское место — связующее звено между плодом и материнским организмом, с помощью которого происходят процессы питания, обмена веществ и дыхания плода в утробе матери). Это очень ответственный период внутриутробной жизни, т.к. в это время идет закладка всех органов и тканей плода. Уже на 7-й день после оплодотворения яйцеклетки организм матери получает сигнал о беременности благодаря гормону — хорионическому гонадотропину (ХГ), который выделяется плодным яйцом. ХГ, в свою очередь, поддерживает развитие желтого тела в яичнике. Желтое тело выделяет прогестерон и эстрогены в количестве, достаточном для поддержания беременности. На начальном этапе беременности, до формирования плаценты, желтое тело берет на себя функцию гормональной поддержки беременности, и если по тем или иным причинам желтое тело работает неполноценно, то могут возникнуть угроза выкидыша, выкидыш или неразвивающаяся беременность.
Весь период органогенеза и плацентации также является критическим периодом внутриутробной жизни плода, т.к. плод высокочувствителен к повреждающему влиянию окружающей среды, особенно в первые 3-6 недель органогенеза. Этот критический период развития беременности особенно важен, т.к. под влиянием неблагоприятных факторов окружающей среды эмбрион может погибнуть или у него могут возникнуть аномалии развития.
В эти периоды особенно опасно влияние на зародыш факторов окружающей среды, в числе которых:
- физические (ионизирующие излучения, механические воздействия); это может быть действие ионизирующей радиации, например в условиях техногенной катастрофы на атомных объектах, механические воздействия в виде вибрации и проч. на соответствующих производствах или в момент спортивных тренировок;
- химические: фенолы, окись азота, пестициды, тяжелые металлы и т.д. — эти вещества также могут попасть в организм беременной, если она работает на соответствующих производствах или при проведении ремонта в помещении, где долго находится женщина. К химическим веществам относятся никотин, алкоголь, некоторые лекарственные препараты, например используемые для лечения онкологических заболеваний, и т.д.;
- биологические (например, вирус герпеса, цитомегаловирус, вирус краснухи, и т.д.).
Необходимо подчеркнуть, что в критические периоды вредные воздействия приводят к наиболее тяжелым последствиям — гибели зародыша или формированию грубых пороков развития.
По данным французских исследователей, если беременная женщина впервые в жизни столкнулась с цитомегаловирусом — возбудителем, вызывающим заболевание, которое у взрослых может протекать как банальное ОРЗ (острое респираторное заболевание) во время беременности (что видно по исследованию крови на иммуноглобулины к ЦМВ), особенно на ранних сроках, то в 1/3 случаев могут возникать пороки развития плода. Если же до беременности она уже была инфицирована, организм вовремя включает защитные механизмы борьбы с вирусом,) эта вероятность снижается до 1%. То же можно сказать и о вирусе простого герпеса.
Особую опасность представляет вируc краснухи при инфицировании им на ранних сроках беременности. Женщине в таких случаях рекомендуют искусственное прерывание беременности, т.к. высок риск рождения ребенка такими пороками развития, как микрофтальмия — порок развития глаз, микроцефалия -серьезный порок развития головного мозг; глухота, врожденные пороки сердца и т.д.
Из химических соединений особенно неблагоприятно сказываются на состоянии зародыша свинец, ртуть, бензол, никотин, оксиды углеродов и другие вещества, которые могут вызвать пороки развития.
Некоторые лекарственные препараты особенно противопоказаны во время беременности (например, противоопухолевые антибиотики); если они принимались, то рекомендуется прерывание беременности на ранних сроках. При приеме некоторых лекарственных средств необходимы консультация генетика, тщательное наблюдение во время беременности за состоянием зародыша и плода (УЗИ, исследование крови на хорионический гонадотропин, альфа-фетопротеин, эстриол, которые позволяют заподозрить наличие пороков развития плода — анализ проводится в 16-20 недель беременности).
Женщин, работающих на химическом производстве, во время беременности необходимо перевести в другие, менее опасные цеха. Что касается влияния радиации, то, если она воздействует на женщину до имплантации зародыша (в предымплантационный период), в 2/3 случаев эмбрион погибает. В период органогенеза и плацентации часто возникают пороки развития или наступает внутриутробная гибель зародыша или плода.
В 7-8 недель беременности обычно начинается обратное развитие желтого тела в яичнике: образно говоря, яичники передают хориону (будущей плаценте) функцию гормональной поддержки беременности, и если хорион недостаточно развит, не активен, то возникает угроза прерывания беременности.
7-8 недель — это также критический период для развития беременности. Очень часто выкидыш, неразвивающаяся беременность или угроза выкидыша (кровянистые выделения из половых путей, боли внизу живота и поясницы) появляются именно на этом сроке. Если это произошло, женщине необходима госпитализация. В стационаре используют различные лекарственные препараты, которые помогут сохранить беременность, если это возможно.
Итак, как мы убедились, первый триместр беременности почти полностью состоит из критических периодов, поэтому в это время особенно важно:
- по возможности исключить отрицательное воздействие вредного производства;
- изменить комплекс физических упражнений при активных тренировках в период до беременности, отложить занятия экстремальными видами спорта на послеродовый период;
- проводить достаточное количество времени на свежем воздухе;
- достаточное количество времени (8- 10 часов) уделять сну;
- не принимать активное участие в ремонте помещений;
- отказаться от вредных привычек, особенно таких, как употребление алкоголя, наркотиков, курение.
С 12 недель беременности начинается плодный период внутриутробной жизни плода, который длится до 40 недель. В это время плод уже полностью сформирован, однако физически незрел.
Сроки беременности 13, 20-24 и 28 недель являются критическими для пациенток с гиперандрогенией — повышенным содержанием мужских половых гормонов — из-за начала выработки гормонов плода. В эти сроки необходимо проверить уровень гормонов и скорректировать дозу препаратов, которые назначены для снижения количества мужских половых гормонов (дексаметлзон, метип-ред и т.д.). При этом доктор следит за состоянием шейки матки, так как повышение количества мужских половых гормонов может привести к ее преждевременному раскрытию.
В 13 недель беременности плод мужского пола начинает вырабатывать собственный тестостерон — мужской половой гормон, в 20-24 недели начинается выработка кортизола и мужских половых гормонов корой надпочечников плода, в результате чего у женщины с гиперандрогенией может быть очередной подъем мужских половых гормонов, что приведет к прерыванию беременности.
В 28 недель гипофиз плода начинает синтезировать гормон, стимулирующий работу надпочечников, — адренокортикотропный гормон, в результате чего усиливается выработка мужских половых гормонов, что также может привести к прерыванию беременности. При необходимости на этом сроке доктор скорректирует дозу лекарственных препаратов.
Итак, действие неблагоприятных факторов в критические периоды беременности может привести к самым неблагоприятным последствиям. Поэтому женщине в продолжение всего времени ожидания ребенка, а особенно в критические периоды, нужно избегать действия неблагоприятных факторов и при любых "неполадках" обращаться к врачу. Хочется посоветовать будущим мамам поберечь себя, тем более что беременность длится всего 9 месяцев, а от ее течения зависят здоровье и жизнь вашего малыша.
Что должно стать поводом для тревоги?
Если действие неблагоприятных факторов в критические сроки привело к угрозе прерывания беременности, женщины жалуются на боли внизу живота, в пояснице — тянущие или схваткообразные. Боли могут сопровождаться кровянистыми выделениями из половых путей. Такие симптомы нельзя оставлять без должного внимания, т.к. вслед за ними может возникнуть массивное кровотечение из-за неполного самопроизвольного выкидыша, при котором беременность нельзя будет спасти.
Очень важно при первых симптомах угрожающего выкидыша сразу обратиться к гинекологу, пройти необходимые исследования, включая осмотр на кресле, УЗИ, гормональные исследования крови на женские половые гормоны, мужские половые гормоны, гормоны щитовидной железы.
Гормоны (греч. Ορμ?νη) - сигнальные химические вещества, выделяемые эндокринными железами непосредственно в кровь и оказывающие сложное и многогранное воздействие на организм в целом либо на определённые органы и ткани-мишени. Гормоны служат гуморальными (переносимыми с кровью) регуляторами определённых процессов в определённых органах и системах.
Гормоны (греч. Ορμ?νη) — сигнальные химические вещества, выделяемые эндокринными железами непосредственно в кровь и оказывающие сложное и многогранное воздействие на организм в целом либо на определённые органы и ткани-мишени. Гормоны служат гуморальными (переносимыми с кровью) регуляторами определённых процессов в определённых органах и системах.
Используются гормоны в организме для поддержания его гомеостаза, а также для регуляции многих функций (роста, развития, обмена веществ, реакции на изменения условий среды).
Мы поговорим о тех гормонах, определение уровня которых является весьма важным шагом в процессе обследования на предмет бесплодия.
ХГЧ (хорионический гонадотропин человека) или ХГ (хорионический гонадотропин) – особый гормон беременности.
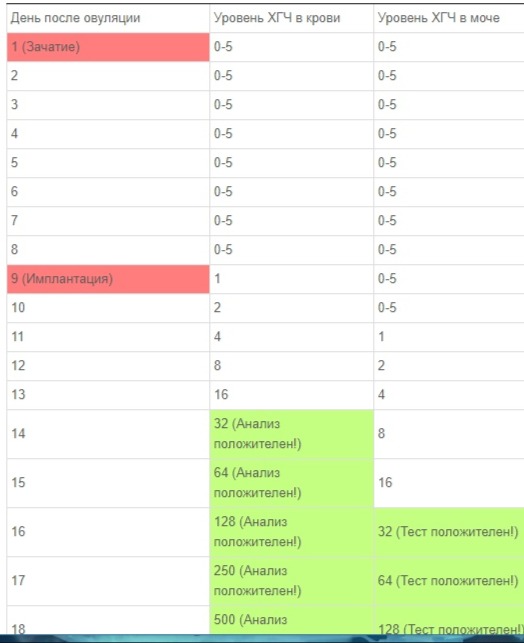
Гормон ХГЧ вырабатывают клетки хориона (оболочки зародыша). На основании анализа крови на b-ХГЧ врач определяет присутствие в организме хориальной ткани, а значит – беременность женщины. Анализ крови ХГЧ делает возможным раннее определение беременности – уже на 6-10 дней после оплодотворения результат ХГЧ будет положительным.
Роль ХГ в первом триместре беременности – стимуляция образования необходимых для развития и поддержания беременности гормонов, таких как прогестерон, эстрогены (эстрадиол и свободный эстриол). При нормальном развитии беременности в дальнейшем эти гормоны производит плацента.
Хорионический гонадотропин очень важен. У плода мужского пола ХГЧ стимулирует так называемые клетки Лейдига, которые синтезируют тестостерон. Тестостерон в этом случае просто необходим, так как способствует формированию половых органов по мужскому типу, а также оказывает воздействие на кору надпочечников эмбриона.
ХГЧ состоит из двух единиц – альфа- и бета-ХГЧ. Альфа – составляющая ХГЧ имеет схожее строение с единицами гормонов ТТГ, ФСГ и ЛГ, а бета-ХГЧ – уникальна. Поэтому в диагностике решающее значение имеет лабораторный анализ b-ХГЧ.
Диагностировать беременность можно и с помощью домашних тестов определения беременности, основанных на анализе ХГ, выделяемого c мочой. Но достоверность результата ХГЧ, полученного «домашним» способом, значительно ниже, чем лабораторный анализ крови ХГЧ, поскольку необходимый для диагностики уровень ХГЧ в моче достигается на несколько дней позже, чем в крови. Сделать достоверный анализ ХГЧ срочно и в удобное для Вас время Вы можете в медицинском центре «Евромедпрестиж». Телефоны центра в Москве: 22 55 205, 699 21 22.
Мы приведем самые распространенные случаи, когда врач назначает анализ на ХГЧ.
У женщин:
Аменорея
Диагностика беременности на ранних сроках
Исключение возможности внематочной беременности
Для оценки полноты искусственного аборта
ХГЧ сдается и для динамического наблюдения за беременностью
При угрозе выкидыша и на неразвивающуюся беременность
Диагностика опухолей – хорионэпителиомы, пузырного заноса
Наряду с АФП и свободным эстриолом – в качестве пренатальной диагностики пороков плода
У мужчин:
Диагностика опухолей яичек.
Нормы ХГЧ в сыворотке крови
Норма ХГЧ, мЕд/мл
Мужчины и небеременные женщины
< 5
Уровень ХГЧ при беременности:
1 - 2 неделя
25 - 300
2 - 3 неделя
1500 - 5000
3 - 4 неделя
10000 - 30000
4 - 5 неделя
20000 - 100000
5 – 6 неделя
50000 - 200000
6 – 7 неделя
50000 - 200000
7 – 8 неделя
20000 - 200000
8 – 9 неделя
20000 - 100000
9 – 10 неделя
20000 - 95000
11 – 12 неделя
20000 - 90000
13 – 14 неделя
15000 - 60000
15 – 25 неделя
10000 - 35000
26 – 37 неделя
10000 - 60000
Расшифровка ХГЧ
В норме при беременности уровень ХГЧ постепенно повышается. Во время 1 триместра беременности уровень b-ХГЧ быстро нарастает, удваиваясь каждые 2-3 дня.
На 10-12 неделе беременности достигается самый высокий ХГЧ-уровень в крови, затем содержание ХГЧ начинает медленно понижаться и остается постоянной в течение второй половины беременности.
Повышение бетта-ХГЧ при беременности может происходить при:
многоплодии (норма ХГЧ увеличивается пропорционально числу плодов)
токсикозе, гестозе
сахарном диабете матери
патологиях плода, синдроме Дауна, множественных пороках развития
неправильно установленном сроке беременности
приеме синтетических гестагенов
Повышение ХГЧ может быть признаком серьезных заболеваний у небеременных женщин и у мужчин:
опухоли яичек
опухолевые заболевания желудочно-кишечного тракта
новообразования легких, почек, матки
пузырный занос, рецидив пузырного заноса
хорионкарцинома
прием препаратов ХГЧ
анализ на ХГЧ был сделан в течение 4-5 дней после аборта и.т.д.
Зачатие – это момент наступления беременности. Во время зачатия женская яйцеклетка и мужской сперматозоид сливаются и образуют новый организм. Если Вы знаете дату зачатия, это поможет Вам точно определить срок своей беременности.
Последняя менструация:(день/месяц/год): 12345678910111213141516171819202122232425262728293031 ЯнваряФевраляМартаАпреляМаяИюняИюляАвгустаСентябряОктябряНоябряДекабря 20092010 Средняя продолжительность цикла:
(от 22 до 45 дней)
(по умолчанию 28) Средняя продолжительность второй фазы:
(от 9 до 16 дней)
(по умолчанию 14) Предполагаемая дата зачатия (день/месяц/год): - недель. УЗИ 1
Двойной тест (св. β-субъединица ХГЧ + PAPP-A)
Окончание эмбрионального периода. Скрининг риска синдрома Дауна и синдрома Эдвардса по УЗИ ("воротниковое пространство") и биохимическим маркерам.
. Тройной тест (АФП + ХГЧ + св. эстриол) (оптимальные сроки)
Биохимический скрининг синдрома Дауна, синдрома Эдвардса и дефектов нервной трубки
- недель. Тройной тест (возможные сроки)
Скрининг синдрома Дауна, синдрома Эдвардса и дефектов нервной трубки
.
Первое ощущение шевелений плода у повторнородящих женщин.
Первое ощущение шевелений плода у первородящих женщин. УЗИ 2
Определение состояния плода по органам. Допплер 1
Допплерометрическое исследование кровотока плаценты. Исключение риска развития плацентарной недостаточности.. Тест О'Салливан
Глюкозотолерантный тест. Исключение гестационного диабета Конец второго триместра. Дородовой отпуск у беременных двойней. Риск гестоза и пиелонефрита. Три четверти позади. Дородовой отпуск у большинства беременных.. УЗИ 3
Определение состояния плода и плаценты Доношенная беременностьСрок беременности
Врачи определяют срок беременности по первому дню последней менструации (акушерский срок беременности) или по дню зачатия (эмбриональный срок). Это предполагаемая дата беременности. Точную дату ставят при ультразвуковом обследовании (УЗИ). Акушерский срок беременности обычно бывает длиннее эмбрионального срока приблизительно на 14 дней.
Роды
В таблице указана предполагаемая дата родов. Следует учитывать, что если вы ожидаете двойню, то беременность будет длиться несколько короче, чем у тех, кто ожидает одного малыша. Некоторые патологии могут задержать роды, увеличивая срок беременности. У большинства женщин роды не наступают точно в назначенный день. Вы можете родить немного раньше или немного позже.
УЗИ 1, Двойной тест
Эти мероприятия позволяют обнаружить патологию развития плода в ранние сроки. На сроке беременности 10-13 недель проверяются: свободная  -субъединица хорионического гормона человека (св.
-субъединица хорионического гормона человека (св.  -ХГЧ) и PAPP-A (pregnancy associated plasma protein A).
-ХГЧ) и PAPP-A (pregnancy associated plasma protein A).
Тройной тест
Наиболее часто используемый тест, это тройной тест. Определяются: общий ХГЧ или свободная  -субъединица ХГЧ,
-субъединица ХГЧ,  -фетопротеин (АФП), свободный (неконъюгированный) эстриол. Данный тест проводится на сроке 16 – 18 недель беременности.
-фетопротеин (АФП), свободный (неконъюгированный) эстриол. Данный тест проводится на сроке 16 – 18 недель беременности.
Тройной тест (возможные сроки)
Не смотря на то, что тройной тест наиболее желательно назначать на сроке 16-18 недель, считается возможным провести его в сроки от 14 до 20 недель беременности.
УЗИ 2
Второе УЗИ проводят на сроке около 22 недель беременности. На этом сроке врач может по возможности сказать будущий пол ребёнка, а также оценить состояния околоплодных вод, плаценты, и общее развитие плода.
Допплер 1
Допплеровское исследование является абсолютно безвредной и достаточно информативной процедурой. Первый Доплер назначается на сроке 23 – 24 недели беременности. Очень часто это обследование назначается только при необходимости.
Тест О'Салливан
Тест О'Салливан или 3-х часовой оральноглюкозотолерантный тест назначается на сроке 24 - 28 недель беременности. Этот тест считается дополнительным методом обследования и назначается по показаниям, особенно если женщина входит в группу риска. Основное назначение теста - выявления риска развития сахарного диабета.
Срок беременности определяется по данным УЗИ 1 триместра. С помощью УЗИ оцениваются полученные в процессе исследования размеры плода.
Длина зародыша (КТР): мм (от 3 до 84 мм)Срок беременности (по Смиту): Срок беременности (по Виссеру): ± 5 дней (IC 95%)
Беременность традиционно считается по неделям, и весь срок делят на триместры. В норме беременность заканчивается родами на 37-40 неделе. Если роды наступают после 41 недели, говорят о переношенной беременности, если роды наступают до 37 недели, то такие роды называются преждевременными.
Хорионический гонадотропин человека. Норма ХГЧ при беременности.  Что такое хорионический гонадотропин человека (ХГЧ)?
Что такое хорионический гонадотропин человека (ХГЧ)?
Хорионический гонадотропин человека (ХГЧ) – это особый белок-гормон, который вырабатывается оболочками развивающегося эмбриона в течение всего периода беременности. ХГЧ поддерживает нормальное развитие беременности. Благодаря этому гормону в организме беременной женщины блокируются процессы, которые вызывают месячные и увеличивается выработка гормонов, необходимых для сохранения беременности.
Повышение концентрации ХГЧ в крови и в моче беременной женщины является одним из наиболее ранних признаков беременности.
Фетометрия (размеры плода) при УЗИ плода в 17 недель беременности в норме:
- БПР (бипариетальный размер). В 17 недель беременности бипариетальный размер составляет 34-42 мм.
- ЛЗ (лобно-затылочный размер). В 17 недель беременности 41-49 мм.
- ОГ (окружность головки плода). В 17 недель беременности окружность головки соответствует 112-136 мм.
- ОЖ (окружность живота плода) - в 17 недель беременности составляет 102 мм 121 -149 мм.


Нормальные размеры длинных костей при УЗИ плода в 17 недель беременности:
- Бедренная кость 20-28 мм
- Плечевая кость 15-21мм
- Кости предплечья 15-18 мм
- Кости голени 15-21 мм.
Пренатальный скрининг второго триместра
В 17 недель беременности наступает самое время для пренатального скрининга второго триместра. Допустимым считается проведение пренатального скрининга второго триместра с 16 по 18 неделю беременности.
Пренатальный скрининг второго триместра включает в себя биохимические маркеры (кровь из вены) и ультразвуковые маркеры (скрининговое УЗИ плода в 17 недель беременности).
Биохимические маркеры хромосомных патологий плода:
- Бета-ХГЧ (хорионический гонадотропин человека)
- АФП (альфафетопротеин).
- Свободный (неконъюгированный) эстриол.
Ультразвуковые маркеры синдрома Дауна при УЗИ плода в 17 недель беременности:
- Утолщение шейной складки в связи с большим объемом кожи, характерной для трисомии 21 (синдрома Дауна).
- При проведении Узи плода в 17 недель беременности измеряются длинные кости плода. Укорочение длинных костей (когда плечевая, бедренная, локтевая и кости голени короче нормативных значений).
Нормальные размеры длинных костей при УЗИ плода в 17 недель беременности:
Бедренная кость 20-28 мм, плечевая кость 15-21мм, локтевая кость 15-18 мм, голень 15-21 мм.
-
Обязательным в оценке внутренних структур при УЗИ плода в 17 недель беременности является исключение пороков сердца и магистральных сосудов, выходящих из сердца. Для синдрома Дауна пороки сердечно-сосудистой системы характерны.
-
Оценивается пищеварительная система при УЗИ плода в 17 недель беременности. Гиперэхогенный кишечник, атрезия кишечника или пищевода относятся к ультразвуковым маркерам синдрома Дауна.
-
Для плодов с синдромом Дауна характерно отставание в развитии носовой кости. При УЗИ плода в 17 недель беременности диагностируется гипоплазия (недоразвитие) носовой кости. Размер носовой кости у плодов с синдромом Дауна 2,5 мм и менее при УЗИ плода в 17 недель беременности.
-
Оценка мочеполовой системы плода при УЗИ плода в 17 недель беременности позволяет выявить пиелоэктазию (расширение лоханок почек). Чаще поражение двустороннее.
УЗИ плода в 17 недель беременности при синдроме Эдвардса
- При УЗИ в 17 недель беременности достаточно хорошо доступен оценке головной мозг плода. Для беременности плодом с синдромом Эдвардса характерны следующие пороки развития головного мозга при УЗИ плода в 17 недель беременности: расширение желудочков мозга (вентрикуломегалия, гидроцефалия), синдром Денди-Уокера (отсутствие средней части мозжечка и увеличение размеров четвертого желудочка), отсутствие мозолистого тела (проводящий путь между двумя полушариями мозга, обеспечивающий связь двух полушарий и,соответственно, нормальный интеллект)., кисты сосудистых сплетений (чаще двусторонние).
- Нарушение плотности и формы костей черепа (головка при УЗИ плода в 17 недель беременности выглядит как клубника).
- Аномальные лицевые структуры.При УЗИ плода в 17 недель беременности регистрируется расщелины передней губы, неба, маленький подбородок, формирующий сглаженный профиль плода.
- Пороки развития сердечно-сосудистой, мочеполовой системы, органов пищеварения.
- Скелетные дисплазии (недоразвитие, искривление костей).
Плацента при УЗИ плода в 17 недель беременности
Нормальная плацента имеет однородную структуру. Толщина плаценты в среднем составляет 17 мм. Оценивается расположение плаценты, расстояние до шейки матки от нижнего полюса плаценты.
При выявлении множественных анэхогенных включений (выглядят как черные отверстия в структуре плаценты), необходимо тщательное изучение всех структур плода для выявления других маркеров хромосомных болезней. Такая плацента характерна для триплоидии – одного из вида хромосомных аномалий плода.
Кому показано проведение УЗИ плода в 17 недель беременности?
- УЗИ плода в 17 недель беременности показано беременным, которые пропустили ультразвуковой пренатальный скрининг первого триместра (см УЗИ плода в 12 недель беременности).
- УЗИ плода в 17 недель беременности показано при неудовлетворительном биохимическом скрининге второго и/или первого триместра. Неудовлетворительным считается отклонения одного и более показателей (бета-ХГЧ, РАРР, альфафетопротеин, свободный эстриол) от нормативных значений (ниже 0,5 МоМ и выше 2 МоМ).
- При настоятельном желании пары в максимально ранние сроки выявить или исключить пороки развития плода, в том числе, заподозрить хромосомные аномалии.
Новые изменения в организме плода в 17 недель беременности
Начинает формироваться и откладываться в коже коричневый жир. Этот жир поможет ребенку поддерживать температуту тела после рождения.
При громких звуках плод пытается ручками закрыть свои уши.
Плод начинает ощущать вкус. Если в околоплодные воды пападает что-либо, имеющее кислый или горький вкус, ребенок гримасничает и перестает глотать.
Изменения в организме женщины
Растягиваются связки, поддерживающие матку. Это дает умеренные болевые ощущения внизу живота и пояснице.
Вы становитесь более забывчивой, вам тяжелее сконцентрироваться, чем прежде. Это действие гормонов беременности, в первую очередь, прогестерона.
Не забывайте о специальных упражнениях для тренировки мышц тазового дна – упражнения Кегеля. Они заключаются в поэтапном напряжении мышц (на счет один-два-три) с последующим таким же поэтапным расслаблением. Момент максимального напряжения должен быть более длительным, чем момент полного расслабления. Упражнения Кегеля помогут сделать промежность более управляемой, что поможет в родах. В послеродовом периоде продолжение этих упражнений поможет скорейшему восстановлению родовых путей и послужат профилактикой опущения внутренних половых органов.
источник