О болезнях от которых прививают и способах их лечения. Не существует никаких доказательств того, что именно прививки помогли человечеству победить в борьбе с некоторыми опасными инфекционными болезнями. Факты свидетельствуют о том, что заболеваемость туберкулёзом, дифтерией, корью и коклюшем стремительно уменьшалась ещё до того, как были введены массовые прививки против этих болезней. Происходило это благодаря улучшению санитарно-гигиенических условий. Классический пример «победы над оспой» является, одновременно, и классическим примером манипуляции статистикой. Болезнь начала резко идти на убыль по мере улучшения санитарных условий и прекращения варварского обычая «инокуляции оспенной материи», поддерживавшего оспенные эпидемии. Там, где широко практиковались прививки, оспенные эпидемии не только не ослабевали, но учащались и вели к всё большему количеству жертв. С другой стороны, такие болезни как чума, холера, малярия, тиф, скарлатина и т.д., для борьбы с которыми, к счастью, так и не удалось разработать «надёжные» вакцины, стали редкостью или практически исчезли в развитых странах . В тех странах, где прививка БЦЖ никогда массово не проводилась или давно отменена, низок уровень заболеваемости туберкулёзом. С другой стороны, в России, Бразилии, Индии и Болгарии, где прививку БЦЖ получают все новорожденные, каждый год регистрируются десятки тысяч новых больных активной формой туберкулёза.
Большинство детских инфекционных заболеваний имеют мало серьезных последствий в сегодняшнем мире. Чаще всего эти болезни являются легкими и проходят сами без лечения. Они также могут создавать пожизненный иммунитет, в то время как иммунитет, вызванный вакциной,–лишь временный. Фактически временная природа иммунитета, созданного вакциной, может создать более опасную ситуацию в будущем ребенка. Например, продолжительность действия новой вакцины против ветряной оспы оценивается в 6–10 лет. Если она действует, то она откладывает детскую уязвимость до взрослого состояния, когда смерть от этой болезни в 20 раз более вероятна, хотя и по-прежнему редка. В Великобритании обычны «коревые вечеринки»; если ребёнок заболевает корью, другие родители по соседству отправляют своих детей играть с зараженным, чтобы намеренно подхватить болезнь и развить иммунитет. Это устраняет риск заболевания во взрослом состоянии, когда болезнь более опасна, и приносит выгоду в виде усиления иммунной системы процессом естественной болезни. Большинство инфекционных болезней не только редко бывают опасными, но и могут играть жизненно важную роль в развитии сильной, здоровой иммунной системы.
Свинка-сравнительно безобидное вирусное заболевание, обычно встречающееся в детском возрасте. При этой болезни опухают одна или обе подчелюстные слюнные железы, располагающиеся впереди и ниже ушей. Типичными симптомами является повышенная температура, отсутствие аппетита, головная боль. Опухание желез начинается через 2-3 дня и исчезает на 6-7 день болезни. После заболевания вырабатывается пожизненный иммунитет. Свинка не требует лечения. Если ваш ребенок заразился свинкой, предложите ему оставаться в течение 2-3 дней в постели, давайте ему мягкую пищу и как можно больше жидкости. К опухшим железам можно прикладывать мешочки со льдом. У некоторых детей прививка вызывает такие аллергические реакции, как сыпь, зуд и кровоподтеки. Могут быть симптомы вовлечения центральной нервной системы-фебрильные судороги, односторонняя сенсорная глухота и энцефалит.
Корь-заразная вирусная болезнь, передающаяся при контакте с предметом, находившемся ранее в пользовании больного. В начале появляется чувство усталости, небольшая температура, головная боль и боли в спине. Затем появляются покраснение глаз и светобоязнь. Температура повышается на 3-4 дня. Иногда во рту можно видеть мелкие белые точки; мелкопятнистая розовая сыпь появляется ниже линии волос и за ушами, затем, в течение 36 часов, она распространяется на всё тело. Сыпь может появиться и сразу, но исчезает она постепенно, за 3-4 дня. Корь заразна в течение 7-8 дней, начиная за 3-4 дня до появления сыпи. Соответственно, если кто-либо из ваших детей заболел корью, другие, вероятно, также заразятся ею ещё до того, как вы узнаете, что заболел первый.
Никакого лечения не требуется за исключением покоя, большого количества жидкости для предотвращения возможной дегидратации из-за жара, приема витаминов-А и С, и купания в ванной с хинной или крахмалом для облегчения зуда. Если ребенок страдает от светобоязни, надо зашторить окна. В противоположность распространенному мифу, опасности слепоты не
существует.
Применение коревой вакцины связано с опасностями энцефалопатии и с иными осложнениями, такими, как подострый склерозирующий панэнцефалит, вызывающий необратимое смертельное поражение мозга. Другие (иногда смертельные) осложнения, связанные с применением коревой вакцины, включают атаксию (неспособность координировать деятельность мышц), умственную отсталость, асептический менингит, конвульсии и гемипарез (паралич одной половины тела). Вторичные осложнения, связанные с вакциной, могут быть ещё более пугающими. Они включают энцефалит, ювенальный диабет, рассеянный склероз.
Согласно ВОЗ, шансы заболеть корью примерно в 15 раз выше для привитых от неё (!).
Краснуха-безопасная детская болезнь, не требующая лечения.
Начальными симптомами являются жар и насморк, сопровождающиеся ,болями в горле. Вам становится ясно, что речь идет о другой болезни, а не об обычной простуде, когда на лице появляется сыпь, распространяющаяся на руки и тело. Элементы сыпи не сливаются, как это бывает в случае кори; исчезает сыпь через 2-3 дня. Больному необходимо отдыхать и пить, никакого иного лечения не требуется.
Угроза краснухи заключается в возможности нанесения вреда плоду в том случае, если женщина заражается ею в первый триместр беременности. Страх перед этим используется для оправдания прививания всех детей, и мальчиков, и девочек, краснушной вакциной в составе тривакцины (MMR).
Заслуги этой вакцины сомнительны по тем же самым причинам, что были описаны выше относительно свинки. Нет необходимости защищать детей от безобидной болезни, а побочные эффекты вакцины абсолютно неприемлемы, если мы говорим о благе ребенка. Они включают в себя артриты, артралгии (боли в суставах), и полиневриты, проявляющиеся болями, онемением или ощущением покалывания в периферических нервах. Хотя эти симптомы обычно носят временный характер, они могут длиться месяцами, а появляются не раньше, чем через два месяца после прививки. Из-за этого родители могут не связать появившиеся симптомы со сделанной прививкой.
Самая большая опасность краснушной вакцины в том, что она может оставить будущих матерей без естественного иммунитета от болезни. Предупреждая краснуху в детстве, прививка может увеличить опасность заболевания ею в детородном возрасте, во время беременности–ведь вакцинальный иммунитет очень недолговременный.
Коклюш-заразное бактериальное заболевание, обычно передаваемое по воздуху от инфицированного. Инкубационный период составляет от 7 до 14 дней. Начальные симптомы болезни неотличимы от таковых при обычной простуде: насморк, чихание, апатичность или отсутствие аппетита, небольшое слезотечение, иногда умеренный жар. По мере прогрессирования болезни развивается сильный кашель по вечерам. Затем он появляется и днем. В течение 7-10 дней с момента появления первых симптомов, кашель становится пароксизмальным (приступами). У ребенка может быть до 12 кашлевых толчков после каждого вдоха, лицо его темнеет и приобретает синеватый или пурпурный оттенок. Каждый приступ коклюша завершается вдохом с характерным звуком. Рвота часто является дополнительным симптомом болезни. Если ваш ребенок заболевает коклюшем, то лишь в тяжелых случаях назначают антибиотики. Ребенок должен отдыхать в условиях комфорта и изоляции. Опасно это заболевание только для детей до 1 года. Более старшие дети зачастую выздоравливают даже безо всякого лечения.
Многие независимые врачи сообщают, что 30% всех случаев коклюша встречается среди привитого населения, из чего можно сделать вывод, что вакцина неэффективна. Как и в случае с иными инфекционными болезнями, смертность начала снижаться до того, как вакцина стала доступна. Вакцина впервые начала использоваться в 1936 г., а смертность постоянно снижалась с 1900 г. или ранее. Общие побочные эффекты коклюшной вакцины, признанные JAMA-жар, приступы крика, шоковое состояние и местные кожные проявления, такие как потение, покраснение кожи, боль. Менее известные, но более серьезные эффекты включают конвульсии и необратимое поражение мозга, становящееся причиной умственной отсталости. Эта вакцина связывается также с синдромом внезапной детской смерти-СВДС (SIDS). В 1978-79 гг., при расширении детской прививочной программы, было сообщено о восьми случаях СВДС, последовавших немедленно после рутинной прививки DPT.
Дифтерия
Хотя это была одна из наиболее опасных болезней во времена наших бабушек, сегодня дифтерия почти исчезла. Большинство докторов настаивают, что уменьшение произошло благодаря прививкам, но имеются достаточные свидетельства в пользу того, что частота заболеваемости дифтерией снижалось и до того, как стали доступными прививки.
Дифтерия-крайне заразное инфекционное заболевание, передаваемое кашлем или чиханием инфицированных, а также прикосновением к вещам, которых раньше касались заболевшие. Инкубационный период болезни составляет от 2 до 5 дней, и первыми симптомами бывают воспаление горла, головная боль, тошнота, кашель и температура . По мере развития болезни, появляются грязно-белые налёты в горле и на миндалинах. Они вызывают опухание горла и гортани, что делает глотание затруднённым и, в тяжёлых случаях, могут перекрываться дыхательные пути до такой степени, что наступает смерть от удушья. Болезнь требует внимания врача; лечение проводится антибиотиками–пенициллином или эритромицином. Сегодня у вашего ребенка не больше шансов заболеть дифтерией, чем быть укушенным коброй. Однако миллионы детей получают прививку против нее в возрасте 2-х, 4-х, 6-ти и 8-ми месяцев, а затем ревакцинацию, когда идут в школу. Это происходит, несмотря на то, что редко регистрируемые вспышки дифтерии происходят в среде привитых так же часто, как и среди не привитых. Надо знать и помнить, что привить и защитить–не одно и то же. Произошла подмена понятий: «вакцинирован» на «защищён».
Ветряная оспа-вирусное инфекционное заболевание, очень часто встречающееся у детей. Первыми симптомами болезни обычно являются легкая лихорадка, головная боль и отсутствие аппетита. Через день или два появляются маленькие красные пятнышки, которые спустя несколько часов увеличиваются и превращаются в волдыри. В конце концов, формируется струп, сходящий в течение недели-двух. Развитие болезни сопровождается сильным зудом, и надо стараться, чтобы ребёнок не расчесывал, зудящую, кожу. Для облегчения зуда можно использовать примочки с хинной или ванны с кукурузным крахмалом. Нет необходимости искать помощи врача при ветряной оспе. Надо лишь оставаться в постели, принимать витамины А и С и пить как можно больше для предотвращения обезвоживания из-за жара.
Туберкулез
На сегодняшний день, несмотря на «самую оригинальную систему прививок–всех подряд», Россия занимает одно из первых мест в мире по наибольшему проценту болеющих туберкулёзом детей: ежегодно около 2,5 тыс. детей (!) принимаются на учет противотуберкулёзными диспансерами, как больные активной формой туберкулёза (по официальным документам). Задумывались ли вы, почему? Несмотря на почти полный охват населения вакциной БЦЖ, в СНГ фактически эпидемия туберкулеза? Откуда столько тяжелых форм, не поддающихся терапии новейшими лекарствами? Почему туберкулез стремительно «молодеет»? Многие независимые врачи уже давно бьют тревогу–вакцина БЦЖ способствует распространению туберкулеза, вместо того, чтобы защищать от него. Во многих странах мира прививка от туберкулёза запрещена в связи с её опасностью и бесполезностью. Делать новорожденным БЦЖ бесполезно. Вакцина не защищает от заражения туберкулезом. Более того, в 1980 году ВОЗ проводила широкомасштабное исследование этой вакцины в Индии, где туберкулез очень распространен. Результаты превзошли все ожидания: заболеваемость среди привитых была выше, чем среди не привитых! Делать новорожденным БЦЖ преступно. У прививки есть противопоказания, например, врожденная ферментопатия и иммунодефицитные состояния. Для диагностики этих противопоказаний нужен не один месяц, а прививку всем делают на 3–5 день после рождения, естественно, даже без попыток диагностики. Кожный туберкулиновый тест (проба Манту ) Пуговку–пробу Манту–делали всем нам и продолжают делать нашим детям, начиная с года. В состав туберкулина, который нам вводят, входит Твин-80 в качестве стабилизатора и фенол в качестве консерванта. Фенол является ядом для всех клеток организма. В больших дозах он может вызвать конвульсии, сердечную и почечную недостаточность. Естественно, все официальные источники говорят, что доза фенола, содержащаяся в Манту, безвредна. Но мы не нашли ссылок на исследования, на основании которых делается такой вывод. Нет исследований и о том, может ли фенол накапливаться в организме (Манту делают ежегодно). Зато известна способность фенола подавлять иммунную реакцию, то есть снижать защиту организма в борьбе с инфекциями. Твин-80 (полисорбат-80) повышает активность эстрогена–женского полового гормона. Отдаленные последствия влияния этого химического соединения не изучены.
«Предшествующие исследования Гайдовой и соавт. показывают, что полисорбат-80 (также известный как «Твин-80»), вводившийся внутрибрюшинными инъекциями новорождённым самкам крыс на 4-7 день после рождения, вызывал эстрогенные эффекты, включая раннее открытие влагалища, удлинение эструса (течка-прим. наше) и постоянный эструс. Некоторые из этих эффектов наблюдались много недель спустя после того, как использование полисорбата-80 было прекращено» (Гайдова и соавт. «Отсроченные эффекты использования «Твин-80» в неонатальном периоде на репродуктивные органы самок крыс», Food Chem Toxicol 31(3):183-90 (1993) Institute of Preventive and Clinical Medicine, Limbova, Bratislava)».
Проба Манту-несовершенна, и возможны как ложно положительные, так и ложно отрицательные результаты. эндокринной систем, а также оказывает влияние на костный мозг и кожу. Туберкулез–безусловно социальная болезнь, болезнь трущоб. Он напрямую связан с уровнем благосостояния общества (впрочем, как и многие инфекции). Во-первых, теснота, духота, сырость и скученность, характерная для жизни малоимущих классов, увеличивают вероятность заражения. Во-вторых, стрессы, некачественное питание, курение, алкоголизм и иные следствия социальной необустроенности снижают сопротивляемость организма. Так может быть нужно начать бороться с инфекцией с другого конца?
Полиомиелит
Думаем, ужасов про параличи, которые вызывает это заболевание, вам расскажут в избытке в вашей поликлинике. Полиомиелит практически не существует сегодня, но страх остался, а с ним и вера в то, что полиомиелит был побежден прививками. В этом нет ничего удивительного, если принять во внимание мощную компанию по продвижению вакцины; фактом же является то, что ни одно научное исследование не доказало, что именно прививка заставила полиомиелит исчезнуть. Как ранее уже отмечалось, он исчез и в тех частях мира, где вакцина не так широко использовалась. После введения в массовый оборот этой вакцины, основу которой составляют живые ослабленные вирусы, появился ВАПП–вакциноассоциированный паралитический полиомиелит. Ослабленные вирусы вакцины в организме человека быстро мутировали и снова заражали человека. С теми же последствиями. Кроме того, человек, зараженный ВАППом, может заразить и тех, кто с ним контактирует. Территории большинства стран, в том числе СНГ, Европа и США, уже много лет свободны от дикого вируса полио, поэтому заболеть полиомиелитом возможно лишь привившись!
Существует также другая вакцина, в которой вирусы убиты все тем же формальдегидом, который присутствует в вакцине в количестве 0,1 мг. Кроме того, противопоказанием к применению этой вакцины является «истинная аллергия к стрептомицину»–из чего можно сделать вывод, что этот препарат тоже там есть. Стрептомицин–антибиотик, который давно не используется при лечении детей, потому что он может вызвать глухоту.
Полиомиелитная вакцина также опасна наличием различных обезьяньих вирусов (т.к. в процессе ее изготовления используются внутренние органы мартышек), которые поселяются в организме человека после прививки.
SV-40, канцерогенный вирус обезьян, обнаруженный в полиовакцинах и введенный миллионам ничего не подозревающих людей во всем мире, оказался всего лишь одним из многочисленных обезьяньих вирусов, которыми заражены полиовакцины. Культура почек обезьян является резервуаром для бесчисленного количества обезьяньих вирусов.
Как же уберечься от заболевания полиомиелитом?
Наиболее эффективный путь защитить вашего ребёнка от полиомиелита-проследить, чтобы ему не сделали прививку от него! Кроме того, важно правильно питаться. Несбалансированная диета ведет к повышению восприимчивости к полиомиелиту . В 1948 году, в разгаре полиомиелита, доктор Бенджамин Сэндлер, эксперт по питанию в госпитале ветеранов Отин (Oteen Veterans’ Hospital), документально подтвердил связь между полиомиелитом и избыточным потреблением сахаров и крахмала. Он собрал материалы, показывающие, что в странах с высоким потреблением сахара на душу населения, таких как Соединенные Штаты, Великобритания, Австралия, Канада и Швеция, самая высокая заболеваемость полиомиелитом . И наоборот, о полиомиелите практически не знали в Китае .
Д-р Сэндлер заявил, что сахара и крахмал понижают уровень глюкозы в крови, что вызывает гипогликемию, а фосфорная кислота в безалкогольных напитках препятствует поступлению необходимых питательных веществ в нервную систему. Эти продукты обезвоживают клетки и вымывают кальций из организма. Серьезный дефицит кальция предшествует полиомиелиту. Повышается вероятность сбоев в работе ослабленных нервных стволов, и заболевший утрачивает способность использовать одну или более конечностей. Исследователям было известно, что полиомиелит большей частью наносит свои удары в течение жарких летних месяцев тогда, когда дети потребляют большое количество мороженого, прохладительных напитков и искусственных подсластителей.
Гепатит В
К группам риска по гепатиту В относятся маргиналы: наркоманы, гомосексуалисты, проститутки, а также врачи, работающие с препаратами крови, так как вирус передается чаще всего с кровью, реже–с другими жидкостями организма. Как мы видим, новорожденные и грудные дети никак не относятся к группам риска, более того, вакцинальный иммунитет не сохраняется более 7 лет. Так почему же их прививают?! Свидетельства из многих источников указывают на то, что вакцина против гепатита В небезопасна, неэффективна и связана со многими аутоиммунными синдромами. Заболевание гепатитом В встречается редко (0,00024%-почти нулевой показатель как для взрослых, так и для детей), в то время как от побочных реакций на вакцину страдают свыше 10,4% привитых. Во Франции перестали вакцинировать школьников из-за большого числа серьезных осложнений. Эта вакцина является продуктом генной инженерии и содержит соли алюминия и мертиолят в качестве консерванта. Только задумайтесь: правительства многих европейских государств запрещают ввоз генетически-измененных продуктов питания, но при этом позволяет колоть генетически-модифицированные прививки!
Система сообщений о побочных реакциях на вакцины (VAERS) демонстрирует, что вакцина против гепатита В приносит вред намного большему числу людей, чем сам гепатит В. Для детей и младенцев риск рака печени, вызванного гепатитом В, равен почти что нулю. Свидетельства, полученные от Американской ассоциации врачей и хирургов (AAPS) и просто врачей, от различных организаций, занимающихся исследованиями вакцин (таких как Национальный центр информации о вакцинах (NVIC), Центр контроля и предупреждения заболеваний (CDC), Всемирная организация здравоохранения, Иллинойский союз информированности в отношении прививок), от производителей вакцин против гепатита В («Мерк» и «Глаксо Смит Клайн»), а также свидетельства из рецензируемой научной литературы,-все указывает на то, что для таких групп населения, как младенцы и дети, риска получить гепатит, связанный с вирусом гепатита В (HBV), практически не существует.
Статистика показывает также, что гепатит В, возникший у не привитого человека, завершается спонтанным выздоровлением почти у 100% серопозитивных по молекулярным маркерам HBV (HBsAg, анти-HBsAg, HbeAg, анти-HbeAg или HBV-ДНК). Заболевания печени довольно редки (0,00024%, т.е. почти ноль, как для взрослых, так и для детей), но в то же время побочные реакции возникают у более чем 10% людей, привитых от гепатита В. В аннотации к вакцине компании «Мерк» сказано, что побочные реакции возникают в 10,4% случаев, а у 1% осложнения могут быть настолько серьезны, что потребуется обращение в приемные отделения больниц. Вот некоторые тяжелые осложнения: аутизм, синдром Стивенса-Джонсона, артрит
(как преходящий, так и постоянный), инфекционный полиневрит, миелит (включая поперечный миелит), судороги, фебрильные судороги, периферическая нейропатия (включая периферический паралич лицевого нерва), сахарный диабет, панкреатит, энцефалит, рассеянный склероз, тромбоцитопеническая анемия, системная красная волчанка, волчаночный синдром, васкулит, неврит зрительного нерва, радикулопатия. Более легкие побочные эффекты включают в себя следующие: рвота, боли в животе, головокружение, тошнота, зуд, отек Квинке, крапивница, увеличение лимфатических узлов, бессонница, боль при мочеиспускании, гипотония; повышается риск появления опоясывающего лишая, мигрень, сильная мышечная боль и слабость, гипестезия, облысение, петехии, повышение СОЭ, шум в ушах, конъюнктивит, нарушения зрения, обморок, тахикардия, кератит, раздражительность.
Столбняк
Столбняк вызывается токсином, который выделяют столбнячные палочки (клостридии). Выработка токсина начинается тогда, когда клостридии из окружающей среды попадают в рану, в которой нет доступа кислорода (анаэробные условия). Это не обычные ссадины или порезы, а глубокие раны, укусы животных и ожоги. Сегодня столбняк встречается в основном у пожилых (старше 50 лет), у пострадавших от тяжелых ожогов, у раковых больных и у наркоманов. Столбняк у ребенка или взрослого здорового человека–это нонсенс. Столбняк новорожденных может возникнуть только тогда, когда нет даже минимальной стерильности при перерезании пуповины и при обработке пупочной культи после родов. Какие раны опасны в отношении развития столбняка? Раны, из которых обильно течет кровь, не являются опасными в отношении столбняка. Поэтому крови надо позволить некоторое время вытекать свободно, если только речь не идет о повреждении больших сосудов, когда кровотечение необходимо немедленно остановить. Затем рану следует промыть хозяйственным мылом и перекисью водорода. Серьезные раны требуют своевременного обращения за медицинской помощью. В медпункте должна быть произведена хирургическая обработка раны–хирург должен открыть рану, очистить и ушить ее.
Ожоги: не любой ожог опасен, а только тот, при котором в рану попадают зола, земля и грязь, и такую рану, не очищая и не промывая, плотно закрывают.
Лечится ли столбняк?
Для лечения столбняка используют препараты против клостридий (метронидазол или пенициллин G).При развившихся симптомах столбняка (сначала возникают скованность в мышцах и затруднения при глотании, потом появляются судороги и дыхательные нарушения из-за паралича дыхательной мускулатуры) больных подключают к аппарату искусственной вентиляции легких. Смертность в современных больницах равна примерно 20% ( сайт американской ассоциации педиатров приводит 30-40%).
Прививка от столбняка делается анатоксином, то есть инактивированным токсином столбняка, на первом году жизни ребенка, троекратно. В состав входит формалин, ртуть (мертиолят) и алюминий. Учитывая такой состав, неудивительно, что прививка столбнячного анатоксина приводит к подавлению иммунитета, и как результат–к частым и длительным болезням. В одном исследовании описывается, как у 11 здоровых добровольцев, получивших ревакцинацию против столбняка, резко снизилось соотношение важных иммунных клеток, называемых Т-хелперами, к другим иммунным клеткам, Т-супрессорам, причем у четырех испытуемых–до уровня, характерного для больных СПИДом. Это снижение указывает на серьезную поломку и неспособность иммунной системы работать нормально после прививки от столбняка. Самым опасным осложнением противостолбнячной прививки является анафилактический шок, и описано немало случаев, когда он становился причиной смерти привитых. Из других осложнений со стороны нервной системы–нейропатии, невриты, энцефалиты, слуховой и оптический невриты, а также синдром Гийена-Барре.
Менингит
Бактерии менингококки живут в носоглотке человека и распространяются при кашле, чихании и разбрызгивании слюны. В человеческом обществе они встречаются в эндемических масштабах, присутствуя в организме каждого шестого из нас, и не вызывая никаких симптомов заболевания, кроме тех случаев, когда у носителя повреждена иммунная система. У большинства людей такое повреждение становится результатом прививок. Антибиотики, анальгетики, противовоспалительные препараты, стероиды и пр., также играют важную роль в повреждении иммунной системы и повышении риска заболевания менингитом и многими другими болезнями. Существуют группы менингококков от A до Z. Бактерия чрезвычайно слаба. Она живет вне человеческого тела очень непродолжительное время, поэтому не могут выживать в воздухе и передаваться через бытовые предметы-одежду, игрушки, мебель. Риск заражения менингококковой болезнью, самой частой причиной менингита и септицемии, очень мал, даже если вы были в контакте с больным. Бактерии, вызывающие менингит и септицемию, очень распространены. Большинство из нас в тот или иной момент жизни являемся их носителями, и мы не заболеваем. Только у очень малой части населения при контакте с этими бактериями развивается менингит. Каков же решающий фактор, что именно побуждает менингококка, обитающего в вашем носу или носу вашего ребенка, нападать? Состояние иммунной системы.
Мы уверены, что прививки, которые сейчас получают наши дети в большом количестве, не только не помогают укреплению их иммунной системы, но напротив, они ослабляют ее, не говоря уже об осложнениях.
Как нам уменьшить вероятность того, что менингококки, ‘носимые’ нашим ребенком, проникнут в его кровь или мозг? Обеспечив ему здоровую диету, как можно больше свежего воздуха и родительской любви. Когда ваш ребенок подхватывает простуду и насморк, не суйте ему ненужных антибиотиков, не подавляйте симптомов парацетамолом и антигистаминами… Вместо этого давайте ему обильное питье, избегайте молочных продуктов, давайте витамины А и С в повышенных дозировках и помните об отдыхе. Тогда ребенок переживёт этот период, став после болезни не слабее и беспомощнее, а напротив, сильнее и выносливее.
Шесть кандидатов медицинских наук Казахстана и сто академиков Российской академии наук предлагают отказаться от прививок.
Доктор медицинских наук, профессор Р.С. Аманджолова, главный акушер-гинеколог Казахстана, поставила опыт: пять поколений кроликов прививали согласно национальному календарю прививок. Сначала увеличилось число недоношенных и мертворожденных детёнышей. У родившихся крольчат наблюдалось агрессивное отношение друг к другу, а в будущем–раннее половое созревание. Одна треть крольчих, получив прививки, не беременела, а те, что приносили приплод, выталкивали крольчат из сетки и давили их. У кормящих крольчих не было молока. Одна самка погибла при родах–её просто разорвал очень крупный уродец с внешним видом ребёнка-дауна (он имел огромное туловище с непропорционально коротенькими лапками). Пятое поколение стало приносить мертворожденных крольчат…
А если провести аналогии между кроликами и людьми, то нельзя не заметить сексуального омоложения подростков. При вакцинации раньше созревают половые железы, раньше начинают выделяться гормоны. Женщины страдают бесплодием, у них случаются выкидыши, преждевременные роды, роженицы умирают от кровотечений. У молодых людей появились простатиты, у женщин–кисты, рак молочной железы. Благодаря привитым с детства матерям сегодня рождаются 10 процентов детей с пороками сердца и огромное количество детей просто не рождаются на свет, так как из-за врожденных уродств беременности прерываются.
В завершении хотелось бы привести слова известного врача Альфреда Рассела Уоллеса :
"Прививки-огромный обман… Они не спасли ни единой жизни, но стали причиной стольких болезней и смертей, такого количества абсолютно ненужных, а потому и незаслуженных страданий, что грядущим поколением будут считаться одной из величайших ошибок эпохи невежества и предрассудков, а их навязывание под страхом наказания-грязнейшим пятном на в целом благодетельном развитии законодательства в нашем столетии…”.
Читать далее
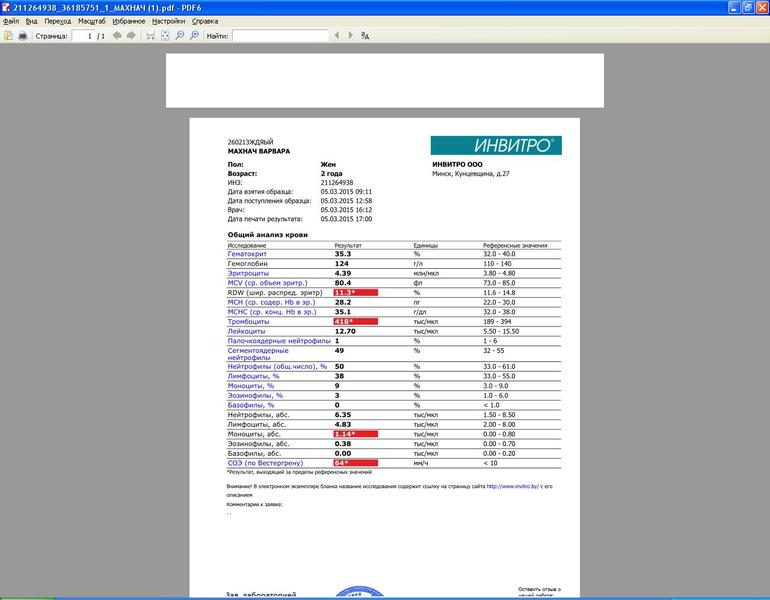


 Что бы ни случилось, врачи назначают одно и то же — общий анализ крови. Болят почки — общий анализ крови, болит в груди — то же самое, поднялась температура — опять общий анализ крови, а там посмотрим. Мы-то хоть с вами взрослые люди, а если болеет ребенок? Ем
Что бы ни случилось, врачи назначают одно и то же — общий анализ крови. Болят почки — общий анализ крови, болит в груди — то же самое, поднялась температура — опять общий анализ крови, а там посмотрим. Мы-то хоть с вами взрослые люди, а если болеет ребенок? Ем 

