У нас ВПС. Двухстворчатый аортальный клапан, умеренный стеноз аортального клапана. Поделюсь рекомендациями от нашего кардиолога и кардиохирурга. Может кого подбодрит и успокоит. Да и информация адекватная не помешает. Когда я узнала наш диагноз была в шоке, необходимую информационную поддержку узнала от нашего врача. ИТАК, ДЕЛЮСЬ.
Умеренные изменения в миокарде
Фибриноген - бесцветный белок, растворённый в плазме крови, вырабатываемый в печени и превращающийся в нерастворимый фибрин - основу сгустка при свёртывании крови. Фибрин впоследствии образует тромб, завершая процесс свёртывания крови.
Роль фиб...
Сердцебиение плода - показатели нормы, методы контроля, патологии
 |
В первую беременность были метаболические изменения миокарда, к концу беременности прошли.
В этот раз добавилось еще что-то(( Помогите прочитать.

Состояние системы свертывания крови, ее компонентов, транслирующих свою активность по всему организму, позволяет установить специальный набор тестов, называемый коагулограммой. Один из ее показателей - волчаночный антикоагулянт. Впервые он был выделен из крови пациентов, страдающих системной красной волчанкой, отсюда и пошло его название. Данный показатель коагулограммы относится к иммуноглобулинам класса IgG - группе антител, вырабатываемых для нейтрализации воздействия фосфолипидов.
Антифосфолипидный синдром
Волчаночный антикоагулянт способствует подавлению в крови реакции превращения протромбина в тромбин. Данные антитела образуются в организме как следствие формирования аутоиммунных процессов после каких-либо инфекционных воздействий. Чаще это один из главных признаков АФС (антифосфолипидного синдрома). Увеличение количества антикоагулянтов в крови человека воспринимается как фактор риска, свидетельствующий о предрасположенности организма к венозным и артериальным тромбозам, проявлению аутоиммунного процесса. Волчаночный антикоагулянт оказывает влияние на показатели гемостаза, поскольку в их формировании участвуют фосфолипиды. Механизм его воздействия заключается в нейтрализации фосфолипидов, которые имеют отрицательный заряд, а также их комплексов с белками, участвующих в свертывании крови.
Основной признак АФС
Антифосфолипидный синдром может заявить о себе совершенно по-разному, что зависит от степени повреждения сосудов, величины тромба, его местонахождения и скорости закупорки сосудов.
Основным признаком АФС является такое поражение сосудов кожи, как сетчатое ливедо. Оно выражается сетчатообразными синевато-фиолетовыми пятнами, чаще расположенными на коже конечностей, иногда на грудной клетке. Их появление вызвано застоем крови в венулах, поверхностях капилляров, микротромбозах. При данной патологии также характерно ощущение болезненности, похолодания, изменения чувствительности кожи. Заболевание может осложняться отеком, на пораженных участках также могут формироваться небольшие очаги изъязвления.
Повышенный уровень антикоагулянта
Увеличиваясь в количестве и поражая сосуды, волчаночный антикоагулянт способствует закупорке сосудов, провоцируя легочную тромбоэмболию, инфаркт миокарда, развитие аутоиммунных заболеваний. Его повышенный уровень может быть признаком системной красной волчанки, ишемических нарушений мозгового кровообращения, СПИДа.
Причины развития патологии
К причинным факторам появления волчаночного антикоагулянта относятся такие аутоиммунные нарушения, как ревматоидный артрит, множественная миелома, системная красная волчанка, язвенный колит, злокачественные опухоли. В том числе к ним относят вторичный антифосфолипидный сидром и осложнения, вызванные лекарственной терапией или приемом некоторых медпрепаратов.
Анализ на волчаночный антикоагулянт
Показаниями к проведению исследования являются такие патологии, как сосудистые звездочки на коже, венозные и артериальные тромбозы независимо от локализации, тромбоэмболия, стойкое невынашивание беременности, тромбоцитопения, ложноположительная реакция Вассермана, удлинение АЧТВ без основательных причин, ливедо ретикулярис и другие. Материалом для анализа является плазма крови. Его результаты формулируются в виде таких относительных суждений, как положительный (значительно, умеренно, слабо) или отрицательный.
Волчаночный антикоагулянт во время беременности
Повышение в крови антикоагулянта во время беременности может стать причиной развития тромбоза сосудов плаценты. Такое состояние может привести к преждевременным родам, внутриутробной гибели плода. При угрозе невынашивания беременности дважды с перерывом в 6 или 8 недель проводится анализ на волчаночный антикоагулянт. Положительный результат (в обоих случаях) наряду с такими проявлениями, как тромбоз артерий, вен, сосудов сетчатки глаз, инсульт, инфаркт и других, подтверждает наличие у женщины антифосфолипидного синдрома.
Но стоит заметить, что наличие в крови группы антител может объясняться рядом факторов. Невозможно поставить диагноз только на основании того, что в крови обнаружен волчаночный антикоагулянт. Норма его выдерживается в параметре 0,8-1,2 условных единиц. Отклонения должны лишь послужить поводом для проведения более тщательного медицинского обследования.
Скопировала здесь на ББ, спасибо автору.
Прогестины (утрожестан, дюфастон) - применяются в акушерстве при невынашивании беременности. Судя по тому же ru_perinatal, утрожестан не назначают только ленивые гинекологи, причем большинство из них не удосуживаются выяснить гормональный профиль пациентки (или определяют гормоны без всяких там лабораторий просто на глаз, типа, посмотрел на кресле тетке в это самое - ага, дорогуша, а прогестерончика-то у тебя маловато-с!). А теперь возьмем показания к применению этого препарата, где четко сказано: профилактика привычного и угрожающего выкидыша вследствие гестагенной недостаточности. У меня только один вопрос - неужели у всех теток, получивших этот самый утрожестан, имеется гестагенная недостаточность, при том, что 80 % всех свершившихся выкидышей в первом триместре беременности обусловлено хромосомными аномалиями, а вовсе не мамскими гормонами? И если в физиологических концентрациях прогестерон и его метаболиты являются абсолютно необходимыми для развития плода как мужского, так и женского пола, то при передозировке оных могут возникнуть серьезные проблемы. Синтетический прогестин не может заменить прогестерон при беременности. Замена прогестерона на любой синтетический прогестин сопряжена с риском гиперандрогении для плода женского пола (маскулинизация наружных половых органов у плодов женского пола). Если плод мужского пола, то синтетические прогестины могут приводить к гипоандрогении в связи с торможением тестикулярного синтеза тестостерона, начиная с 8-й недели беременности. Также применение синтетических прогестинов может привести к пояснично-крестцовому сращению. У всех беременных синтетические прогестины создают потенциальный риск нарушения контроля за сократимостью матки и, возможно, недоношенности. Применение гестагенов во II-III триместре может стать причиной нарушения функции печени у матери. Ах, да, если вам начнут парить мозг по поводу того, что утрожестан не синтетический, а очень естественный препарат, откройте любой поисковик, и вы узнаете, что оный синтезирован из естественного предшественника, экстрагируемого из ямса. Странно, но мне почему-то кажется, что к организму человека ямс отношения не имеет…Что же делать в таком случае? Все предельно просто: если вы планируете беременность, сдайте кровь на гормоны, не помешает. Если беременность незапланированная - все равно сдайте, как только увидите на тесте две полоски. Если у вас действительно имеется дефицит прогестерона, то прием гестагенов оправдан, если же у вас все в порядке - не тратьте деньги зря и не травите несчастного эмбриона всякой дрянью.
Эстрогены, принимаемые матерью во время беременности, могут стать причиной врожденных дефектов сердца, аномалий сосудов, а также аденокарциномы влагалища, аномалий эндометрия, ИЦН, повышения частоты внематочной беременности и преждевременных родов у плодов женского пола и гипоспадии мочеиспускательного канала у плодов мужского пола.
Андрогенные гормоны могут стать причиной вирилизации, укорочения конечностей, аномалий трахеи, пищевода, дефектов сердечно-сосудистой системы.
2. Теперь несколько слов о препаратах для лечения артериальной гипертонии и сердечно-сосудистых заболеваний. Диуретики - назначают беременным теткам не только при повышении артериального давления, но и для того, чтоб убрать отеки (хотя беременная тетка без отеков - это то же самое, что фонатег без тазика или антиестественная мать без памперса, но врачи в ЖК при виде отеков моментально звереют и начинают расписывать прелести отделения патологии). Однако диуретические средства противопоказаны для лечения гипертензии во время беременности, так как у таких больных уже имеется ряд нарушений водного баланса и диуретики еще в большей степени могут влиять на перфузионные процессы фетоплацентарной зоны. В частности, тиазидные диуретики могут стать причиной гипонатриемии, гипокалиемии, тромбоцитопении, гипотрофии и гипоксии плода.Метилдофа - во многих руководствах проходит, как относительно безопасный, однако он может запускать аутоиммунные процессы: гемолитическую анемию, гепатит, миокардит. Плод способен аккумулировать этот препарат, что приводит к снижению возбудимости ЦНС.
Антагонисты кальция (верапамил, нифедипин, дилтиазем) - при беременности противопоказаны из-за опасности резкого нарушения сердечной деятельности. В экспериментальных исследованиях было выявлено эмбриотоксическое, фетотоксическое и тератогенное действие нифедипина. Бета-адреноблокаторы (пропранолол, окспренолол, и др.) - снижают проницаемость плаценты, ухудшают маточно-плацентарный кровоток, что чревато задержкой развития плода, гипотрофией. Также вызывают брадикардию, угнетение дыхания, гипогликемию, желтуху, нарушение постнатальной адаптации новорожденных. Могут привести к преждевременным родам. Лабеталол проникает через плаценту хуже, чем остальные препараты этой группы(!), поэтому он предпочтительнее.
Ганглиоблокаторы (пентамин, арфонад, бензогексоний) - ухудшают маточно-плацентарный кровоток, существует опасность развития динамической кишечной непроходимости у матери и плода, повышение секреции бронхиальных желез у плода. Препараты раувольфии (резерпин, рауседил, раунатин) - вызывают задержку развития плода.Сульфат магния - угнетение ЦНС у плода.Ингибиторы ангиотензинпревращающего фермента (каптоприл, эналаприл, рамиприл) - при беременности противопоказаны. Могут вызывать гибель плода и/или новорожденного.
Спазмолитики (папаверин, но-шпа) - наиболее безопасные, но и эффективность их при артериальной гипертензии невысокаНитроглицерин - улучшает фетоплацентарный кровоток, не снижая АД у плода(!)Блокаторы натриевых каналов (хинидин) - может вызвать гибель плодаФенитоин противопоказан во время беременности из-за его тератогенного действияАмиодарон - гипотиреоидизм, внутриутробная задержка роста плода, преждевременные роды
Дигоксин - несмотря на то, что он легко проходит через плаценту, считается одним из наиболее безопасных препаратов для лечения аритмий во время беременности.В общем, дорогие мои, если давление повышается - для начала попробуйте лечить это дело бессолевой диетой, постельным режимом, почечным чаем и пр. Если повышение значительное и стойкое, то тут уже ничего не поделаешь, придется сдаваться на милость убийц в белых халатах и пить лекарства, ибо даже побочные эффекты оных - фигня по сравнению с какой-нить преэклампсией, которая стопудово закончится КС и жутким импринтингом, а то и парой неделек в реанимации. Кстати, советую прикупить аппаратик (лучше не электронный, они врут безбожно!), дабы измерять давление перед каждым походом в ЖК, потому что после двухчасовой очереди в обществе измученных беременностью теток, рассказывающих ужасы про роды и пр., вышеозначенное давление может запросто подскочить, вас загонят в патологию, особо не разбираясь в нюансах, и уж точно превентивно затравят таблетками. Если при нормальном давлении и идеальном анализе мочи врач в ЖК начинает усиленно лечить ваши отеки - пошлите его в сад, здоровее будете!
3. Антикоагулянты - в период беременности относительно безопасным является лишь гепарин. Остальные препараты этой группы могут приводить к выкидышам, внутриутробной гибели плода и геморрагическим проявлениям у новорожденных
4. Витамины, микроэлементы и пр.Единственный витамин, который имеет смысл пить в первом триместре - это фолиевая кислота. Прием жирорастворимых витаминов (А, D, К, Е) не рекомендуется из-за их тератогенного действия (см. первую часть).Что касаемо витаминов группы В, то они хорошо выводятся из организма и не имеют тенденции накапливаться в печени, поэтому их прием в стандартной дозировке даже в первом триместре не представляет опасности, ну разве что моча станет специфически окрашиваться и пахнуть:)
Передозировка витамина С может привести к прерыванию беременности
Передозировка никотиновой кислоты оказывает эмбриотоксический эффект Препараты йода - хорошо проникают через плаценту и при передозировке могут вызвать развитие гипотиреоза и зоба у плода. Но если вы живете в йододефицитном регионе, и ваш рацион беден естественными источниками этого элемента (морепродукты и пр.), то прием йодида калия в стандартной беременной дозировке целесообразен. Если вы принимаете поливитамины, которые содержат йод, дополнительный прием йодида калия не требуется, и наоборот.
Селен - про дефицит селена сейчас много пишут, но с тех пор, как в виварии нашего института сдохли все морские свинки, на которых тестировали селенсодержащую добавку, лично я всерьез опасаюсь принимать комплексы, содержащие этот микроэлемент:)Кальций - применять препараты кальция целесообразно только в третьем триместре беременности. Гиперкальциемия, развивающаяся на фоне передозировки кальция, может стать причиной преждевременного старения плаценты и раннего закрытия родничков у ребенка. Лучше ешьте творог
Вот про железо я таки скажу пару теплых слов, ибо его дефицит, равно как и передоз, не полезен! Железодефицитная (гипохромная, микроцитарная, алиментарная, эссенциальная) анемия беременных (ЖДА) - железодефицитное состояние, обусловленное самим гестационным процессом, появляется ПОСЛЕ 24 нед беременности. Первые два триместра (до 24 нед. включительно) беременность вызывает не понижение, а, наоборот, повышение уровня сывороточного железа (прекращаются менструации) в крови, также в первые месяцы беременности происходит накопление железа (до 24 нед.), потому что увеличивается резорбция железа в желудочно-кишечном тракте на 2,5-3,5 мг в сутки. Таким образом, за беременность экономится (40 мг железа за счет первой отсутствующей менструации) и резорбируется 820 мг железа.Потери железа материнским организмом:1. Для формирования плода - 300 мг.2. Для плаценты и пуповины - 100 мг.3. Для роста матки - 50 мг.4. Для собственных потребностей организма - 170 мг.5. Для увеличения эритроцитарной массы - 450 мг.Итого: 1070 мгИтак, 1070 - 820 = 250 мг - недостаток железа В НОРМЕ. В организме женщины содержится 2,6-3,2 г железа. Суточная потребность в железе 1-2,5 мг/сут. Раньше считалось, что если беременная женщина страдает дефицитом железа, то у новорожденного тоже будет наблюдаться дефицит железа, но результаты проведенных исследований показали, что уровень гемоглобина и сывороточного железа у доношенных новорожденных, родившихся от матерей с дефицитом железа и здоровых матерей, одинаковы. Однако у детей, родившихся от матерей с ЖДА, впоследствии быстрей развивается дефицит железа, так как нарушаются процессы его реутилизации. ЛЮБАЯ ЖЕЛЕЗОДЕФИЦИТНАЯ АНЕМИЯ, РАЗВИВШАЯСЯ ДО 3-ГО ТРИМЕСТРА БЕРЕМЕННОСТИ, ВРЯД ЛИ ОБУСЛОВЛЕНА ГЕСТАЦИОННЫМ ПРОЦЕССОМ.Во 2-й половине 2-го триместра беременности наступает умеренная относительная анемия вследствие увеличения объема плазмы. КРИТЕРИИ ИСТИННОЙ АНЕМИИ:Гемоглобин менее 100 г/лЭритроциты менее 3х1012/л Цветовой показатель менее 0,85Ht (гематокрит) менее 33 %Сывороточное железо менее 11,5 мкмоль/лОбщая железосвязывающая способность сыворотки (ОЖСС) менее 44,8 мкмоль/лКОНЦЕНТРАЦИЯ ГЕМОГЛОБИНА В НАЧАЛЕ БЕРЕМЕННОСТИ НИЖЕ 110-115 Г/Л ТОЖЕ СЛЕДУЕТ РАССМАТРИВАТЬ КАК АНЕМИЮ, ТАК КАК УВЕЛИЧЕНИЕ ОБЪЕМА ЦИРКУЛИРУЮЩЕЙ КРОВИ ПО МЕРЕ РАЗВИТИЯ БЕРЕМЕННОСТИ ВЕДЕТ В ТАКИХ СЛУЧАЯХ К ДАЛЬНЕЙШЕМУ СНИЖЕНИЮ УРОВНЯ ГЕМОГЛОБИНА.Физиологическая» анемия:
Причины:
1. Изменения, связанные с беременностью.
2. Чрезмерный расход железа: многоплодная беременность; перерыв между родами менее 2 лет; лактация более 1 года.
3. Диспептически-геморрагические причины: отсутствие аппетита, рвота; нерациональное питание; инфекции; геморрой, гематурия, протеинурия. Истинная железодефицитная анемия развивается без участия указанных факторов и обусловлена реакциями иммунной системы, угнетающей эритропоэз в костном мозге (!) Клинические проявления:
1. Бледность кожи и слизистых оболочек.
2. Пульс учащен, мягкий.
3. Низкое АД, обмороки, систолический шум на верхушке.
4. Головная боль, слабость, сонливость, раздражительность.
5. Трофические нарушения кожи, слизистых оболочек.
6. Нарушения иммунитета, частые ОРЗ.
7. Нарушения работы сфинктеров (недержание мочи и т.д.)
Осложнения в родах, после родов:. Первичная и вторичная слабость родовых сил
2. Гипотония матки, кровотечения
3. Удлинение процесса родов
4. Субинволюция матки
5. Склонность к развитию инфекции в послеродовом периоде Побочные эффекты приема препаратов железа: тошнота, рвота, понос, запор, дизурия, гемосидероз ПРОФИЛАКТИКА:1. Систематический контроль за уровнем гемоглобина, количеством эритроцитов, цветовым показателем, уровнем гематокрита
2. Прогулки на свежем воздухе
3. ДИЕТА:Более полноценно усваивается железо мяса, печени, рыбы, яичного желтка и вообще животных продуктов (из-за того, что в животных продуктах железо находится в виде гема). Из мяса железо усваивается на 20-25%, из рыбы - на 11%, из растительных продуктов - на 1-5% (так что жрать гранаты при анемии бессмысленно). Очень богата железом икра, особенно черная! Лично мне прием красной икры (на черную меня задушила жаба:) помог поднять гемоглобин в течение буквально нескольких недель со 110г/л до 128 г/л - удовольствие, конечно, недешевое, но зато все естественно, никакой аццкой химии.Танин, содержащийся в чае (черном, зеленом, красном), препятствует всасыванию железа, поэтому препараты железа ни в коем случае не следует запивать чаем, более того - при ЖДА следует ограничить потребление чая. Идеально - фруктовые и ягодные соки и отвары. Доказана связь аскорбиновой, яблочной, лимонной кислот и меди в усвоении железа и его включении в молекулу гема, поэтому органически связанное железо и медь в продуктах в сочетании с потреблением свежих овощей и фруктов, обеспечивающих достаточное поступление витамина С (цитрусовые, черная смородина, отвар шиповника), дают организму возможность усвоить большее количество железа.Жиры также снижают всасывание железа.В общем, если у вас снизился гемоглобин к 24 неделе - ешьте побольше продуктов, богатых железом и витамином С, и ограничьте употребление чая. Препараты железа надо принимать в том случае, когда диета неэффективна, и гемоглобин продолжает снижаться. Магне В6 - препарат, восполняющий дефицит магния и витамина B6. Мое личное ИМХО - вреда от него нету, но и толку ноль целых ноль десятых:) Реальную угрозу выкидыша им не остановишь.
Болезнь Хашимото - аутоиммунный тиреоидит (воспаление щитовидной железы), начинается обычно в детстве, часто прогрессирует до полного отказа железы в среднем возрасте. Чаще встречается у женщин. Лечение - восполнение тироксина (щитовидного гормона). При своевременном лечении прогноз благоприятный.
Значительную опасность снижение функции щитовидной железы на фоне аутоиммунного тиреоидита представляет в период беременности, так как существует опасность бесплодия и развития умственного отставания у плода
Информационное письмо от общества акушеров-гинекологов по итогам последних методических рекомендаций и материалам Национального конгресса «Дискуссионные вопросы современного акушерства» Санкт-Петербург 1-3 июня 2011 г
Калининград июль 2011
Целью данного письма является расширение
знаний врачей акушеров-гинекологов о наследственных
нарушениях в системе гемостаза при беременности.
Состояние системы гемостаза зависит от хрупкого динамического равновесия процесса коогуляции и фибринолитической системы. Беременность приводит к существенным изменениям гемостаза. В целом при беременности двукратно усиливается коагуляционный потенциал и в напряженном состоянии пребывает антикоогуляционная защита.
При этом может существовать предрасположенность к тромбозу, которая обозначается термином тромбофилия. Условно тромбофилию подразделяют на наследственную и приобретенную. К приобретенным формам относят антифосфолипидный синдром. Наследственная тромбофилия генетически обусловлена. Носительство генетических дефектов в системе свертывания крови и фибринолиза значительно повышает риск тромбоза. Беременность это своеобразный экзамен на наличие скрытой или приобретенной тромбофилии и способной реализоваться не только в форме тромбоза, но и типичных акушерских осложнений (Макацариа А.Д.).
Открытие антифосфолипидного синдрома (АФС) в 1987г. и целого ряда генетических дефектов системы гемостаза, предрасполагающим к разнообразным тромботическим осложнениям: мутация фактора V Лейден, мутация протромбина G20210А, мутация метилентетрагидрофолатредуктазы (МTHFR C677T), полиморфизм гена активатора плазминогена(РАI-1 4G\5G), полиморфизм тромбоцитарных рецепторов, как основных причин наследственных и приобретенных форм тромбофилических состояний привело к пересмотру патогенеза многих акушерских осложнений, включая синдром потери плода (СПП), задержку внутриутробного роста плода (СРЗП) и антенатальную гибель плода, преэклямпсию, преждевременную отслойку нормально расположенной плаценты и др.(А.Д.Макацариа, 2008г).
Современные результаты медико-биологических исследований последних лет заставляют переосмысливать практические моменты при ведении беременных. Уже сегодня должны выявляться мутации (полиморфизм) генов, кодирующих компоненты плазменного звена гемостаза, компоненты тромбоцитарных мембран, компоненты определяющие функцию эндотелия. Скрининг таких дефектов поможет на раннем этапе выявить группу риска и внести соответствующие коррективы в тактику ведения пациенток.
Настало время обследовать женщин на наследственные тромбофилии. В первую очередь это должны быть женщины, принимающие контрацептивы, женщины, которым предстоит обширная операция (принимая во внимание высокий процент кесарева сечения в современном акушерстве), женщин у которых были потери беременностей или осложнения в их течении.
В первую очередь это касается системы свертывания крови, дефекты в которой могут долго себя не проявлять и возникать только при беременности. Выявление этих мутаций помогает предотвращать развитие заболеваний и их осложнений. Врач должен понимать результаты генетического анализа, на основании которого назначается патогенетически обоснованное лечение.
В связи с этим практикующему врачу акушеру-гинекологу необходимы знания о клиническом значении выявления полиморфизма в следующих генах свертывающей системы крови .
1. Ген протромбина-PRT
2. Ген V фактора -FV
3. Ген фибриногена – FGB
4. Ген ингибитора активатора плазминогена - PAI-1
5. Ген тромбоцитарного рецептора фибриногена – GPIII a
6. Ген интегрина альфа- 2 -GPIa
7. Ген тромбоцитарного рецептора фибриногена - GPIb
8. Ген метилентентетрагидрофолатредуктазы - МТНFR
Протромбин синтезируется в печени и является главным фактором в каскадном процессе свертывания крови. В ходе ферментативного расщепления протромбина образуется тромбин – первая стадия образования кровяного сгустка. Мутация гена протромбина (G20210А) характеризуется заменой нуклеотида гуанина (G) нуклеотидом аденин (А) в позиции 20210. Эта мутация повышает уровень протромбина в крови в полтора-два раза. Увеличение уровня активности протромбина приводит к 5 кратному увеличению риска развития венозного тромбоза. Мутация наследуется по аутосомно-доминантному типу. Это означает, что тромбофилия возникает даже у гетерозиготного носителя измененного гена (G\A). Мутация в гене протромбина встречается примерно у 2-5% здорового населения, у 7-8% женщин с потерей плодов во время беременности и у женщин перенесших преждевременную отслойку плаценты. А при сочетании с другими мутациями, особенно с Лейденской мутацией V фактора, риск тромбоза повышается почти в 100 раз.
Фактор V – коагуляционный- является белковым кофактором при образовании тромбина из протромбина. Мутация гена называется Лейденской ( по имени города в Нидерландах, в котором была выявлена эта семейная патология). Мутация гена приводит к замене аминокислоты Arg на Gln в позиции 506. Это точечная мутация гена, кодирующего фактор V свертывания крови, придает устойчивость активной форме фактора V к расщепляющему действию специализированного регулирующего фермента, С-белка. Последний уже не может препятствовать образованию активной протромбиназы, которая и запускает каскадный процесс тромбообразования. Распространенность мутации 2-6%. Наличие мутации увеличивает риск венозной тромбоэмболии в 7 раз у гетерозигот и в 80 раз у гомозигот.
Риск развития увеличивается при сочетании с мутацией Т полиморфизма С677Т гена метилтетрафолатредуктазы. Особенно опасно наличие мутации Лейдена у женщин, использующих гормональную контрацепцию и, следовательно, целесообразно ее определение перед их назначением.
У женщин с лейденской мутацией фактора V повышается риск развития осложнений беременности: привычное невынашивание беременности, задержка развития плода, развитие гестоза
Совсем недавно опубликованы данные о частом сочетании мутации гена v фактора и гена протромбина. Для сочетания этих форм характерны очень ранние тромбозы в возрасте 20-25 лет с увеличением частоты тромбоэмболических осложнений при беременности и после родов.
Группы риска по Лейденской мутации
1. Родственники лиц, имевших случаи венозного тромбоза в раннем и молодом возрасте
2. Молодые люди с перенесенным возвратным венозным тромбозом
3. Пациенты с первыми проявлениями венозного тромбоза в возрасте 50 или моложе
4. Молодые люди, перенесшие венозный тромбоз необычной локализации, например, тромбоз брыжеечной вены
5. Беременные женщины, имевшие случаи венозного тромбоза
6. Женщины с привычным невынашиванием беременности
Фибриноген FGB – основной компонент тромбов. Мутация фибриногена G455A сопровождается повышенной производительностью (экспрессией) гена, что приводит к повышенному уровню фибриногена в крови и увеличивает вероятность образования тромбов в 2-4 раза. Распространенность такой мутации составляет 5-10%
Ингибитор активатора плазминогена 1 типа - РАI -1 является компонентом фибринолитической системы крови и играет важную роль в стабилизации фибрина, ремоделировании сосудов, клеточной миграции, РАI связывается с тканевым активатором плазминогена и ингибирует активность плазминогена, что снижает фибринолиз. Мутация 4G - в промоторной области увеличивает транскрипцию гена и в результате концентрация ингибитора в плазме на 25% больше
В популяции нормальных генотипов 5G/5G- 24%., 4G/5G- 50%, мутации-4G/4G-26%.
Повышение РАI увеличивает риск коронарного синдрома и инфаркта миокарда.
У женщин с генотипом 4G/4G повышен риск осложнений беременности, поскольку угнетен фибринолиз, который играет важную роль в формировании системы мать-плацента-плод. У мужчин в 5 раз повышается риск коронарного тромбоза, при патологии коронарных сосудов генотип 4G/4G ассоциирован с развитием внезапной смерти.
Тромбоцитарные гены: Ген интегрин альфа-2, ген тромбоцитарного рецептора фибриногена GPIIIа, ген тромбоцитарного рецептора фибриногена GPI
Интегрин aльфа-2,- это сложный белок гликопротеин GPIa является основным рецептором коллагена на тромбоцитах и участвует в первичном и вторичном гемостазе. Частота мутации альфа 2-интегрина (C807Т)-30-54% и является фактором риска тромбозов, инфаркта и инсульта .Норма С/С, гетерозигота С/Т, мутантная гомозигота Т/Т.
Гликопротеин GPIIIa входит в состав комплекса рецептора фибриногена на поверхности тромбоцитов, который взаимодействует с фибриногеном и фактором Виллебрандта, в результате происходит агрегация тромбоцитов. Норма GPIIIa –1a/1a. Гетерозигота GPIIIa –1a/1b. Мутантная гомозигота GPIIIa –1b/1b.
Гликопротеин GPIb также является геном тромбоцитарного рецептора фибриногена. Норма – A1 /A1. Гетерозигота – A1 /A2. Мутантная гомозигота – A2 /A2.
Мутации тромбоцитарных генов приводят к изменению иммуногенных свойств, вызывают аутоиммунный ответ и повышают свертывамость крови.
Фермент метилентетрагидрофолат-редуктаза ( МTHFR) играет ключевую роль в метаболизме фолиевой кислоты и синтеза ДНК, обеспечивая превращение аминокислоты гомоцистеин в метионин. Снижение уровня активности фермента МTHFR приводит к накоплению гомоцистеина в плазме и отложению гомоцистеина на эндотелии сосудов.
В этом гена клиническое значение имеют 2 мутации С6777 Т и А1298С
Мутация 5,10-метилентетрагидрофолат-редуктазы (( МTHFR) – С 677 Т
Норма обозначается как С677С, гетерозигота – С677Т, мутантная гомозигота - Т677Т
У гетерозигот - активность фермента снижена на 30%, у гомозигот - на 70%.
Частота встречаемости Т-аллеля 30-40% в популяции.
При мутации 5,10-метилентетрагидрофолат-редуктазы (( МTHFR) – С 677 Т обязательно определение гомоцистеина, во время беременности следует проводить постоянный контроль уровня гомоцистеина, т.к. в условиях гипергомоцистеинемии высок риск патологии беременности.
Клиническое значение мутации ( МTHFR):
- Гипергомоцистеинемия –одна из причин эндотелиальной дисфункции беременных, проявляющейся поздним токсикозом и др.осложнениями - отслойка плаценты, задержка роста плода.
- Формирование врожденных пороков развития нервной системы.
- Прямое токсическое действие гомоцистеина на НС плода.
- Высокий риск незаращения нервной трубки плода при ТТ-генотипе.
- При сочетании с мутацией ф.V- риск венозных тромбозов увеличивается в десятки раз.
В первоочередном порядке рекомендуетсмя обследовать на врожденные тромбофилии женщин из групп риска:
- перед назначением гормональных контрацептивов,
- с отягощенным тромботическим анамнезом
- с антифосфолипидным синдромом,
- с гипермоцистеинемией,
- перед стимуляцией овуляции или ЭКО,
- с сопутствующей экстрагенитальной патологией: варикозная болезнь, ожирение, сахарный диабет, роевматизм, протезы сосудов и клапанов сердца,
- беременных с отягощенным акушерск-гинекологическим анамнезом,
- беременные старше 35 лет.
Оценка риска тромбофилий
Часто встречаются мутации сразу в нескольких генах у одной пациентки, это так называемая, мультигенная форма тромбофилии.
Для оценки степени риска предложена таблица (М.С.Зайнулина, В.С.Баранов и соавт. 2009г.
Оценка риска тромбофилического полиморфизма
гомозигота гетерозигота Мутация FVЛейден 4 3 Мутация протромбина G 20210A 4 3 Полиморфизм в гене фибриногена 1 0 Полиморфизм в гене 4G\5G РАI-1 2 1 Полиморфизм в гене метилентетрагидрофолат-редуктазы МТГФР С677Т 3 2 Полиморфизм GP IIIa1565 T\C 2 1 Полиморфизм GPIa 807C\T 2 1 4 балла и выше - высокий риск 2-3 балла умеренный риск
При высокой степени риска показана специфическая профилактика, которая состоит в назначении противотромботических препаратов.
УЗИ:
В матке один живой плод в головном предлежании.
Фетометрия:
Бипариетальный размер головы -77 мм - 30 нед. 6 дн.
Окружность головы -280 мм - 30 нед. 5 дн.
Окружность живота - 255 мм - 29 нед. 5 дн.
Длина бедренной кости правой и левой - 54,5 мм- 28 нед. 6 дн.
Длина костей голени правой и левой - 46,5 мм- -29 нед. 6 дн.
Длина плечевой кости правой и левой - 50,5 мм - 29 нед. 3 дн.
Длина костей предплечия правого и левого - 47 мм -29 нед.5 дн.
Предполагаемая масса плода - 1385 гр. 
Размеры плода соответствуют 29-30 неделям.
Нашла в дневниках наших ББшечек...
и еще по ссылке
http://faktorvremeny.wordpress.com/2011/11/17/deshjovye-analogi-dorogih-lekarstv/
Дифлюкан (500 р) — Флукназол (30 р)
Мезим (?) — Панкреатин (намного дешевле и упаковка больше)
Иммодиум
(100-120 р) — Лоперамид (в 2 раза дешевле в 3 раза больше).
Но-шпа (200р 60 таб) — Дротоверин (50 р — 50 таб).
Ломилан (110 р) — ЛораГексал (75 р)
девочки,всем привет
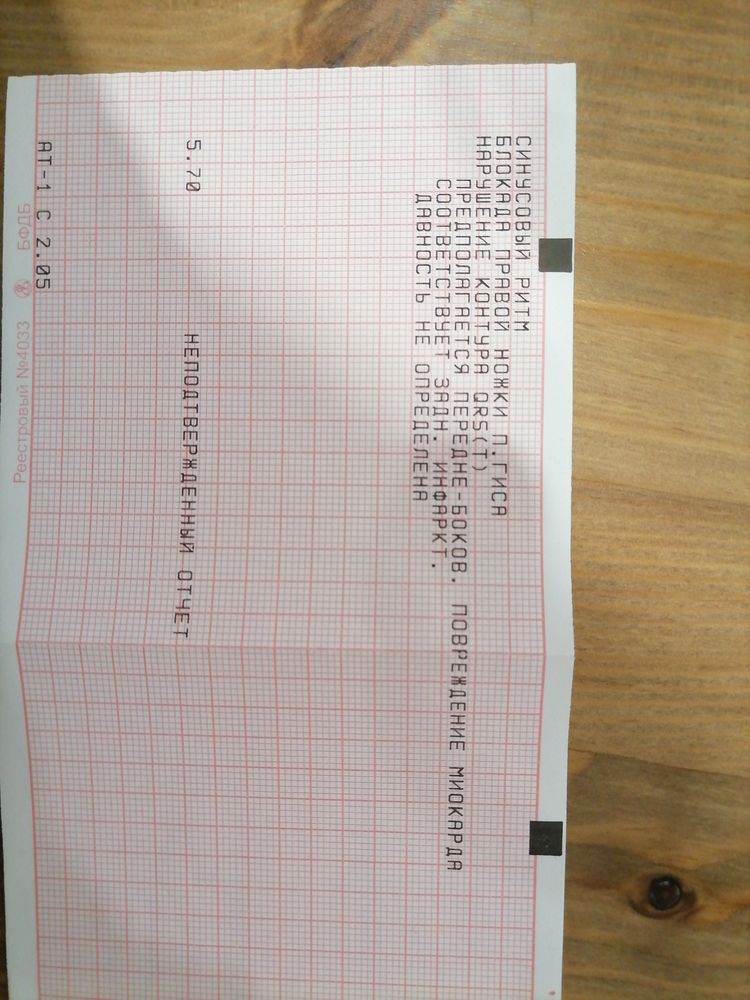
начали обследование на ЭКО,прошла ЭКГ, а там какие-то неполадки 🙄 просмотрите, пожалуйста,может,у кого-то было подобное.. допустит ли терапевт с таким результатом к ЭКО?
Была сегодня на ЭКГ, мне выписку отдали сразу. Ну я как любопытная Варвара нос засунула для изучения, а там................ Синусовая аритмия 65-78 в! и умеренное изменение миокарда ( Т Vu-6 заострен). Кто разбирается в этом, ПОМОГИТЕ!!!!! Надеюсь это ни чего страшного? 
Взято вот отсюда 
На днях делала флюорографию и там по мимо легких было написано что талия сердца сглажена. Пошла к терапевту, она направила на ЭКГ. До этого ЭКГ была в порядке, а сегодня выдало: умеренно выраженное изменение в миокарде желудочков. Что это такое? Может кто подскажет? Как всегда ничего не объяснив отправили на ЭХО КГ. Месяцев 7 назат я это все проходило было в норме.
