
Токсическая эритема новорожденных

Встречается
у 31 — 72 процентов доношенных младенцев. Этиология не известна, но
этому состоянию может способствовать незрелость сальных желез.
ТЭН проявляется разнообразными
эритематозными пятнами и папулами (от1 до 3 мм в диаметре), которые
быстро превращаются в пустулы на гиперемированном основании. Сыпь
распространяется на туловище и проксимальные отделы конечностей, не
затрагивая ладоней и подошв. Она могут присутствовать уже при рождении,
но чаще появляется в течение первых 24 — 48 часов жизни младенца. Сыпь
обычно исчезает в течение пяти-семи дней.
Если вид сыпи необычен и вызывает сомнения – целесообразно выполнить посев на бактерии, грибы и вирусы; все они будут отрицательными при ТЭН.
ТЭН разрешается самостоятельно. Никакого лечения не требуется.
Транзиторный неонатальный пустулярный меланоз


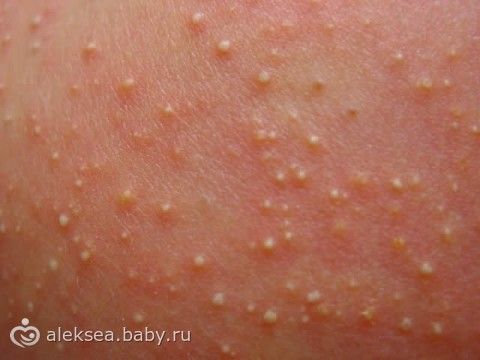
Встречается реже, чем ТЭН. Чаще его можно встретить у новорожденных афро-американской расы, но встречается во всех расах.
ТНПМ состоит из трех типов поражений:
• Малые пустулы на негиперемированном основании; они обычно присутствуют при рождении
• эритематозные кружевоподобные пятна, покрытые корочкой и выступающие над поверхностью кожи; они развиваются на месте лопнувших пустул и могут сохраняться в течение недель или месяцев
• гиперпигментированные пятна, которые постепенно исчезают в течение от нескольких недель до нескольких месяцев
Одномоментно могут присутствовать высыпания всех трех типов, в том числе – сразу после родов.
Диагноз ТНПМ, как правило, основывается только на клинической картине. При микроскопическом исследовании содержимого пустул с окраской мазков по Райту обнаруживают многочисленные нейтрофилы и редкие эозинофилы (в отличие от ТЭН). Однако обычно этого не требуется. Посев содержимого пустул на флору, если он проводится, не показывает возбудителей. Никакого лечения не требуется.
Акне новорожденных


Акне новорожденных, также называемые неонатальным пустулезом головы или младенческими угрями, очень похожи на красную потницу.
В большинстве случаев неонатальный пустулез головы протекает легко и требует только ежедневного очищения водой с мылом и обработки увлажняющим кремом, маслом или лосьоном. Никакого дополнительного лечения не требуется, так как акне новорожденных самопроизвольно разрешаются в течение максимум — четырех месяцев, без образования рубцов. Применение 2%го крема кетоконазол два раза в день или 1%го гидрокортизонового крема один раз в день — могут ускорить разрешение сыпи. Новорожденные, перенесшие неонатальный пустулез головы, не имеют увеличения риска образования угрей в подростковом возрасте.
Детские акне

Являются отдельным видом сыпи, не связанным с неонатальным пустулезом головы. Начинаются в возрасте трех-четырех месяцев. Они возникают в результате гиперплазии сальных желез, вызванной стимуляцией андрогенами, и чаще встречаются у мальчиков. Клинические проявления более тяжелые, чем у неонатального пустулеза головы, и заключаются в образовании типичных акнеформных поражений, в том числе комедонов, воспалительных папул, пустул, а иногда и узелков — на лице. Обычно они самопроизвольно разрешаются к концу первого года жизни, но могут сохраняться в течение трех лет.
Лечение может быть необходимо, потому что детские акне может длительно сохраняться, а иногда и приводить к образованию рубцов, в отличие от неонатального пустулеза головы. При легком или умеренном воспалении применяются легкие кератолитические препараты, такие как Бензоила пероксид 2,5%, местные антибиотики (например, эритромицин или клиндамицин), или местные ретиноиды. В более тяжелых случаях проводится системная терапия пероральным эритромицином или пероральным изотретиноином.
Тяжелотекущие, повторные акне требуют оценки уровня андрогенов и исключения врожденной гиперплазии коры надпочечников, опухолей гонад или надпочечников, или преждевременного полового созревания. Некоторые пациенты, перенесшие акне, имеют высокий риск повторения тяжелых прыщей на лице в период полового созревания.
Детский акропустулез


Является доброкачественным заболеванием, как правило протекающим более длительно, нежели другие доброкачественные поражения кожи новорожденных. Этиология неизвестна.
Детский акропустулез характеризуется повторяющимися обильными, интенсивно зудящими везикулопустулами, расположенными в основном на ладонях и подошвах, но иногда поражающими и кожу конечностей.
Они могут присутствовать при рождении или появиться в любое время в течение первого года жизни. Рецидивы обычно происходят каждые две-четыре недели и могут длиться от 5 до 10 дней. Младенцы часто беспокойны во время высыпаний.
Дифференциальный диагноз включает: дисгидротическую экзему, инфицированный псориаз, ТЭН, ТНПМ, чесотку и импетиго.
Диагноз основывается на клинических признаках. При подозрении на чесотку необходимы соскобы кожи. Биопсия кожи обычно не является необходимой, но если она проводится, демонстрирует субкорнеальные пустулы, заполненные нейтрофилами и эозинофилами.
Детский акропустулез обычно прекращается в течение двух лет. Терапия его не было изучена в рандомизированных исследованиях, и оптимальное лечение является не определено. Обычно применяют местные кортикостероиды, пероральные антигистаминные препараты, пероральный эритромицин и пероральный дапсон, хотя результаты противоречивы, кроме дапсона. Хотя дапсон почти всегда эффективен, он имеет ряд потенциально тяжелых побочных эффектов.
Милии

Белые
папулы, вызванные отложением кератина и сальных веществ в волосяных
фолликулах. Они часто встречаются на носу и щеках, не беспокоят ребенка и
самостоятельно проходят в первые несколько недель жизни.
Потница
Является частой находкой у новорожденных, особенно в теплом климате. Это явление вызвано накоплением пота под эккриновыми потовыми протоками, которые закрыты кератином на уровне рогового слоя кожи. Существует несколько типов поражений кожи:
• потница кристальная


Характеризуется малыми тонкостенными пузырьками, напоминающие капли росы, без воспаления.
• потница красная(«тепловая сыпь»)


Происходит, когда потовый секрет, не находя выхода, просачивается в дерму и вызывает локализованную воспалительную реакцию. Проявляется в виде небольших групп эритематозных папул и пустул.
• потница пустулезная

Проявляется также в результате локализованного воспаления. Она состоит из пустулы с эритематозным основанием, напоминающим красную потницу.
Потница
крайне редко присутствует у только что родившегося ребенка. Она обычно
развивается в течение первой недели жизни, особенно при нахождении
ребенка в теплом кювезе, при наличии окклюзионной повязки, плотной
одежды или лихорадки. Она обычно развивается на лице, волосистой части
головы, и в местах опрелостей.
Диагноз потница основывается на клинических признаках. При микроскопическом исследовании содержимого пустул, окрашенных по Райту, обнаруживают редкие плоскоклеточные клетки и лимфоциты. Однако обычно этого не требуется.
Специфического лечения нет. Поражения обычно проходят быстро при хорошем уходе, направленном на снижение потливости: свободная одежда и прохладные умывания.
Пузыри от сосания

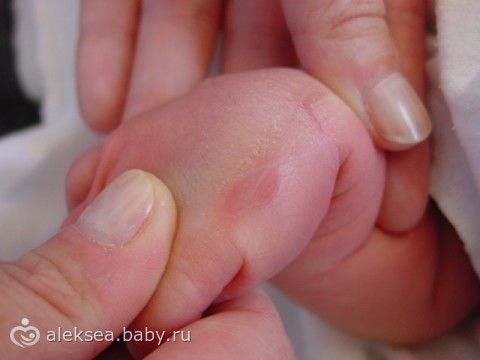
Врожденные пузыри от сосания являются диагнозом исключения, представляют собой невоспалительные овальные, толстостенные пузыри или буллы, которые содержат стерильную жидкость. Поражения могут быть односторонними или двусторонними и обычно расположены на тыльной или лучевой поверхности запястья, кисти или пальцев новорожденных, у которых отмечается чрезмерная сосательная активность.
Мраморная кожа
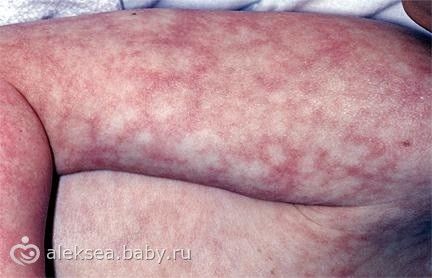
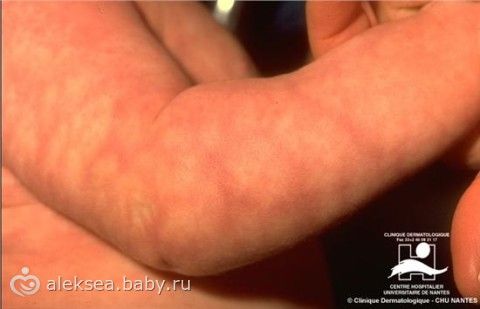
Состояние, характеризующееся симметричными сетчатыми пятнами кожи конечностей и туловища. Оно вызвано сосудистой реакцией на холод и обычно проходит при согревании. Никакого лечения не требуется.
Себорейный дерматит
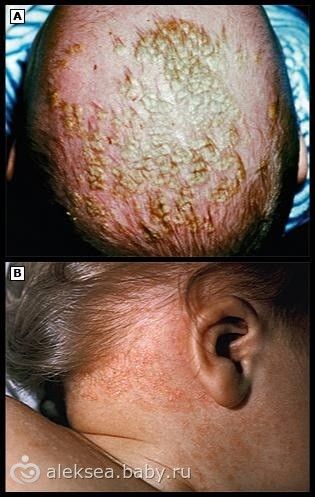
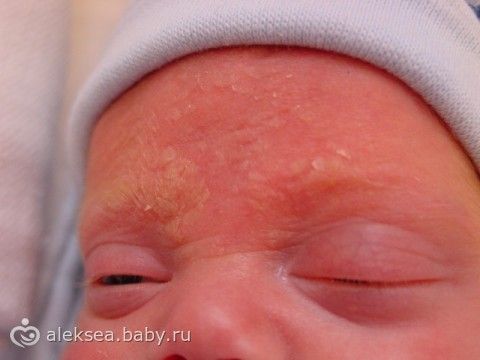
Дифференциальный диагноз себорейного дерматита включает: атопический дерматит, псориаз, и Лангергансово-клеточный гистиоцитоз.
У младенцев себорейный дерматит обычно проходит спонтанно в нескольких недель или месяцев. Лечение себорейного дерматита у детей слабо изучено.
Учитывая самостоятельное разрешение течения себорейного дерматита волосистой части головы, предлагается поэтапный подход к лечению.
Консервативные меры могут включать:
• Частое мытье головы детским шампунем и удаление чешуек мягкой щеткой (например, мягкой зубной щеткой) или частым гребнем после мытья.
• Применение смягчающих средств (белый вазелин, растительное масло, минеральное масло, детское масло) на кожу головы, чтобы размягчить корочку, а затем легкий массаж кожи головы с помощью мягкой щетки.
Если себорейный дерматит сохраняется несмотря на эти меры, можно подключить к терапии использование противосеборейного шампуня или местных кортикостероидов легкого действия (например, гель гидрокортизона 1%).
В качестве второй линии терапии предлагается шампунь или крем с 2% кетоконазолом.