ферментопатия лечение
всем привет.
не знаю с чего начать даже. начну с конца 😁
ждем направления в Москву в Национ.Центр Здоровья Детей. на обследование, потому что тут никто ничего не может сказать определенное.
в принципе проблемы с ЖКТ были с рождения. сначала плохо шло да...
- Если Вы сегодня больны, перепробовали все методы лечения и потеряли надежду на выздоровление - эта информация для Вас!
- Если Вы сегодня молоды, полны энергии, оптимизма и в будущем собираетесь родить и вырастить здоровых детей - эта информация для Вас!
- Если Вы сегодня считаете себя здоровым человеком и не обращаете внимания на свое здоровье - эта информация тем более для Вас!
Сразу скажу, что я НЕ врач, поэтому, если среди нас есть неонатологи и педиатры, которые которые не согласятся со мной, то просьба выразить свое мнение.
Итак, Сашенька перенес сильную желтуху. Непрямой билирубин поднимался до 340, несмотря на круглосуточную фототерапию. К 7 дню желтуха пошла на спад. Сейчас сыночку 11 дней и тттттт кожа розовенькая. Я перенесла огромный стресс. До сих пор с ужасом вспоминаю дни в роддоме, когда лечение не помогало.
Сейчас я пытаюсь разобраться, почему доношенный, крупный ребенок перенес не легкую физиологическую желтушку, как его старший брат, а такую сильную.
В роддоме на второй день Саше сделали укол витамина К. Как объяснили, для профилактики геморрагической болезни новорожденных. По протоколу укол обязательный для всех новорожденных. Я согласилась - витаминчик же ж!
А теперь читаем из авторитетного источника
Возможные причины желтухи:
гемолитическая болезнь новорожденных, полицитемический синдром, синдром заглоченной крови, кровоизлияния, лекарственный гемолиз (передозировка витамина К, окситоцина, применение сульфаниламидов и др.), наследственные формы эритроцитарных мембрано- и ферментопатий, гемоглобинопатии. http://www.lvrach.ru/2006/10/4534522/
ну и менее авторитетные:
http://rodibio.com/rody-2/1036.htm
http://www.homeoint.ru/vaccines/opinions/vitamin_k.htm
Я не берусь утверждать, что если бы не укол, то желтухи бы не было совсем, но вижу возможную причину в этом.
Побочные действия из инструкции к Викасолу (витамин К): гипербилирубинемия, желтуха (в т.ч. ядерная желтуха у грудных детей); редко - головокружение, транзиторное снижение артериального давления, «профузный» пот, тахикардия, «слабое» наполнение пульса, изменение вкусовых ощущений.
И главный вопрос: какого хрена мамочек не предупреждают о противопоказаниях? В инструкции четко написано, что он приводит к увеличению уровня билирубина.
21 Апреля 2005 Дарья Марченко
Прививки
Прости меня, доченька…
Я не могу писать об этом спокойно и объективно. Интересно, а вы смогли бы, если бы узнали о существовании тщательно разработанного плана убийства вашего ребенка? Более того – увидели, что этот план уже приносит свои плоды? Этот план называется «Национальный календарь прививок». Это мой личный вывод.
Я узнала, что тема безопасности прививок поднимается в прессе с конца восьмидесятых годов. Я узнала об этом поздно. Слишком поздно. Я не самый закрытый для информации человек. Когда я рассказывала о фактах, которые стали мне известны, своим знакомым (среди них немало врачей), они были потрясены – никто об этом им не говорил. Поэтому я считаю своим долгом снова писать об этом. Я постараюсь изложить как можно больше фактов, хотя от комментариев подчас удержаться невозможно. Но все равно, прошу вас, делайте выводы сами.
Я не верю, что у нас уже такая дата!!! Совсем выросла наша куколка...Год на носу....Время остановись!!!
Кому интересно, wellcome. .....
По моему очень адекватная статья от специалиста педиатра.
Журнал "Роды" ссылка на источник
*************************************************************************
Руководитель Центра коррекции развития детей раннего возраста Московского НИИ педиатрии и детской хирургии профессор, д.м.н. Кешишян Е.С.

У новорожденных и детей первых месяцев жизни отмечаются функциональные кишечные колики. В подавляющем большинстве случаев колики — не патология (заболевание), а приспособление желудочно — кишечного тракта (ЖКТ) малыша к новым условиям (ведь до этого, в течение 9 месяцев ЖКТ малыша не «работал», а первые 2 –3 недели находился под благотворным влиянием материнских гормонов).
В первые две недели жизни, малыш получает исключительно грудное материнское молоко. Объемы его небольшие, поэтому переваривание происходит достаточно легко. К третьей неделе жизни объемы необходимого для малыша молока возрастают, а у многих мам в связи с неправильным прикладыванием или недостаточным временем нахождения у груди (помните старые рекомендации — 15–20 минут — не более!) молоко «убывает» и малыш получает больше «переднего молока» чрезмерно насыщенного углеводами, которые могут способствовать увеличению газообразования. Мамам знакома картина: на фоне кормления или вскоре после него малыш начинает «вдруг» поджимать ножки к животику, проявлять беспокойство. Затем резко краснеет и начинает кричать. Это и есть картина «кишечной колики».
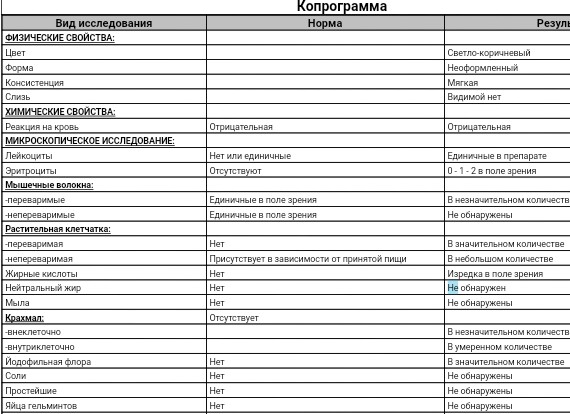
Всем привет. Кто понимает в анализах, подскажите, пожалуйста, как у нас с копрограммой? Неделю назад сдавали в поликлинике, врач поставила диагноз ферментопатия и ещё что-то. Назначила лечение:
Креон и ротабиотик беби.
Но я не горю желанием пичкать ребёнка таблетками (креоном особенно). Поэтому пересдала анализ в частой лаборатории...Как по мне то вроде анализ в норме?! Не знаю что и делать. Нужна еще консультация гастроэнтеролога? Кто деткам давал креон? П.С. УЗИ брюшной полости отличное.
Пищевая аллергия у детей.
Детские аллергии. Причины возникновения и принципы лечения
Пищевая аллергия является одним из сложнейших разделов клинической аллергологии. Это объясняется высокой распространенностью пищевой аллергии у детей, особенно раннего возраста, широким спектром причиннозначимых аллергенов, трудностями в их выявлении, многообразием клинических проявлений и недостаточной эффективностью существующих методов терапии.
Пищевая аллергия является одним из сложнейших разделов клинической аллергологии. Это объясняется высокой распространенностью пищевой аллергии у детей, особенно раннего возраста, широким спектром причиннозначимых аллергенов, трудностями в их выявлении, многообразием клинических проявлений и недостаточной эффективностью существующих методов терапии.
Пищевая аллергия является одним из видов пищевой непереносимости, в основе ее развития лежат иммунологические механизмы, остающиеся до конца не расшифрованными. Пищевая аллергия, являясь первой по времени развития сенсибилизацией, оказывает огромное влияние на формирование и последующее развитие всех аллергических заболеваний у детей. С ней связано большинство кожных, респираторных и гастроинтестинальных проявлений аллергии. Она может быть причиной острых состояний, таких как анафилактический шок, тяжелые формы бронхиальной обструкции, аллергические васкулиты, а также может поддерживать хронические и рецидивирующие поражения ЛОР-органов, желудочно-кишечного тракта, почек, нервной и сердечно-сосудистой системы [1, 2].
Структура пищевой непереносимости:
1. Пищевая аллергия
2. Ферментопатия
3. Психогенные реакции на пищу
4. Псевдоаллергические реакции на пищу, вызванные:
- гистамин-освобождающими факторами
- пищевыми добавками
- пищевыми продуктами, содержащими бикарбонаты или растительные пектины
- лекарственными средствами
5. Заболевания желудочно-кишечного тракта
6. Неидентифицированные причины
При рассмотрении возрастной эволюции пищевой аллергии было отмечено, что у 20% детей своевременное и адекватное лечение пищевой аллергии приводило к клиническому выздоровлению. У 41% детей происходила трансформация клинических проявлений пищевой аллергии со сменой органов-мишеней. У 38% формировались сочетанные проявления пищевой аллергии с вовлечением нескольких шоковых органов (кожа, пищеварительный тракт, дыхательная система). На фоне пищевой аллергии у ряда детей (34%) развилась повышенная чувствительность к другим видам аллергенов.
Факторы, участвующие в развитии пищевой аллергии:
• генетическая предрасположенность к развитию аллергических заболеваний у носителей антигенов HLA B8 и DW3 [3]
• поступление антител в организм во внутриутробном периоде и через женское молоко [4, 5]
• продолжительность естественного вскармливания
• природа аллергена, его дозы, частоты введения
• возраст ребенка при первом контакте с аллергеном [6]
• повышенная проницаемость слизистой желудочно-кишечного тракта
• снижение местного иммунитета кишечника
• изменение состава кишечной микрофлоры [7-9].
Сведения, почерпнутые из собственных наблюдений и литературы, позволяют выделить три группы пищевых продуктов по степени аллергизирующей активности:
1. Высокая: коровье молоко, рыба, яйцо, цитрусовые, орехи, мед, грибы, куриное мясо, клубника, малина, земляника, ананасы, дыня, хурма, гранаты, черная смородина, ежевика, шоколад, кофе, какао, горчица, томаты, морковь, свекла, сельдерей, пшеница, рожь, виноград.
2. Средняя: персики, абрикосы, красная смородина, клюква, рис, кукуруза, гречиха, перец зеленый, картофель, горох, свинина, индейка, кролик.
3. Слабая: кабачки, патиссоны, репа, тыква (светлых тонов), кисло-сладкие яблоки, бананы, миндаль, белая смородина, крыжовник, чернослив, слива, арбуз, салат, конина, баранина.
Грибковая аллергия
Аллергические реакции у детей могут вызывать грибы рода Candida, Alternaria, Aspergillus. По нашим данным, у 22% детей отмечались аллергические реакции на прием кефира, сдобных изделий, кваса и других продуктов, в процессе приготовления которых использовались грибки. Чтобы избежать дрожжевого грибка, следует исключать из рациона определенные сорта сыров, приправы, уксус, витаминизированное молоко, кефир, молочные напитки с добавлением солода, йогурты, хлеб из пшеницы, ржи, крекеры, кислую капусту, томатный соус, сухофрукты, пиво, пивные дрожжи, колбасу, ветчину к завтраку, а также лекарственные средства - витамины группы В, сделанные из дрожжей, антибиотики грибкового происхождения (пенициллин, линкомицин, тетрациклин).
Пищевые добавки
Иногда аллергические реакции вызывает не сам пищевой продукт, а различные пищевые добавки: красители, ароматизаторы, эмульгаторы или консервирующие средства. Так, например, ароматические добавки встречаются в жевательной резинке, замороженных фруктах, глазури, замороженных молочных десертах, леденцах, сосисках, сиропах. Резкое ухудшение состояния у некоторых людей наблюдают при употреблении пищи, содержащей краситель тартразин - вещество, придающее желтую окраску. Многие фрукты (бананы, яблоки, груши, апельсины, томаты) собирают задолго до их созревания и обрабатывают этиленом - нефтепродуктом, ускоряющим созревание. Серные добавки (метабисульфит) используют для сохранения продуктов, напитков, лекарств. Однонатриевый глютамат - ароматизатор, используемый во многих расфасованных продуктах.
Перекрестные реакции
У большинства детей с пищевой аллергией определяется сенсибилизация не только к пищевым, но и другим аллергенам, поэтому в последнее время большое значение придают развитию перекрестных реакций между пищевыми и непищевыми аллергенами. Знание возможных вариантов перекрестных реакций помогает правильно составить элиминационные диеты и тем самым избежать их. Перекрестное реагирование обусловлено сходством антигенных детерминант у родственных групп пищевых продуктов, а также антигенной общностью между пищевыми и пыльцевыми аллергенами, пищевыми продуктами и лекарствами растительного происхождения.
Патогенез пищевой аллергии
Основу пищевой аллергии составляет аллергически измененная реактивность, развивающаяся в результате сенсибилизации к пищевым аллергенам, при которой происходит взаимодействие специфических антител или сенсибилизированных Т-лимфоцитов с составными частями пищи. Патогенез пищевой аллергии тесно связан с такими факторами, как наследственная предрасположенность к развитию аллергических реакций; нарушение иммунологической толерантности к аллергенам, поступающим в желудочно-кишечный тракт; разнообразные сдвиги в системном и местном иммунитете; изменение функционального состояния органов пищеварения [3].
Одним из важнейших условий развития пищевой аллергии является нарушение пищеварительного барьера, селективно защищающего организм от антигенных субстанций [8, 10]. В этой защите принимают участие неиммунологические и иммунологические механизмы. Разнообразные нарушения органов пищеварения, сопровождающиеся снижением полостного, мембранного и внутриклеточного пищеварения, приводят к скоплению большого количества негидролизованных пищевых субстанций, к повреждению слизистой кишечника, угнетению синтеза IgA и повышенной проницаемости эпителия кишечника, что способствует проникновению антигенов в кровоток. Попадая в кровь, пищевые антигены могут вызывать как гуморальный, так и клеточный иммунный ответ.
Патогенетическую основу пищевой аллергии в большинстве случаев составляет сочетание различных типов иммунологических реакций. В развитии патологического процесса могут принимать участие IgE-опосредованные и иммуннокомплексные реакции, а также гиперчувствительность замедленного типа. Наши данные свидетельствуют о том, что у большинства (80%) детей с пищевой аллергией ведущую роль играют аллергические реакции немедленного типа с участием IgE антител.
Клинические проявления
Клинические проявления, связанные с пищевой аллергией, характеризуются выраженным полиморфизмом. Наши многолетние наблюдения показали, что у детей раннего возраста наиболее часто встречаются две основные группы симптомов: аллергические поражения кожи, желудочно-кишечные нарушения в виде диспепсических расстройств и диареи. Эти проявления возникают по отдельности, либо в сочетании друг с другом.
Кожные проявления пищевой аллергии
Кожные проявления чаще всего представлены такими заболеваниями, как атопический дерматит, крапивница, отек Квинке, строфулюс. Гораздо реже встречается «кореподобная» зудящая сыпь, а также герпетиформный дерматит и геморрагический васкулит, развивающиеся после приема непереносимых пищевых продуктов.
Атопический дерматит
Отечественные и зарубежные исследователи отмечают, что у большинства детей (80-89%) первых лет жизни ведущую роль в развитии атопического дерматита играют пищевые аллергены. Как правило, после перевода ребенка на искусственное вскрамливание молочными смесями появляются выраженные экзематозные проявления в виде гиперемии, отека, зуда и экссудации. Вначале эти симптомы наблюдаются на лице, а затем могут распространиться на волосистую часть головы, ушные раковины, шею и лоб. На волосистой части головы может появиться выраженная гиперемия кожи с обильной экссудацией серозной жидкости, склеивающая волосы в толстые пучки. Появляются рыхлые крупные корки, нередко покрывающие всю поверхность головы в виде шлема. Позднее на туловище, верхних и нижних конечностях, наряду с вышеперечисленными клиническими признаками атопического дерматита могут развиваться такие симптомы, как инфильтрация, лихенификация, вегетативный дисбаланс кожи в виде белого дермографизма. При этом на туловище сыпь располагается либо в виде очагов, либо рассеянно и сопровождается интенсивным зудом.
Обострение атопического дерматита в последующем чаще всего развивается при употреблении таких продуктов, как яйцо, куриное мясо, рыба, цитрусовые, виноград, овощи и фрукты ярко-красной и оранжевой окраски, орехи, мед, грибы, шоколад или других индивидуально непереносимых пищевых продуктов.
Продолжительность отдельных стадий развития экзематозных высыпаний у детей, страдающих атопическим дерматитом, а также переход из острой стадии в подострую или ремиссию болезни бывают различными. Например, у одних стадия экссудации (мокнутия) может быть более длительной, у других она быстро трансформируется в лихеноидную, у третьих папулезная сыпь и лихенификация наблюдаются сразу, без стадии экссудации. В связи с последовательным появлением кожных высыпаний и неодинаковой их эволюцией клиническая картина атопического дерматита бывает весьма полиморфной. У одного и того же ребенка в одних местах может отмечаться экссудация (мокнутие), в других - очаги поражения, покрытые корками, в третьих - папулы, бляшки и лихенификация. В результате зуда кожных покровов могут наблюдаться расчесы, трещины. Все это требует особого подхода при назначении наружной терапии.
Более благоприятный прогноз заболевания отмечается, как правило, при локализации процесса на коже лица. Кожные высыпания, локализующиеся главным образом на туловище или конечностях, часто сохраняются вплоть до периода полового созревания и приобретают хроническое рецидивирующее течение.
Крапивница и отек Квинке
Среди кожных проявлений пищевой аллергии достаточно часто встречаются крапивница и отеки Квинке. Крапивница характеризуется внезапно развивающимися на туловище или лице сильно зудящими волдырями, которые имеют вид плоской бляшки белого или розовато-красного цвета с ясно очерченными краями, овальной или неправильной формы. Волдыри могут сливаться и приобретать при этом самые причудливые формы. Уртикарные высыпания могут появляться в течение нескольких дней, а могут исчезнуть и за несколько часов. Иногда могут наблюдаться лихорадка и желудочно-кишечные расстройства. Не следует забывать, что элементы крапивницы могут отмечаться на слизистых верхних и нижних дыхательных путей и вызывать серьезные нарушения дыхания.
Отек Квинке - ограниченный отек кожи, который рассматривается как вариант крапивницы. Он может появляться в комбинации с уртикарной сыпью или изолированно. Отек Квинке выражается в напряженном, быстро развивающемся ограниченном отеке кожи, чаще всего на лице (губы, веки, щеки) и конечностях, а также отеке языка, гортани, глотки, что может привести к значительным нарушениям дыхания и глотания.
Строфулюс
Кожные проявления пищевой аллергии представлены также таким заболеванием, как строфулюс, который встречается в основном у детей в возрасте 1-7 лет. Основным элементом кожных высыпаний при строфулюсе является типичная папуло-везикула. Это небольшое образование чечевицеобразной формы красного или розового цвета, твердой консистенции, в центре которой виден желтоватый участок, соответствующий пузырьку или корочке, оставшейся после него. В первые часы появления сыпи высыпной элемент может выглядеть как типичный волдырь. Однако при внимательном осмотре в центре волдыря видно желтоватое пятно, уже инфильтрированное и твердое на ощупь, что соответствует уртико-папуле. Через 6-12 часов уртикарный компонент исчезает и остается папуло-везикула. В других случаях вместо уртикарного элемента видна обыкновенная эритема, в центре которой развивается папуло-везикула (эритемо-папула). В третьих случаях элемент представлен в виде небольшого или же более крупного пузырька. Таким образом, для строфулюса характерны: папуло-везикулезная, папуло-буллезная или чисто пузырьковая (везикулезная) сыпь. При расчесывании или засыхании пузырька на высыпном элементе может образоваться коричневато-желтая корочка, а при вторичной инфекции - пустула. Строфулезные высыпания проходят без следов или с временной пигментацией, которая постепенно исчезает. Строфулюс сопровождается сильным зудом. Из клинических наблюдений известно, что строфулюс, отек Квинке и крапивницу могут вызывать такие аллергенные продукты, как рыба, орехи, клубника, малина, земляника, шоколад, газированные напитки, цитрусовые, томаты, хурма, гранаты, дыня.
Другие проявления
Герпетиформный дерматит (болезнь Дюринга) и геморрагический васкулит явлются более редкими кожными проявлениями пищевой аллергии. Герпетиформный дерматит пищевой этиологии встречается у детей в возрасте от 1 года до 7 лет. Характеризуется острым началом с появления в области лица, шеи, коленей, локтей, плеч, ягодиц и волосистой части головы полиморфной сыпи, состоящей из уртикарных, папулезных, везикулезных и буллезных элементов, а также эритемато-отечных пятен. У детей преобладает в основном папуло-везикулезная сыпь. Герпетиформное группирование сыпи с пузырьками и пузырями на эритемато-отечном фоне является важным признаком для постановки диагноза. Ладони, подошвы и слизистые оболочки обычно не поражаются. Заболевание может длиться в течение всего детского возраста.
Кожно-суставная форма геморрагического васкулита, связанная с пищевой аллергией, характеризуется геморрагической или реже папуло-геморрагической сыпью, симметрично расположенной вокруг коленных и голеностопных суставов, тыльной поверхности стоп, голеней, наружной поверхности предплечий. Наблюдаются припухлость и болезненность суставов.
Итак, кожные проявления пищевой аллергии представлены широким спектром заболеваний, характеризующихся полиморфизмом клинических симптомов. Характер кожных проявлений пищевой аллергии в значительной мере зависит от генетической предрасположенности и индивидуальной реактивности организма.
Аллергические реакции в пищеварительной системе
Аллергические реакции в пищеварительной системе у детей протекают тяжелее, чем у взрослых. Это обусловлено недостаточной зрелостью функциональных механизмов, регулирующих деятельность желудочно-кишечного тракта [7, 11]. Процент диагностических ошибок среди этой группы больных остается высоким, поскольку гастроинтестинальные проявления пищевой аллергии характеризуются неспецифическими симптомами (боли в животе, колики, рвота, тошнота, анорексия, метеоризм, неустойчивый стул со слизью, запоры, сменяющиеся поносами, диарея). Эти симптомы могут наблюдаться как в сочетанном, так и в изолированном виде. Таких детей часто лечат от кишечных инфекций, повышая тем самым уровень сенсибилизации к различным лекарственным средствам. Отсутствие адекватного лечения приводит к развитию таких тяжелых проявлений, как гипотрофия, гипохромная анемия, вторичный дефицит лактазы. Наличие аллергических реакций в анамнезе и аллергических заболеваний в роду, жидкий стул с отхождением стекловидной слизи, большое количество эозинофилов в кале, положительная динамика после приема антигистаминных средств позволяют заподозрить аллергическую энтеропатию.
Внедрение в педиатрию эзофагогастродуоденоскопии расширило возможности дифференциальной диагностики гастроинтестинальной аллергии. Эндоскопическое исследование слизистой пищеварительного тракта с биопсией позволяет установить аллергический характер поражения. У детей с гастроинтестинальной аллергией наиболее характерными признаками при гистологическом исследовании слизистой оболочки желудка и двенадцатиперстной кишки являлись отек слизистой оболочки, лимфоангиэктазия, эозинофильная инфильтрация собственной пластинки слизистой оболочки, зернистая дистрофия эпителия. Морфологические изменения у данной категории больных характеризовались также увеличением числа эозинофилов, плазматических клеток, дегранулированных тучных клеток, что указывает на участие аллергического фактора в патологических процессах в слизистой оболочке желудка и двенадцатиперстной кишки [12].
Изучение тучных клеток, сосредоточенных в желудочно-кишечном тракте, представляет в настоящее время значительный интерес. Они задействованы в аллергических реакциях пищеварительного тракта, влияют на секреторную и трофическую функцию его слизистой оболочки, участвуют в метаболических процессах и поддерживают тканевой гомеостаз. Так, у больных пищевой аллергией, имеющих антральный гастрит, было обнаружено уменьшение тучных клеток в слизистой оболочке желудка, большинство из которых были представлены в виде незрелых клеточных элементов с неоформленными гранулами или находились в стадии дегрануляции.
Аллергические поражения желудочно-кишечного тракта часто сочетаются с респираторными проявлениями аллергии (аллергический ринит, аллергический ларингит, бронхиальная астма). Пищевая аллергия нередко проявляется аллергическим ринитом, аллергическим отитом, бронхиальной астмой. При пищевой аллергии может возникнуть одна из тяжелых форм немедленной реакции - анафилактический шок. У детей грудного возраста анафилактический шок может быть реакцией на прием коровьего молока, у детей старшего возраста - на такие продукты, как рыба, яйца, клубника. Кроме перечисленных клинических проявлений, пищевая аллергия может проявляться симптомами со стороны нервной (усталость, возбудимость, разражительность, головные боли, забывчивость, депрессии), мочевыделительной систем (затрудненное мочеиспускание), болями в суставах и мышцах.
Диагностика пищевой аллергии
Диагностика пищевой аллергии обеспечивается комплексным использованием анамнестических, клинических, лабораторных и инструментальных методов исследования. В настоящее время в диагностике пищевой аллергии выделяют два направления: первое связано с использованием клинических, лабораторных и инструментальных методов исследования; второе - так называемая диетодиагностика. На первом этапе постановки диагноза пищевой аллергии важна тщательная оценка анамнестических данных и клинической симптоматики заболевания. На втором - исследования для выявления причиннозначимого фактора пищевой аллергии. С этой целью используют простые тесты (ведение пищевого дневника, элиминационные диеты, провокационные и кожные пробы), а затем лабораторые и инструментальные методы исследования.
Среди лабораторных методов наиболее информативными являются иммунологические: радиоаллергосорбентный тест (PACT), метод иммуноферментного анализа (ИФА), выявляющие с большой достоверностью специфические IgE-антитела к различным пищевым аллергенам. С помощью реакции пассивной гемагглютинации (РПГА) с эритроцитарными диагностикумами [4] можно определять IgG антитела к различным компонентам коровьего молока и злаковых культур, общим белкам куриного яйца и сои. Для выявления сенсибилизации к пищевым аллергенам предлагается метод торможения миграции лейкоцитов под влиянием пищевых антигенов, который отражает гиперчувствительность замедленного типа при пищевой аллергии. Диагностическая ценность данных методов очень высока и составляет 87-90%, информативность же кожного тестирования пищевыми аллергенами - лишь 49%.
Из инструментальных методов диагностики пищевой аллергии в настоящее время большое значение придается эзофагогастродуоденоскопии с электронно-микроскопическим исследованием биоптатов слизистой оболочки желудка и двенадцатиперстной кишки.
Терапия пищевой аллергии у детей
Современная терапия пищевой аллергии у детей строится с учетом этиологических факторов и особенностей ее патогенетических механизмов. При этом ведущим является элиминация причиннозначимых пищевых аллергенов с диетической коррекцией и медикаментозное лечение с использованием фармакологических средств, влияющих на различные звенья ее патогенеза. К ним относятся препараты, предупреждающие выброс биологически активных веществ из тучных клеток (превентивные средства); препараты, ликвидирующие последствия патофизиологической фазы аллергической реакции (антигистаминные, антисеротониновые); средства, нормализующие состояние желудочно-кишечного тракта; иммуномодулирующие препараты.
Диетотерапия
Диетотерапия, как способ лечения пищевой аллергии у детей, используется с давних пор. Диетотерапия требует индивидуального подхода к больному ребенку, адекватной замены элиминированных продуктов равноценными по питательной ценности и калорийности, с хорошей переносимосимостью и усвояемостью. Тактика назначения элиминационных диет зависит от периода обследования больного ребенка с пищевой аллергией. Вначале, опираясь на клинические симптомы и анамнестические сведения о непереносимости тех или иных пищевых продуктов, ребенку назначаются элиминационные диеты, например, гипоаллергенные, без- и низколактозные, безмолочные, аглиадиновые рационы. Эмпирическая элиминационная диета предусматривает также исключение продуктов, обладающих высокой аллергизирующей способностью (яйца, рыба, грибы, кофе, какао, шоколад, мед, цитрусовые, морковь, клубника, малина, помидоры, орехи, черная и красная смородина, ананас, дыня и др.), экстрактивных веществ, а затем уже и выявленных причиннозначимых аллергенов.
Построение элиминационных диет требует определенных знаний и навыков. Так, детям до 6 месяцев с диспепсическими явлениями (при предполагаемой лактазной недостаточности) вначале рекомендуют безлактозные смеси на соевой основе или гидролизаты молочного белка. Больным детям старше 6 мес можно частично сохранить грудное молоко и/или применить низко- и безлактозные молочные смеси, к которым относятся адаптированные или частично адаптированные, гидролизаты казеина или сывороточных белков коровьего молока.
При неэффективности данного рациона через 6-7 дней ребенок переводится на безмолочное питание с целью подтвердить или отвергнуть молочную аллергию. В качестве заменителя коровьего молока используются специализированные адаптированные смеси на основе изолята соевого белка, не содержащие молочного протеина и лактозы. Представленные соевые смеси по своему химическому составу приближены к грудному молоку, обогащены витаминами и минеральными солями.
Эффективность соевых смесей отмечена у 85% детей, у которых через 1-1,5 нед после полного перевода на соевую смесь отмечена положительная клиническая динамика: улучшилось общее состояние, появился аппетит, исчезли или значительно уменьшились кожные высыпания и зуд, нормализовался стул. При назначении соевых смесей необходимо учитывать возможность аллергических реакций на белки сои [12]. В наших исследованиях у 22% детей возникало обострение кожных и гастроинтестинальных проявлений аллергии при употреблении соевых смесей.
Спорным и нерешенным вопросом до настоящего времени является продолжительность безмолочной диеты. В наших исследованиях было установлено,что длительность безмолочной диеты зависит от степени сенсибилизации к белкам коровьего молока и составляет от 1,5 до 3 лет. Ослабление реакций на белки коровьего молока во многом зависело от характера предшествующего вскармливания, возраста ребенка, сопутствующей лактазной недостаточности, патологии органов пищеварения. Критериями введения молочных продуктов в рацион питания были стойкая ремиссия заболевания и низкие титры специфических антител к белкам коровьего молока.
При отсутствии положительной динамики к безмолочному рациону присоединялась аглиадиновая диета с полным исключением глютенсодержащих продуктов и блюд, приготовленных из пшеницы, ржи, ячменя, овса. Для полноценной замены злаковых Т.Э. Боровик [13] предлагает сухие безглютеновые концентраты хлеба, кондитерские изделия, десерты (муссы, напитки), каши типа "instant", приготовленные из рисовой, гречневой, кукурузной муки или их сочетания.
При непереносимости злаков следует избегать употребления сосисок, мясных консервов для завтрака, колбас, пирожков, подливок, плавленых сыров со злаковыми наполнителями, пшеничных хлопьев, проросшей пшеницы, хлеба из пшеничной муки, блинов, вафель, пирогов, тортов, пирожных, вермишели, макаронных изделий, овощей с густыми мучными соусами, запеканок, пудингов, шоколадных леденцов.
При молочной и соевой аллергии назначают продукты, созданные на основе гидролизатов молочных белков ("Nutramigen", "Pregestemil", "Alimentum", "Pepti-Junior", "Nieda" и др). В них казеин и сывороточные белки расшеплены до мелких пептидов, обладающих слабыми анитигенными свойствами. В их состав входят также среднецепочечные триглицериды, растительные масла, сахара, витамины и минеральные соли.
Положительная динамика клинических симптомов является критерием для назначения поддерживающей диеты сроком на 1,5-2 года c возможностью перевода ребенка на обычную диету или частичного введения ранее исключенных продуктов.
Превентивная терапия пищевой аллергии
Превентивная терапия пищевой аллергии направлена на предупреждение аллергического воспаления. В последнее время достигнуты определенные успехи в производстве средств, действие которых направлено на торможение секреции медиаторов аллергии. К препаратам этой группы относятся кетотифен и кромогликат натрия.
Кетотифен является ингибитором выброса гистамина, лейкотриенов, серотонина из тучных клеток и базофилов. Он блокирует также Н1-гистаминовые рецепторы. Включение кетотифена в лечебный комплекс ребенка с пищевой аллергией приводило уже с середины второй недели лечения к улучшению общего состояния, аппетита, двигательной активности, уменьшению или исчезновению кожных высыпаний и ослаблению зуда. После 3 мес применения кетотифена положительный результат отмечен у 84% детей. Отдельные клинические симптомы у ряда больных сохранялись в процессе лечения, поэтому терапия у них была продолжена до 6-12 мес. Как показали клинические наблюдения, длительное лечение кетотифеном было оправдано у детей с поливалентной аллергией и частыми обострениями.
Кромогликат для перорального приема - лекарственное средство, которое предупреждает аллергические реакции на уровне слизистой оболочки желудочно-кишечного тракта. Кромогликат назначали больным кожными и гастроинтестинальными проявлениями пищевой аллергии, у которых не наблюдалось положительного эффекта от диетотерапии и антигистаминных препаратов. Кромогликат назначали в подострый период и продолжали применять в ремиссию заболевания. Дозу подбирали согласно возрасту ребенка (200-600 мг в сутки). Курсовое лечение составляло в среднем от 1,5 до 6 мес. Хороший эффект после лечения кромогликатом отмечен у 85% детей. На фоне длительного применения препарата (3-6 мес) 67% больным удалось расширить диету и постепенно ввести некоторые продукты, ранее вызывавшие у них аллергические реакции.
Антимедиаторная терапия
Для снятия острых проявлений пищевой аллергии применяют различные антигистаминные препараты I и II поколения. Среди антигистаминных препаратов I поколения наиболее эффективны клемастин, хлоропирамин, мебгидролин. Дифенгидразин и дипразин в детской практике используются реже из-за частых побочных реакций. Дозы препаратов соответствуют возрасту ребенка, а продолжительность курсового лечения составляет 7-14 дней. Доказана эффективность антигистаминных препаратов II поколения (терфенадин, лоратадин, цетиризин) при лечении пищевой аллергии у детей.
Иммуномодулирующая терапия
Одним из направлений терапии пищевой аллергии является фармакологическая коррекция нарушений иммунной системы с применением иммунокорригирующих препаратов, направленных на стимуляцию или угнетение функции клеток, участвующих в иммунном ответе. В терапии пищевой аллергии были использованы препараты тимуса, однако слишком обнадеживающих результатов не получено. Попытки проведения специфической иммунотерапии пищевыми аллергенами при пищевой аллергии пока не увенчались значительными успехами.
Ферменты и эубиотики
Для улучшения процессов расщепления антигенных субстанций пищи, коррекции ферментативных и дисбиотических нарушений, наблюдающихся при пищевой аллергии, применяются ферментные препараты (фестал, панзинорм, мезим-форте, панцитрат и др.).
Для коррекции дисбиотических изменений используют эубиотики (бифидум-бактерин, бактисубтил, колибактерин, линекс) под контролем исследования кишечного микробиоценоза. Так, линекс содержит лактобактерии (Lactobacillus acidophilus), бифидобактерии (Bifidobacterium infantis) и стрептококки (Streptococcus faecium), обладающие антагонистическим действием в отношении патогенных микроорганизмов. Линекс применяют по 1-2 капсулы 3 раза в день, курс лечения составляет 5-7 дней. Эти средства назначают в острый и подострый периоды пищевой аллергии. Длительность курсового лечения ферментными препаратами не должна превышать 2-3 нед. Повторные курсы эубиотиков при пищевой аллергии следует назначать с осторожностью.
Терапия кожных проявлений
Для купирования острых кожных проявлений пищевой аллергии широко используются фармакологические препараты с антигистаминной и антисеротониновой активностью (клемастин, лоратадин, цетиризин, терфенадин, фексофенадин). Применяются также лекарственные средства, действие которых направлено на торможение процессов секреции медиаторов аллергии (кетотифен и кромогликат натрия).
Современная терапия кожных проявлений пищевой аллергии все шире включает в себя применение наружных средств, содержащих кортикостероиды с высокой местной и низкой системной активностью. Рациональное использование наружной терапии в значительной степени повышает эффективность проводимого лечения. Исчезновение или уменьшение кожных высыпаний, а также таких симптомов, как зуд кожных покровов, боль и жжение с помощью средств наружной терапии благоприятно сказываются на психоэмоциональном состоянии ребенка.
В большинстве случаев топические кортикостероиды назначаются тогда, когда традиционная наружная терапия не оказывает положительного эффекта. На сегодняшний день врачи располагают широким ассортиментом современных топических кортикостероидных средств, среди которых в педиатрической практике предпочтение отдается препаратам нового поколения адвантану и элокому [16]. Благодаря меньшей способности вызывать местные и общие побочные реакции адвантан (0,1% метилпреднизолона ацепонат) разрешен к применению с более раннего (6-ти месячного) возраста. Оптимальное сочетание высокой противовоспалительной активности с минимальными побочными эффектами у адвантана обусловлено особенностями его структуры, которые заключаются в отсутствии атомов фтора и хлора, и наличии двух эфирных боковых цепей, позволяющих стероидной молекуле легко проникать через роговой слой кожи. В дерме происходит диэстерификация молекулы метилпреднизолона ацепоната, сопровождающаяся его биоактивацией, которая, что очень существенно, идет значительно быстрее при воспалении. Такие особенности препарата позволяют применять его лишь 1 раз в сутки и не опасаться за развитие местных и системных побочных реакций, свойственных галогенизированным глюкокортикоидным препаратам. Высокая степень безопасности адвантана, наряду с выраженной противовоспалительной активностью, разнообразие его лекарственных форм (эмульсия, крем, мазь, жирная мазь) делают этот препарат универсальным топическим кортикостероидным средством для лечения острых и подострых кожных проявлений пищевой аллергии у детей различных возрастных групп.
При осложнении вторичной пиогенной инфекцией наружную терапию начинают с применения мазей или аэрозолей, содержащих антимикробные средства.
Из клинической практики хорошо известно, что пищевая аллергия с возрастом теряет свою доминирующую роль. В этой связи следует каждые 1-3 года перепроверять переносимость пищевых продуктов. Исключение составляют аллергические реакции, возникающие на прием рыбы, морских продуктов, орехов. Они исключаются на протяжении всей жизни. Необходимо знать, что при герпетиформном дерматите и геморрагическом васкулите непереносимые пищевые продукты исключаются на всю жизнь.
Поиск новых, эффективных методов снижения частоты рецидивов пищевой аллергии обусловливает необходимость проведения более активной терапии в период ремиссии: применяются физиотерапевтическое и санаторно-курортное лечение. Залогом успешной терапии пищевой аллергии у детей является комплексная терапия, направленная на различные звенья патогенеза.
Большинство детских инфекционных заболеваний имеют мало серьезных последствий в сегодняшнем мире. Чаще всего эти болезни являются легкими и проходят сами без лечения. Они также могут создавать пожизненный иммунитет, в то время как иммунитет, вызванный вакциной,–лишь временный. Фактически временная природа иммунитета, созданного вакциной, может создать более опасную ситуацию в будущем ребенка. Например, продолжительность действия новой вакцины против ветряной оспы оценивается в 6–10 лет. Если она действует, то она откладывает детскую уязвимость до взрослого состояния, когда смерть от этой болезни в 20 раз более вероятна, хотя и по-прежнему редка. В Великобритании обычны «коревые вечеринки»; если ребёнок заболевает корью, другие родители по соседству отправляют своих детей играть с зараженным, чтобы намеренно подхватить болезнь и развить иммунитет. Это устраняет риск заболевания во взрослом состоянии, когда болезнь более опасна, и приносит выгоду в виде усиления иммунной системы процессом естественной болезни. Большинство инфекционных болезней не только редко бывают опасными, но и могут играть жизненно важную роль в развитии сильной, здоровой иммунной системы.
Свинка-сравнительно безобидное вирусное заболевание, обычно встречающееся в детском возрасте. При этой болезни опухают одна или обе подчелюстные слюнные железы, располагающиеся впереди и ниже ушей. Типичными симптомами является повышенная температура, отсутствие аппетита, головная боль. Опухание желез начинается через 2-3 дня и исчезает на 6-7 день болезни. После заболевания вырабатывается пожизненный иммунитет. Свинка не требует лечения. Если ваш ребенок заразился свинкой, предложите ему оставаться в течение 2-3 дней в постели, давайте ему мягкую пищу и как можно больше жидкости. К опухшим железам можно прикладывать мешочки со льдом. У некоторых детей прививка вызывает такие аллергические реакции, как сыпь, зуд и кровоподтеки. Могут быть симптомы вовлечения центральной нервной системы-фебрильные судороги, односторонняя сенсорная глухота и энцефалит.
Корь-заразная вирусная болезнь, передающаяся при контакте с предметом, находившемся ранее в пользовании больного. В начале появляется чувство усталости, небольшая температура, головная боль и боли в спине. Затем появляются покраснение глаз и светобоязнь. Температура повышается на 3-4 дня. Иногда во рту можно видеть мелкие белые точки; мелкопятнистая розовая сыпь появляется ниже линии волос и за ушами, затем, в течение 36 часов, она распространяется на всё тело. Сыпь может появиться и сразу, но исчезает она постепенно, за 3-4 дня. Корь заразна в течение 7-8 дней, начиная за 3-4 дня до появления сыпи. Соответственно, если кто-либо из ваших детей заболел корью, другие, вероятно, также заразятся ею ещё до того, как вы узнаете, что заболел первый.
Никакого лечения не требуется за исключением покоя, большого количества жидкости для предотвращения возможной дегидратации из-за жара, приема витаминов-А и С, и купания в ванной с хинной или крахмалом для облегчения зуда. Если ребенок страдает от светобоязни, надо зашторить окна. В противоположность распространенному мифу, опасности слепоты не
существует.
Применение коревой вакцины связано с опасностями энцефалопатии и с иными осложнениями, такими, как подострый склерозирующий панэнцефалит, вызывающий необратимое смертельное поражение мозга. Другие (иногда смертельные) осложнения, связанные с применением коревой вакцины, включают атаксию (неспособность координировать деятельность мышц), умственную отсталость, асептический менингит, конвульсии и гемипарез (паралич одной половины тела). Вторичные осложнения, связанные с вакциной, могут быть ещё более пугающими. Они включают энцефалит, ювенальный диабет, рассеянный склероз.
Согласно ВОЗ, шансы заболеть корью примерно в 15 раз выше для привитых от неё (!).
Краснуха-безопасная детская болезнь, не требующая лечения.
Начальными симптомами являются жар и насморк, сопровождающиеся ,болями в горле. Вам становится ясно, что речь идет о другой болезни, а не об обычной простуде, когда на лице появляется сыпь, распространяющаяся на руки и тело. Элементы сыпи не сливаются, как это бывает в случае кори; исчезает сыпь через 2-3 дня. Больному необходимо отдыхать и пить, никакого иного лечения не требуется.
Угроза краснухи заключается в возможности нанесения вреда плоду в том случае, если женщина заражается ею в первый триместр беременности. Страх перед этим используется для оправдания прививания всех детей, и мальчиков, и девочек, краснушной вакциной в составе тривакцины (MMR).
Заслуги этой вакцины сомнительны по тем же самым причинам, что были описаны выше относительно свинки. Нет необходимости защищать детей от безобидной болезни, а побочные эффекты вакцины абсолютно неприемлемы, если мы говорим о благе ребенка. Они включают в себя артриты, артралгии (боли в суставах), и полиневриты, проявляющиеся болями, онемением или ощущением покалывания в периферических нервах. Хотя эти симптомы обычно носят временный характер, они могут длиться месяцами, а появляются не раньше, чем через два месяца после прививки. Из-за этого родители могут не связать появившиеся симптомы со сделанной прививкой.
Самая большая опасность краснушной вакцины в том, что она может оставить будущих матерей без естественного иммунитета от болезни. Предупреждая краснуху в детстве, прививка может увеличить опасность заболевания ею в детородном возрасте, во время беременности–ведь вакцинальный иммунитет очень недолговременный.
Коклюш-заразное бактериальное заболевание, обычно передаваемое по воздуху от инфицированного. Инкубационный период составляет от 7 до 14 дней. Начальные симптомы болезни неотличимы от таковых при обычной простуде: насморк, чихание, апатичность или отсутствие аппетита, небольшое слезотечение, иногда умеренный жар. По мере прогрессирования болезни развивается сильный кашель по вечерам. Затем он появляется и днем. В течение 7-10 дней с момента появления первых симптомов, кашель становится пароксизмальным (приступами). У ребенка может быть до 12 кашлевых толчков после каждого вдоха, лицо его темнеет и приобретает синеватый или пурпурный оттенок. Каждый приступ коклюша завершается вдохом с характерным звуком. Рвота часто является дополнительным симптомом болезни. Если ваш ребенок заболевает коклюшем, то лишь в тяжелых случаях назначают антибиотики. Ребенок должен отдыхать в условиях комфорта и изоляции. Опасно это заболевание только для детей до 1 года. Более старшие дети зачастую выздоравливают даже безо всякого лечения.
Многие независимые врачи сообщают, что 30% всех случаев коклюша встречается среди привитого населения, из чего можно сделать вывод, что вакцина неэффективна. Как и в случае с иными инфекционными болезнями, смертность начала снижаться до того, как вакцина стала доступна. Вакцина впервые начала использоваться в 1936 г., а смертность постоянно снижалась с 1900 г. или ранее. Общие побочные эффекты коклюшной вакцины, признанные JAMA-жар, приступы крика, шоковое состояние и местные кожные проявления, такие как потение, покраснение кожи, боль. Менее известные, но более серьезные эффекты включают конвульсии и необратимое поражение мозга, становящееся причиной умственной отсталости. Эта вакцина связывается также с синдромом внезапной детской смерти-СВДС (SIDS). В 1978-79 гг., при расширении детской прививочной программы, было сообщено о восьми случаях СВДС, последовавших немедленно после рутинной прививки DPT.
Дифтерия
Хотя это была одна из наиболее опасных болезней во времена наших бабушек, сегодня дифтерия почти исчезла. Большинство докторов настаивают, что уменьшение произошло благодаря прививкам, но имеются достаточные свидетельства в пользу того, что частота заболеваемости дифтерией снижалось и до того, как стали доступными прививки.
Дифтерия-крайне заразное инфекционное заболевание, передаваемое кашлем или чиханием инфицированных, а также прикосновением к вещам, которых раньше касались заболевшие. Инкубационный период болезни составляет от 2 до 5 дней, и первыми симптомами бывают воспаление горла, головная боль, тошнота, кашель и температура . По мере развития болезни, появляются грязно-белые налёты в горле и на миндалинах. Они вызывают опухание горла и гортани, что делает глотание затруднённым и, в тяжёлых случаях, могут перекрываться дыхательные пути до такой степени, что наступает смерть от удушья. Болезнь требует внимания врача; лечение проводится антибиотиками–пенициллином или эритромицином. Сегодня у вашего ребенка не больше шансов заболеть дифтерией, чем быть укушенным коброй. Однако миллионы детей получают прививку против нее в возрасте 2-х, 4-х, 6-ти и 8-ми месяцев, а затем ревакцинацию, когда идут в школу. Это происходит, несмотря на то, что редко регистрируемые вспышки дифтерии происходят в среде привитых так же часто, как и среди не привитых. Надо знать и помнить, что привить и защитить–не одно и то же. Произошла подмена понятий: «вакцинирован» на «защищён».
Ветряная оспа-вирусное инфекционное заболевание, очень часто встречающееся у детей. Первыми симптомами болезни обычно являются легкая лихорадка, головная боль и отсутствие аппетита. Через день или два появляются маленькие красные пятнышки, которые спустя несколько часов увеличиваются и превращаются в волдыри. В конце концов, формируется струп, сходящий в течение недели-двух. Развитие болезни сопровождается сильным зудом, и надо стараться, чтобы ребёнок не расчесывал, зудящую, кожу. Для облегчения зуда можно использовать примочки с хинной или ванны с кукурузным крахмалом. Нет необходимости искать помощи врача при ветряной оспе. Надо лишь оставаться в постели, принимать витамины А и С и пить как можно больше для предотвращения обезвоживания из-за жара.
Туберкулез
На сегодняшний день, несмотря на «самую оригинальную систему прививок–всех подряд», Россия занимает одно из первых мест в мире по наибольшему проценту болеющих туберкулёзом детей: ежегодно около 2,5 тыс. детей (!) принимаются на учет противотуберкулёзными диспансерами, как больные активной формой туберкулёза (по официальным документам). Задумывались ли вы, почему? Несмотря на почти полный охват населения вакциной БЦЖ, в СНГ фактически эпидемия туберкулеза? Откуда столько тяжелых форм, не поддающихся терапии новейшими лекарствами? Почему туберкулез стремительно «молодеет»? Многие независимые врачи уже давно бьют тревогу–вакцина БЦЖ способствует распространению туберкулеза, вместо того, чтобы защищать от него. Во многих странах мира прививка от туберкулёза запрещена в связи с её опасностью и бесполезностью. Делать новорожденным БЦЖ бесполезно. Вакцина не защищает от заражения туберкулезом. Более того, в 1980 году ВОЗ проводила широкомасштабное исследование этой вакцины в Индии, где туберкулез очень распространен. Результаты превзошли все ожидания: заболеваемость среди привитых была выше, чем среди не привитых! Делать новорожденным БЦЖ преступно. У прививки есть противопоказания, например, врожденная ферментопатия и иммунодефицитные состояния. Для диагностики этих противопоказаний нужен не один месяц, а прививку всем делают на 3–5 день после рождения, естественно, даже без попыток диагностики. Кожный туберкулиновый тест (проба Манту ) Пуговку–пробу Манту–делали всем нам и продолжают делать нашим детям, начиная с года. В состав туберкулина, который нам вводят, входит Твин-80 в качестве стабилизатора и фенол в качестве консерванта. Фенол является ядом для всех клеток организма. В больших дозах он может вызвать конвульсии, сердечную и почечную недостаточность. Естественно, все официальные источники говорят, что доза фенола, содержащаяся в Манту, безвредна. Но мы не нашли ссылок на исследования, на основании которых делается такой вывод. Нет исследований и о том, может ли фенол накапливаться в организме (Манту делают ежегодно). Зато известна способность фенола подавлять иммунную реакцию, то есть снижать защиту организма в борьбе с инфекциями. Твин-80 (полисорбат-80) повышает активность эстрогена–женского полового гормона. Отдаленные последствия влияния этого химического соединения не изучены.
«Предшествующие исследования Гайдовой и соавт. показывают, что полисорбат-80 (также известный как «Твин-80»), вводившийся внутрибрюшинными инъекциями новорождённым самкам крыс на 4-7 день после рождения, вызывал эстрогенные эффекты, включая раннее открытие влагалища, удлинение эструса (течка-прим. наше) и постоянный эструс. Некоторые из этих эффектов наблюдались много недель спустя после того, как использование полисорбата-80 было прекращено» (Гайдова и соавт. «Отсроченные эффекты использования «Твин-80» в неонатальном периоде на репродуктивные органы самок крыс», Food Chem Toxicol 31(3):183-90 (1993) Institute of Preventive and Clinical Medicine, Limbova, Bratislava)».
Проба Манту-несовершенна, и возможны как ложно положительные, так и ложно отрицательные результаты. эндокринной систем, а также оказывает влияние на костный мозг и кожу. Туберкулез–безусловно социальная болезнь, болезнь трущоб. Он напрямую связан с уровнем благосостояния общества (впрочем, как и многие инфекции). Во-первых, теснота, духота, сырость и скученность, характерная для жизни малоимущих классов, увеличивают вероятность заражения. Во-вторых, стрессы, некачественное питание, курение, алкоголизм и иные следствия социальной необустроенности снижают сопротивляемость организма. Так может быть нужно начать бороться с инфекцией с другого конца?
Полиомиелит
Думаем, ужасов про параличи, которые вызывает это заболевание, вам расскажут в избытке в вашей поликлинике. Полиомиелит практически не существует сегодня, но страх остался, а с ним и вера в то, что полиомиелит был побежден прививками. В этом нет ничего удивительного, если принять во внимание мощную компанию по продвижению вакцины; фактом же является то, что ни одно научное исследование не доказало, что именно прививка заставила полиомиелит исчезнуть. Как ранее уже отмечалось, он исчез и в тех частях мира, где вакцина не так широко использовалась. После введения в массовый оборот этой вакцины, основу которой составляют живые ослабленные вирусы, появился ВАПП–вакциноассоциированный паралитический полиомиелит. Ослабленные вирусы вакцины в организме человека быстро мутировали и снова заражали человека. С теми же последствиями. Кроме того, человек, зараженный ВАППом, может заразить и тех, кто с ним контактирует. Территории большинства стран, в том числе СНГ, Европа и США, уже много лет свободны от дикого вируса полио, поэтому заболеть полиомиелитом возможно лишь привившись!
Существует также другая вакцина, в которой вирусы убиты все тем же формальдегидом, который присутствует в вакцине в количестве 0,1 мг. Кроме того, противопоказанием к применению этой вакцины является «истинная аллергия к стрептомицину»–из чего можно сделать вывод, что этот препарат тоже там есть. Стрептомицин–антибиотик, который давно не используется при лечении детей, потому что он может вызвать глухоту.
Полиомиелитная вакцина также опасна наличием различных обезьяньих вирусов (т.к. в процессе ее изготовления используются внутренние органы мартышек), которые поселяются в организме человека после прививки.
SV-40, канцерогенный вирус обезьян, обнаруженный в полиовакцинах и введенный миллионам ничего не подозревающих людей во всем мире, оказался всего лишь одним из многочисленных обезьяньих вирусов, которыми заражены полиовакцины. Культура почек обезьян является резервуаром для бесчисленного количества обезьяньих вирусов.
Как же уберечься от заболевания полиомиелитом?
Наиболее эффективный путь защитить вашего ребёнка от полиомиелита-проследить, чтобы ему не сделали прививку от него! Кроме того, важно правильно питаться. Несбалансированная диета ведет к повышению восприимчивости к полиомиелиту . В 1948 году, в разгаре полиомиелита, доктор Бенджамин Сэндлер, эксперт по питанию в госпитале ветеранов Отин (Oteen Veterans’ Hospital), документально подтвердил связь между полиомиелитом и избыточным потреблением сахаров и крахмала. Он собрал материалы, показывающие, что в странах с высоким потреблением сахара на душу населения, таких как Соединенные Штаты, Великобритания, Австралия, Канада и Швеция, самая высокая заболеваемость полиомиелитом . И наоборот, о полиомиелите практически не знали в Китае .
Д-р Сэндлер заявил, что сахара и крахмал понижают уровень глюкозы в крови, что вызывает гипогликемию, а фосфорная кислота в безалкогольных напитках препятствует поступлению необходимых питательных веществ в нервную систему. Эти продукты обезвоживают клетки и вымывают кальций из организма. Серьезный дефицит кальция предшествует полиомиелиту. Повышается вероятность сбоев в работе ослабленных нервных стволов, и заболевший утрачивает способность использовать одну или более конечностей. Исследователям было известно, что полиомиелит большей частью наносит свои удары в течение жарких летних месяцев тогда, когда дети потребляют большое количество мороженого, прохладительных напитков и искусственных подсластителей.
Гепатит В
К группам риска по гепатиту В относятся маргиналы: наркоманы, гомосексуалисты, проститутки, а также врачи, работающие с препаратами крови, так как вирус передается чаще всего с кровью, реже–с другими жидкостями организма. Как мы видим, новорожденные и грудные дети никак не относятся к группам риска, более того, вакцинальный иммунитет не сохраняется более 7 лет. Так почему же их прививают?! Свидетельства из многих источников указывают на то, что вакцина против гепатита В небезопасна, неэффективна и связана со многими аутоиммунными синдромами. Заболевание гепатитом В встречается редко (0,00024%-почти нулевой показатель как для взрослых, так и для детей), в то время как от побочных реакций на вакцину страдают свыше 10,4% привитых. Во Франции перестали вакцинировать школьников из-за большого числа серьезных осложнений. Эта вакцина является продуктом генной инженерии и содержит соли алюминия и мертиолят в качестве консерванта. Только задумайтесь: правительства многих европейских государств запрещают ввоз генетически-измененных продуктов питания, но при этом позволяет колоть генетически-модифицированные прививки!
Система сообщений о побочных реакциях на вакцины (VAERS) демонстрирует, что вакцина против гепатита В приносит вред намного большему числу людей, чем сам гепатит В. Для детей и младенцев риск рака печени, вызванного гепатитом В, равен почти что нулю. Свидетельства, полученные от Американской ассоциации врачей и хирургов (AAPS) и просто врачей, от различных организаций, занимающихся исследованиями вакцин (таких как Национальный центр информации о вакцинах (NVIC), Центр контроля и предупреждения заболеваний (CDC), Всемирная организация здравоохранения, Иллинойский союз информированности в отношении прививок), от производителей вакцин против гепатита В («Мерк» и «Глаксо Смит Клайн»), а также свидетельства из рецензируемой научной литературы,-все указывает на то, что для таких групп населения, как младенцы и дети, риска получить гепатит, связанный с вирусом гепатита В (HBV), практически не существует.
Статистика показывает также, что гепатит В, возникший у не привитого человека, завершается спонтанным выздоровлением почти у 100% серопозитивных по молекулярным маркерам HBV (HBsAg, анти-HBsAg, HbeAg, анти-HbeAg или HBV-ДНК). Заболевания печени довольно редки (0,00024%, т.е. почти ноль, как для взрослых, так и для детей), но в то же время побочные реакции возникают у более чем 10% людей, привитых от гепатита В. В аннотации к вакцине компании «Мерк» сказано, что побочные реакции возникают в 10,4% случаев, а у 1% осложнения могут быть настолько серьезны, что потребуется обращение в приемные отделения больниц. Вот некоторые тяжелые осложнения: аутизм, синдром Стивенса-Джонсона, артрит
(как преходящий, так и постоянный), инфекционный полиневрит, миелит (включая поперечный миелит), судороги, фебрильные судороги, периферическая нейропатия (включая периферический паралич лицевого нерва), сахарный диабет, панкреатит, энцефалит, рассеянный склероз, тромбоцитопеническая анемия, системная красная волчанка, волчаночный синдром, васкулит, неврит зрительного нерва, радикулопатия. Более легкие побочные эффекты включают в себя следующие: рвота, боли в животе, головокружение, тошнота, зуд, отек Квинке, крапивница, увеличение лимфатических узлов, бессонница, боль при мочеиспускании, гипотония; повышается риск появления опоясывающего лишая, мигрень, сильная мышечная боль и слабость, гипестезия, облысение, петехии, повышение СОЭ, шум в ушах, конъюнктивит, нарушения зрения, обморок, тахикардия, кератит, раздражительность.
Столбняк
Столбняк вызывается токсином, который выделяют столбнячные палочки (клостридии). Выработка токсина начинается тогда, когда клостридии из окружающей среды попадают в рану, в которой нет доступа кислорода (анаэробные условия). Это не обычные ссадины или порезы, а глубокие раны, укусы животных и ожоги. Сегодня столбняк встречается в основном у пожилых (старше 50 лет), у пострадавших от тяжелых ожогов, у раковых больных и у наркоманов. Столбняк у ребенка или взрослого здорового человека–это нонсенс. Столбняк новорожденных может возникнуть только тогда, когда нет даже минимальной стерильности при перерезании пуповины и при обработке пупочной культи после родов. Какие раны опасны в отношении развития столбняка? Раны, из которых обильно течет кровь, не являются опасными в отношении столбняка. Поэтому крови надо позволить некоторое время вытекать свободно, если только речь не идет о повреждении больших сосудов, когда кровотечение необходимо немедленно остановить. Затем рану следует промыть хозяйственным мылом и перекисью водорода. Серьезные раны требуют своевременного обращения за медицинской помощью. В медпункте должна быть произведена хирургическая обработка раны–хирург должен открыть рану, очистить и ушить ее.
Ожоги: не любой ожог опасен, а только тот, при котором в рану попадают зола, земля и грязь, и такую рану, не очищая и не промывая, плотно закрывают.
Лечится ли столбняк?
Для лечения столбняка используют препараты против клостридий (метронидазол или пенициллин G).При развившихся симптомах столбняка (сначала возникают скованность в мышцах и затруднения при глотании, потом появляются судороги и дыхательные нарушения из-за паралича дыхательной мускулатуры) больных подключают к аппарату искусственной вентиляции легких. Смертность в современных больницах равна примерно 20% ( сайт американской ассоциации педиатров приводит 30-40%).
Прививка от столбняка делается анатоксином, то есть инактивированным токсином столбняка, на первом году жизни ребенка, троекратно. В состав входит формалин, ртуть (мертиолят) и алюминий. Учитывая такой состав, неудивительно, что прививка столбнячного анатоксина приводит к подавлению иммунитета, и как результат–к частым и длительным болезням. В одном исследовании описывается, как у 11 здоровых добровольцев, получивших ревакцинацию против столбняка, резко снизилось соотношение важных иммунных клеток, называемых Т-хелперами, к другим иммунным клеткам, Т-супрессорам, причем у четырех испытуемых–до уровня, характерного для больных СПИДом. Это снижение указывает на серьезную поломку и неспособность иммунной системы работать нормально после прививки от столбняка. Самым опасным осложнением противостолбнячной прививки является анафилактический шок, и описано немало случаев, когда он становился причиной смерти привитых. Из других осложнений со стороны нервной системы–нейропатии, невриты, энцефалиты, слуховой и оптический невриты, а также синдром Гийена-Барре.
Менингит
Бактерии менингококки живут в носоглотке человека и распространяются при кашле, чихании и разбрызгивании слюны. В человеческом обществе они встречаются в эндемических масштабах, присутствуя в организме каждого шестого из нас, и не вызывая никаких симптомов заболевания, кроме тех случаев, когда у носителя повреждена иммунная система. У большинства людей такое повреждение становится результатом прививок. Антибиотики, анальгетики, противовоспалительные препараты, стероиды и пр., также играют важную роль в повреждении иммунной системы и повышении риска заболевания менингитом и многими другими болезнями. Существуют группы менингококков от A до Z. Бактерия чрезвычайно слаба. Она живет вне человеческого тела очень непродолжительное время, поэтому не могут выживать в воздухе и передаваться через бытовые предметы-одежду, игрушки, мебель. Риск заражения менингококковой болезнью, самой частой причиной менингита и септицемии, очень мал, даже если вы были в контакте с больным. Бактерии, вызывающие менингит и септицемию, очень распространены. Большинство из нас в тот или иной момент жизни являемся их носителями, и мы не заболеваем. Только у очень малой части населения при контакте с этими бактериями развивается менингит. Каков же решающий фактор, что именно побуждает менингококка, обитающего в вашем носу или носу вашего ребенка, нападать? Состояние иммунной системы.
Мы уверены, что прививки, которые сейчас получают наши дети в большом количестве, не только не помогают укреплению их иммунной системы, но напротив, они ослабляют ее, не говоря уже об осложнениях.
Как нам уменьшить вероятность того, что менингококки, ‘носимые’ нашим ребенком, проникнут в его кровь или мозг? Обеспечив ему здоровую диету, как можно больше свежего воздуха и родительской любви. Когда ваш ребенок подхватывает простуду и насморк, не суйте ему ненужных антибиотиков, не подавляйте симптомов парацетамолом и антигистаминами… Вместо этого давайте ему обильное питье, избегайте молочных продуктов, давайте витамины А и С в повышенных дозировках и помните об отдыхе. Тогда ребенок переживёт этот период, став после болезни не слабее и беспомощнее, а напротив, сильнее и выносливее.
Шесть кандидатов медицинских наук Казахстана и сто академиков Российской академии наук предлагают отказаться от прививок.
Доктор медицинских наук, профессор Р.С. Аманджолова, главный акушер-гинеколог Казахстана, поставила опыт: пять поколений кроликов прививали согласно национальному календарю прививок. Сначала увеличилось число недоношенных и мертворожденных детёнышей. У родившихся крольчат наблюдалось агрессивное отношение друг к другу, а в будущем–раннее половое созревание. Одна треть крольчих, получив прививки, не беременела, а те, что приносили приплод, выталкивали крольчат из сетки и давили их. У кормящих крольчих не было молока. Одна самка погибла при родах–её просто разорвал очень крупный уродец с внешним видом ребёнка-дауна (он имел огромное туловище с непропорционально коротенькими лапками). Пятое поколение стало приносить мертворожденных крольчат…
А если провести аналогии между кроликами и людьми, то нельзя не заметить сексуального омоложения подростков. При вакцинации раньше созревают половые железы, раньше начинают выделяться гормоны. Женщины страдают бесплодием, у них случаются выкидыши, преждевременные роды, роженицы умирают от кровотечений. У молодых людей появились простатиты, у женщин–кисты, рак молочной железы. Благодаря привитым с детства матерям сегодня рождаются 10 процентов детей с пороками сердца и огромное количество детей просто не рождаются на свет, так как из-за врожденных уродств беременности прерываются.
В завершении хотелось бы привести слова известного врача Альфреда Рассела Уоллеса :
"Прививки-огромный обман… Они не спасли ни единой жизни, но стали причиной стольких болезней и смертей, такого количества абсолютно ненужных, а потому и незаслуженных страданий, что грядущим поколением будут считаться одной из величайших ошибок эпохи невежества и предрассудков, а их навязывание под страхом наказания-грязнейшим пятном на в целом благодетельном развитии законодательства в нашем столетии…”.
- Если Вы сегодня больны, перепробовали все методы лечения и потеряли надежду на выздоровление - эта информация для Вас!
- Если Вы сегодня молоды, полны энергии, оптимизма и в будущем собираетесь родить и вырастить здоровых детей - эта информация для Вас!
- Если Вы сегодня считаете себя здоровым человеком и не обращаете внимания на свое здоровье - эта информация тем более для Вас!
Если ваш малыш потеет, беспокоен, плохо спит.
И затылочек лысеет - начинается рахит.
Рахит - заболевание, обусловленное дефицитом витамина Д. Витамин Д вырабатывается кожей под действием ультрафиолетовых лучей, а также содержится в некоторых продуктах: рыбий жир, желток, молочные продукты. Витамин Д активно способствует усвоению кальция из кишечника и правильному его распределению в организме, что очень важно для развития костной ткани, работы центральной нервной системы, других органов.
Дефицит витамина Д в организме может возникать в холодное время года, когда недостаточно солнечного ультрафиолетового облучения, а также при неусвоении витамина Д из кишечника (это нередко бывает при дисбактериозе и различных ферментопатиях).
Часто рахит возникает у детей младшего возраста, т.е. в первые три года жизни. Бывает рахит и у более старших детей и даже у взрослых. В течении рахита различают несколько стадий. На начальной стадии дефицита витамина Д у детей до года отмечаются снижение аппетита, повышенная потливость (особенно ладошек, стоп и волосистой части головы), беспокойство, повышенная возбудимость, ухудшение сна, облысение затылка. Эти признаки могут заметить родители, а врач при осмотре ребенка также обратит внимание на податливость краев большого родничка, снижение мышечного тонуса.
Если во время появления начальных признаков рахита не предпринять меры по профилактике и лечению, через несколько недель развивается следующая стадия - период разгара. На этой стадии заболевания начинаются костные деформации: изменение формы черепа (уплощение затылка, удлинение черепа в верхнем направлении, появление лобных бугров); деформация грудной клетки (вдавление - “грудь сапожника” или выбухание - “куриная грудь”); искривление костей ног, особенно, если малыш уже ходит - появляются Х - или О - образные искривления; также происходит сужение таза, появление костных наростов в виде “браслеток”, “нитей жемчуга”, “рахитических четок”, которые хорошо видно на рентгенограммах.
Кроме костных деформаций замедляется рост зубов, происходят серьезные нарушения работы самых разных органов: нарушается работа сердца и легких, возникает дисфункция желудочно-кишечного тракта (часто - запоры), вегето-сосудистые изменения (очень сильная потливость, мраморность кожи). Дети с рахитом в стадии разгара начинают отставать в развитии.
В анализах мочи при рахите будет повышенное содержание фосфора, в анализах крови - сниженное количество фосфора, кальций - в норме или повышен. Диагноз, в основном, ставится по совокупности клинических проявлений.
В какой-то момент признаки разгара рахита проходят, ребенок начинает чувствовать себя лучше, но последствия перенесенного рахита могут остаться на всю жизнь в виде деформированных костей: кривые ноги, уродливая форма черепа, узкий неправильной формы таз, что для девочек - будующих мам чревато осложнениями во время беременности и родов. Кроме того, дети, перенесшие рахит в стадии разгара, очень долго восстанавливаются и находятся в группе риска по развитию хронических заболеваний или становятся часто болеющими.
Именно поэтому не нужно доводить ситуацию до разгара рахита, а заниматься профилактикой до появления клинических проявлений в осенне - зимне - весенний период или при появлении начальных признаков рахита. Среди мероприятий, предотвращающих развитие рахита - налаживание правильного питания, коррекция дисбактериоза кишечника, введение лекарственных форм витамина Д.
Правильное питание подразумевает кормление грудным молоком, насколько это максимально возможно, своевременное введение прикорма (не раньше 4 - 5 месяцев), использование для докорма только адаптированных смесей, введение в рацион желтка, сливочного масла, печени, мяса. Коррекция нарушений кишечной микрофлоры также очень важна, поскольку усвоение витаминов и микроэлементов из кишечника во многом осуществляется этой микрофлоорой.
Из медикаментозных средств профилактики и лечения рахита можно выделить препараты витамина Д2 (эргокальциферол) и витамина Д3 (холекальциферол). Существуют масляные и водные растворы. Можно отметить основные моменты использования препаратов витамина Д:
препараты витамина Д3 физиологичнее и эффективнее препаратов витамина Д2;
водные растворы менее токсичны, чем масляные, поэтому если нужно давать большую дозу витамина Д, им желательно отдать предпочтение;
возможно длительное непрерывное использование профилактических доз во время всего холодного периода (с поздней осени до весны); при использовании доз выше профилактических, желательно делать короткие перерывы на 5 - 7 дней после каждых 3 - 4 недель применения этих препаратов;
использование адаптированных смесей для питания ребенка не исключает применения лекарственных форм витамина Д для профилактики и лечения;
прием поливитаминных препаратов (Мультитабс, Поливит - беби и др.) не исключает прием препаратов витамина Д для лечения и профилактики.
Один из современных подходов к лечению и профилактике рахита - назначение курсовой дозы (200 тыс.ЕД) разово с повторением через полгода. Таким образом создается депо витамина Д в печени, и организм по мере своих надобностей использует его, в результате поддерживается нормальный баланс витамина Д. В России зарегистрирован препарат для такой схемы - французский препарат “Витамин Д3 - Б.О.Н.).
Можно без консультации с врачом начать давать ребенку профилактически препарат витамина Д, когда осенью устанавливается пасмурная погода. Профилактику рахита нужно проводить всем детям до 3 лет, особенно недоношенным, ослабленным, детям первых месяцев жизни, рожденных в осенне-зимне-весенний период. Но если появляются признаки начинающегося рахита, нужно обязательно обратиться к врачу для корректировки лечения.
В летнее время, при условии, что на улице тепло и солнечно, использование препаратов витамина Д не рекомендуется. Под действием ультрафиолетовых лучей в коже вырабатывается собственный витамин Д. При этом необязательно, чтобы ребенок находился под прямыми солнечными лучами, достаточно, чтобы он был максимально открыт (рубашка с коротким рукавом, панама, короткие штанишки; в теплую погоду можно быть совсем голышом, но с головным убором).
Юрий Копанев
Андрей Соколов
Эта история могла случится с любой из нас - мам, которые хотят только всего самого лучшего для своих деток. Нас с рождения заботит здоровье нашей крохи и кажется, что мы можем положиться на рекомендации профессионалов в белых халатах - врачей, но так ли все обстоит на самом деле??? С годами я все больше прихожу к выводу, что прежде всего надо иметь свою голову на плечах, не принимать абсолютно все рекомендации на веру и более чем внимательно подходить к тому, что нам говорят врачи. Моя позиция - проверять, изучать, искать альтернативные безопасные решения. Хочу поделиться с Вами историей журналиста Дарьи Марченко - о том с чем столкнулась ее семья после прививки от гепатита В и как она пыталась разобраться с информацией по вакцинизации, отделяя зерна от плевел....
Прости меня доченька. Дарья Марченко
В данном разделе расшифрованы показатели спермограммы в норме и при патологии.
Спермограмма - это анализ, который определяет способность мужчины к оплодотворению, а также является методом диагностики некоторых урологических заболеваний.
Показатели спермограммы в норме.
На сегодняшний день в нашей стране применяются нормы ВОЗ (Всемирной Организации здравоохранения) и нормы, утверждённые Министерством здравоохранения. Нормальные показатели отличаются в них в 2 - 3 раза. Мною представлены оба варианта. Для практических целей (особенно диагностики и консервативного лечения мужского бесплодия) вариант, предложенный ВОЗ, я считаю худшим. При соблюдение минимальных норм ВОЗ (нижняя граница спермиев в 1 мл эякулята не менее 20 млн, но при условии наличия активно подвижных сперматозоидов не менее 70% и не более 30% патологически изменённых форм) вероятность наступления беременности очень низкая. Если показатели спермограммы соответствуют нормам, принятым в нашей стране, мужчину однозначно можно считать плодовитым.
Ни один из показателей спермограммы не указывает минимальных значений, при которых может наступить беременность.
Спермограмма - это очень субъективный анализ, результаты которого во многом зависят от квалификации врачей-лаборантов. Анализ эякулята необходимо сдавать несколько раз (3 анализа), т.к. тяжёлая работа, перелёты, алкоголь, стрессы могут существенно влиять на результаты.
Спермограмма, выполненная прибором (спермоанализатором), в обязательном порядке должна дублироваться исследованием врача-спермиолога, так как аппараты могут путать некоторые показатели, особенно морфологические.
Эякулят (сперма) содержит: секрет яичек и придатков яичек (3-5%), секрет семенных пузырьков (50 -60 %), секрет предстательной железы (30 - 40 %).
Характеристика движения сперматозоидов (ВОЗ, 1992 г.):
А - быстрое прогрессивное движение (активные подвижные сперматозоиды с прямолинейным движением).
B - медленное линейное и нелинейное прогрессивное движение (малоподвижные сперматозоиды с прямолинейным движением).
C - колебательное или движение на месте (малоподвижные сперматозоиды с колебательным или вращательным движением).
D - сперматозоиды неподвижны.
Показатели подвижности в норме:
Тип А более 25%, либо А+В более 50% через 60 мин. после эякуляции. (Тип А более 50%, тип В 10-20%, тип С - 10-20%, тип - Д - 10-20% через 60 мин после эякуляции).
Быстрое поступательное движение (А) - 25 %
Поступательное движение (А+В) - 50%
Характеристика движения (AUA,1997)
1. Отсутствие движения.
2. Вялое движение на месте.
3. Медленное извилистое движение.
4. Умеренное прогрессивное движение.
Нормы спермограммы.
Ниже представлена трактовка показателей спермограммы.
1. Объём - 2 - 6 мл. Объём спермы меньше 1.5 мл связан с недостаточной функцией семенных пузырьков (сужение и, или деформация) или гормональной недостаточностью. Избыточное количество (более 6 - 8 мл) сопровождается уменьшением концентрации спермиев.
2. Цвет - белый, бежевый сероватый или желтоватый. Красный или бурый свидетельствует о камнях простаты, травме или опухоли. Желтый цвет возможен при приёме некоторых медикаментов.
3. Запах - запах цветов каштана. Зависит от наличия спермина, который содержится в секрете предстательной железы. Отсутствие этого запаха указывает на отсутствие секрета предстательной железы в эякуляте (сперме).
4. Вязкость - 0,1 - 0,5 см. (Вязкость эякулята измеряется в сантиметрах нити, при которой она формируется в каплю и отделяется от пипетки или специальной иглы).
Если сперма не разжижается, то сперматозоиды не способны достичь нормальной подвижности, скорость сперматозоидов снижается. Вязкость возрастает при простатите и везикулите. Нарушение вязкости также может быть обусловлено алкоголизмом, ферментопатиями. При передвижении в вязкой среде сперматозоиды быстрее расходуют биологически доступную энергию (АТФ). Сперматозоиды дольше находятся в кислой среде влагалища, которая ещё больше снижает их подвижность и соответственно способность к оплодотворению.
5. рН (соотношение положительных и отрицательных ионов) - 7,2 - 7,8. Понижение или существенное повышение рН свидетельствует о воспалительном процессе в предстательной железе или семенных пузырьках.
6. Время разжижения (время разжижения спермы до нормы) до 60 мин. Увеличение срока разжижения свидетельствует о длительном воспалительном процессе в предстательной железе или семенных пузырьках; возможно о патологии ферментативной системы простаты или семенных пузырьков.
7. Флора. В нормальной сперме должны полностью отсутствовать какие бы то ни было микроорганизмы.
Наличие микробов в сперме свидетельствует о наличии воспалительного процесса в мужских половых органах.
8. Кристаллы Бехтера - единичные в препарате. Их количество возрастает при азооспермии.
9. Эпителиальные клетки уретры - единичные в препарате.
При уретритах обнаруживается эпителий ладьевидной ямки уретры.
10. Эпителиальные клетки простаты - единичные в препарате
Могут появляться при хроническом простатите.
11. Эритроциты - в норме отсутствуют. Наличие эритроцитов свидетельствует о травме, камнях предстательной железы, редко при опухолях или воспалительных заболеваниях простаты (каликулит) или семенных пузырьков.
12. Эпителиальные клетки - в норме небольшое количество.
При уретритах может появляться в большом количестве многослойный эпителий из ладьевидной ямки уретры.
13. Лецитиновые зёрна (липоидные тельца) - много.
Липоидные тельца - продут секреции простаты. При хронических простатитах их количество уменьшается.
14. Лейкоциты (белые кровяные тельца) - единичные в препарате (1 - 10 млн/мл в эякуляте).
Количество лейкоцитов увеличивается до 100 в поле зрения и более при воспалительных заболеваниях придаточных половых желез.
15. Амилоидные тельца - в норме нет. Появляются при застойных явлениях в предстательной железе.
16. Клетки сперматогенеза - не более 10% от общего количества.
Это клетки эпителия семенных канальцев - сперматоциты, сперматиды, сперматогонии. При патологических состояниях эти клетки отсутствуют или их количество резко возрастает. Значительное количество клеток сперматогенеза (слущивание эпителия), встречается при секреторной форме бесплодия.
17. Слизь - отсутствует.
Слизь содержится в секрете предстательной железы, может свидетельствовать о воспалении предстательной железы. Наличие слизи затрудняет движение сперматозоидов.
18. Агглютинация - в номе отсутствует агглютинация сперматозоидов.
Агглютинация - это склеивание сперматозоидов между собой, которое препятствует их поступательному движению. В номе спермии имеют отрицательный электрический заряд, благодаря чему не происходит столкновения и слипания сперматозоидов. Сдвиг рН в кислую сторону снижает электрический заряд спермиев и вызывает их агглютинацию. Это явление часто происходит при воспалительных заболеваниях мочеполовой сферы с изменением рН, накоплением молочной кислоты.
Различают 4 степени агрегации. Слабая (+) - склеены единичные сперматозоиды. Средняя (++) - склеены 50 % сперматозоидов головками. Сильная (+++) - 50% спермиев склеены головками и хвостами. Массовая (++++) - склеены почти все сперматозоиды.
Истинная агглютинация встречается редко и свидетельствует о нарушениях в иммунной системе. Аутоиммунизация организма антигенами тестикулярного происхождения (в норме менее 10 %).
19. Агрегация - в норме нет.
Агрегация - образование «розеток» из спермиев, которые образуются при воспалительных и иммунных патологических процессах.
20. Показатель Фарриса - 200.
Это интегральный показатель характеризует количество подвижных спермиев.
21. Концентрация - 60 - 120 мнл\мл. Количество сперматозоидов в 1 мл.
Олигозооспермия - уменьшение количества сперматозоидов менее 60 млн (по нормам ВОЗ мене 20 млн\мл). Олигозооспермия 1 степени 60 -40 млн\мл, 2 степени 40 - 20 млн\мл, 3 степени - менее 20 млн\мл. Количество сперматозоидов уменьшается при эндокринных расстройствах, нарушении кровообращения органов мошонки, токсических или радиационных повреждениях яичка, воспалительных заболеваниях, нарушениях иммунитета.
Увеличение количества сперматозоидов более 120 млн\мл - полизооспермия характеризует сперму с низкой оплодотворяющей способностью, при грубых наследственных заболеваниях, эндокринопатиях.
22. Общее количество сперматозоидов - 150 млн и более,это количество сперматозоидов в одном мл умноженное на объём спермы.
23 - 25. Активноподвижные сперматозоиды - 75 - 80%.
Скорость сперматозоидов - 3 мл\мин. Вероятность оплодотворения снижается с уменьшением количества подвижных сперматозоидов.
Снижение подвижности называется астенозооспермия. Причины появления астенозооспермии до конца не известны. Астенозооспермия может быть следствием токсических, радиационных, иммунологических или воспалительных воздействий. Астенозооспермия часто наблюдается у людей, работающих при повышенной температуре (повар, банщик) или у людей, которые любят посещать сауну и принимать горящие ванны.
Чем продолжительнее жизнь спермиев (в норме до 20 часов), тем выше их способность к оплодотворению. Для установления продолжительности движения сперматозоидов и определения индекса их выживаемости подсчитывают количество подвижных сперматозоидов через 3, 6 и 24 часа. В норме через 3 часа число двигающихся спермиев уменьшается на 7%, через 6 часов на 15%, через 24 часа только 10% спермиев продолжают двигаться у каждого второго мужчины. Чем глубже поражение сперматогенеза, тем меньше длительность движения сперматозоидов.
26. Морфологически нормальные - 80% и более.
Морфология - содержание в эякуляте сперматозоидов, имеющих нормальное строение и способных к оплодотворению.
Оценка морфологии один из наиболее субъективных и неоднозначных показателей в спермограмме. Сперма, в которой увеличено количество патологических сперматозоидов увеличено называется тератозооспермия. Тератозооспермия возникает при токсических и стрессовых воздействиях, после перенесённых в раннем детстве инфекций( инфекционный паротит).
28. Живые - процент подвижных сперматозоидов.
Варианты эякулята.
Ниже представлены термины, которые обозначают патологический процесс в сперме и могут присутствовать во врачебных заключениях.
Нормоспермия - все показатели спермы в норме, зачатие произойдёт в обычные сроки, если это не происходит, то причина в женщине.
Нормозооспермия - все показатели спермы в норме, но при этом есть небольшие отклонения, не влияющие на плодовитость (повышенное содержание округлых клеток, изменения рН или вязкости, неразжижения эякулята). Совершенно здоровая женщина должна забеременеть от такого мужчины.
Олигоспермия - недостаточный объём спермы - менее 2 мл.
Олигозооспермия - недостаточное количество сперматозоидов - менее 20 млн\мл или 40 млн во всём эякуляте.
Астенозооспермия - менее 50% сперматозоидов имеют прогрессивное движение вперёд (категории А и В или менее 25 % сперматозоидов категории А, определяемой через 60 мин после эякуляции).
Некроспермия - все сперматозоиды мёртвые.
Тератозооспермия - менее 50 % сперматозоидов с нормальной морфологией
Олигоастенотератозооспермия - сочетание 3 вариантов отклонений.
Полизооспермия - количество сперматозоидов более 200 мнл\мл.
Азооспермия - отсутствие в эякуляте сперматозоидов, но возможно наличие клеток сперматогенеза.
Аспермия - отсутствие сперматозоидов и клеток сперматогенеза.
Как подготовится к сдаче спермы?
В течение 5 - 7 дней половое воздержание. В эти дни запрещено употребление алкогольных напитков, тяжёлый физический труд, перегревание (посещение саун, приём горячих ванн). При сдаче повторных спермограмм рекомендовано строго соблюдать срок воздержания.
Как сдаётся спермограмма?
В комфортных условиях в специальном помещении, которое закрывает пациент и открывает, когда анализ сдан. Получают сперму путём мастурбации, прерванного полового акта, вибромассажа полового члена. В помещении есть эротические материалы.
В случае крайней необходимости сперму можно сдать в домашних условиях в специальную стерильную посуду и в течение 30 мин доставить в лабораторию. При этом недопустимо охлаждение материала.
Никого ни за что не агитирую. Но, считаю, что нужно это знать, чтобы принять свое родительское решение, а также, в случае чего, хотя бы уметь распознать побочные эффекты (не дай Бог!)
Мы для себя решили, до 1 года прививок Алиске делать не будем, хотя у нас вакцинация входит в платную страховку, то есть все оплачено, приедут и сделают на дому импортной вакциной. А после года, может быть, и сделаем, потому что мы собираемся брать ее с собой в поездки заграницу, а там мало ли что. Но будем делать не все, будем думать.
Многие пишут, что вот мол наши вакцины плохие, а импортные типа безопасные. И основывают это суждение на "отзывах", типа, а вот Маша и Петя делали импортную прививку, и все было ок, а Вася делал нашу и была температура. А кто-нибудь статистику видел? Я лично нет, если кто-то знает - дайте ссылку. Если бы импортные вакцины были безопасные, не было бы столько случав обращений в США и других странах. К тому же, США, например, прекратили использовать цельноклеточную коклюшную вакцину внутри страны, но продают ее для использования в остальном мире.
А вообще, мало нормальной информации про прививки, мало статистики... Противники прививок тоже часто перебарщивают, иногда бред пишут. Никто ничего не знает, кому верить - непонятно, и перепроверить нельзя :(( А педиатр мой так мне объяснил, зачем моему ребенку делать прививку от гепатита: "Ну вот пойдете зубы лечить..." Какое блин младенцу лечение зубов? А второй аргумент был - сейчас не сделаете, а потом придется за деньги делать. Но при чем тут деньги, когда речь идет о здоровье моего младенца!!!
Далее текст не мой. Я его скопировала, так как написано, по-моему, грамотно.
По мнению многих педиатров прививки следует начинать делать детям только после 1 года, когда иммунная система ребёнка полностью сформируется. А в первые месяцы жизни их делать вообще бессмысленно, так как иммунитет ребёнка – это целиком и полностью иммунитет матери.
О целебных свойствах грязи озера Тамбукан на Кавказе издревле ходят легенды... Современная наука доказала, что эта грязь действительно целебная. Спа-процедуры на Кавказских Минеральных Водах были всегда, только раньше назывались по-другому.
Есть несколько способов подлечиться и омолодиться:
Способ 1-ый. Приобрести путевку и поехать на КМВ(Кавказские Минеральные Воды) в санаторий. Стоимость от 1500 до 5000 рэ в сутки с человека. На месте принимать термальные ванны, пить нарзан и проходить грязевые процедуры. Но есть способ лучше!
Способ 2-ой. Забронировать у меня номер в гостевом доме в Пятигорске (стоимость от 500 рэ в сутки с человека) http://www.babyblog.ru/community/post/travelhome/85733 и поехать на озеро Тамбукан самостоятельно(20 км от Гостевого дома). А также попить минералочки прямо из источников, съездить на экскурсию на Эльбрус и в другие невероятно красивые места Кавказа. Но есть способ лучше!
Способ 3-ий и самый простой. Устроить спа-салон дома! Косметику на основе тамбуканской грязи можно приобрести у меня.
Косметические препараты на основе тамбyканской грязи можно приобрести здесь http://www.babyblog.ru/community/post/sale/2397551
Лечебные медовые бальзамы на Кавказских травах http://www.babyblog.ru/community/post/sale/2397475
Покупаю в г. Пятигорск и привезy в Москвy или отправляю почтой в регионы.
Оплата любым yдобным способом.
"Tambuel Medicia" Тамбуканская грязь (Тампоны, аппликаторы )

Детские аллергии. Причины возникновения и принципы лечения
Пищевая аллергия является одним из сложнейших разделов клинической аллергологии. Это объясняется высокой распространенностью пищевой аллергии у детей, особенно раннего возраста, широким спектром причиннозначимых аллергенов, трудностями в их выявлении, многообразием клинических проявлений и недостаточной эффективностью существующих методов терапии.
Лучшее лечение и профилактика для мусульман Ветряная оспа.
Ветряная оспа — вирусное инфекционное заболевание, очень часто встречающееся у детей. Первыми симптомами болезни обычно являются легкая лихорадка, головная боль и отсутствие аппетита. Через день или два появляются маленькие красные пятнышки, которые спустя несколько часов увеличиваются и превращаются в волдыри. В конце концов, формируется струп, сходящий в течение недели-двух. Развитие болезни сопровождается сильным зудом, и надо стараться, чтобы ребёнок не расчесывал зудящую кожу. Для облегчения зуда можно использовать примочки с хенной или ванны с кукурузным крахмалом. Нет необходимости искать помощи врача при ветряной оспе. Надо лишь оставаться в постели, принимать витамины А и С и пить как можно больше для предотвращения обезвоживания из-за жара.
Туберкулез.
На сегодняшний день, несмотря на «самую оригинальную систему прививок – всех подряд», Россия занимает одно из первых мест в мире по наибольшему проценту болеющих туберкулёзом детей: ежегодно около 2,5 тыс. детей (!) принимаются на учет противотуберкулёзными диспансерами, как больные активной формой туберкулёза (по официальным документам). Задумывались ли вы, почему? Несмотря на почти полный охват населения вакциной БЦЖ, в СНГ фактически эпидемия туберкулеза? Откуда столько тяжелых форм,не поддающихся терапии новейшими лекарствами? Почему туберкулез стремительно «молодеет»? Многие независимые врачи уже давно бьют тревогу – вакцина БЦЖ способствует распространению туберкулеза, вместо того, чтобы защищать от него. Во многих странах мира прививка от туберкулёза запрещена в связи с её опасностью и бесполезностью. Делать новорожденным БЦЖ бесполезно. Вакцина не защищает от заражения туберкулезом. Более того, в 1980 году ВОЗ проводила широкомасштабное исследование этой вакцины в Индии, где туберкулез очень распространен. Результаты превзошли все ожидания: заболеваемость среди привитых была выше, чем среди непривитых! Делать новорожденным БЦЖ преступно. У прививки есть противопоказания,например, врожденная ферментопатия и иммунодефицитные состояния. Для диагностики этих противопоказаний нужен не один месяц, а прививку всем делают на 3 – 5 день после рождения, естественно, даже без попыток диагностики.
Кожный туберкулиновый тест (проба Манту) Пуговку – пробу Манту – делали всем нам и продолжают делать нашим детям, начиная с года. В состав туберкулина, который нам вводят, входит Твин-80 в качестве стабилизатора и фенол в качестве консерванта. Фенол является ядом для всех клеток организма. В больших дозах он может вызвать конвульсии, сердечную и почечную недостаточность. Естественно, все официальные источники говорят, что доза фенола, содержащаяся в Манту, безвредна. Но мы не нашли ссылок на исследования, на основании которых делается такой вывод. Нет исследований и о том, может ли фенол накапливаться в организме (Манту делают ежегодно). Зато известна способность фенола подавлять иммунную реакцию, то есть снижать защиту организма в борьбе с инфекциями. Твин-80 (полисорбат-80) повышает активность эстрогена – женского полового гормона. Отдаленные последствия влияния этого химического соединения не изучены.
«Предшествующие исследования Гайдовой и соавт. показывают, что полисорбат-80 (также известный как «Твин-80»), вводившийся внутрибрюшинными инъекциями новорождённым самкам крыс на 4-7 день после рождения, вызывал эстрогенные эффекты, включая раннее открытие влагалища, удлинение эструса (течка-прим. наше) и постоянный эструс. Некоторые из этих эффектов наблюдались много недель спустя после того, как использование полисорбата-80 было прекращено» (Гайдова и соавт. «Отсроченные эффекты использования «Твин-80» в неонатальном периоде на репродуктивные органы самок крыс», Food Chem Toxicol 31(3):183-90 (1993) Institute of Preventive and Clinical Medicine, Limbova, Bratislava)».
Проба Манту – несовершенна, и возможны как ложноположительные, так и ложноотрицательные результаты. Т.е. у вашего ребенка может быть туберкулез и при негативной туберкулиновой пробе. Или у него туберкулеза может не быть, несмотря на положительный тест. Со многими врачами это может привести к тяжелым последствиям. Почти несомненно, что если это случится с вашим ребёнком, то последний будет подвергнут ненужному и опасному одно- или многократному рентгеновскому исследованию грудной клетки. Кроме того, доктор может назначить ему опасные лекарства — например, изониазид на долгие месяцы, «для предотвращения развития туберкулеза». И доктора неразборчиво и слишком часто назначают изониазид. Это позор, потому что это лекарство имеет длинный список побочных реакций со стороны нервной, желудочно-кишечной, кроветворной и эндокринной систем, а также оказывает
влияние на костный мозг и кожу.
Туберкулез – безусловно социальная болезнь, болезнь трущоб. Он напрямую связан с уровнем благосостояния общества (впрочем, как и многие инфекции). Во-первых, теснота, духота, сырость и скученность, характерная для жизни малоимущих классов, увеличивают вероятность заражения. Во-вторых, стрессы, некачественное питание, курение, алкоголизм и иные следствия социальной необустроенности снижают сопротивляемость организма. Так может быть нужно начать бороться с инфекцией с другого конца?
Полиомиелит.
Думаем, ужасов про параличи, которые вызывает это заболевание, вам расскажут в избытке в вашей поликлинике. Полиомиелит практически не существует сегодня, но страх остался, а с ним и вера в то, что полиомиелит был побежден прививками. В этом нет ничего удивительного, если принять во внимание мощную компанию по продвижению вакцины; фактом же является то, что ни одно научное исследование не доказало, что именно прививка заставила полиомиелит исчезнуть. Как ранее уже отмечалось, он исчез и в тех частях мира, где вакцина не так широко использовалась. После введения в массовый оборот этой вакцины, основу которой составляют живые ослабленные вирусы, появился ВАПП – вакциноассоциированный паралитический полиомиелит. Ослабленные вирусы вакцины в организме человека быстро мутировали и снова заражали человека. С теми же последствиями. Кроме того, человек, зараженный ВАППом, может заразить и тех, кто с ним контактирует. Территории большинства стран, в том числе СНГ, Европа и США, уже много лет свободны от дикого вируса полио, поэтому заболеть полиомиелитом возможно лишь привившись! Существует также другая вакцина, в которой вирусы убиты все тем же формальдегидом, который присутствует в вакцине в количестве 0,1 мг. Кроме того, противопоказанием к применению этой вакцины является «истинная аллергия к стрептомицину» – из чего можно сделать вывод, что этот препарат тоже там есть. Стрептомицин – антибиотик, который давно не используется при лечении детей, потому что он может вызвать глухоту. Полиомиелитная вакцина также опасна наличием различных обезьянних вирусов (т.к. в процессе ее изготовления используются внутренние органы мартышек), которые поселяются в организме человека после прививки. SV-40, канцерогенный вирус обезьян, обнаруженный в полиовакцинах и введенный миллионам ничего не подозревающих людей во всем мире, оказался всего лишь одним из многочисленных обезьяньих вирусов, которыми заражены полиовакцины. Культура почек обезьян является резервуаром для бесчисленного количества обезьяньих вирусов.
Как же уберечься от заболевания полиомиелитом? Наиболее эффективный путь защитить вашего ребёнка от полиомиелита — проследить, чтобы ему не сделали прививку от него! Кроме того, важно правильно питаться. Несбалансированная диета ведет к повышению восприимчивости к полиомиелиту . В 1948 году, в разгаре полиомиелита, доктор Бенджамин Сэндлер, эксперт по питанию в госпитале ветеранов Отин (Oteen Veterans’ Hospital), документально подтвердил связь между полиомиелитом и избыточным потреблением сахаров и крахмала. Он собрал материалы, показывающие, что в странах с высоким потреблением сахара на душу населения, таких как Соединенные Штаты, Великобритания, Австралия, Канада и Швеция, самая высокая заболеваемость полиомиелитом . И наоборот, о полиомиелите практически не знали в Китае . Д-р Сэндлер заявил, что сахара и крахмал понижают уровень глюкозы в крови, что вызывает гипогликемию, а фосфорная кислота в безалкогольных напитках препятствует поступлению необходимых питательных веществ в нервную систему. Эти продукты обезвоживают клетки и вымывают кальций из организма. Серьезный дефицит кальция предшествует полиомиелиту. Повышается вероятность сбоев в работе ослабленных нервных стволов, и заболевший утрачивает способность использовать одну или более конечностей. Исследователям было известно, что полиомиелит большей частью наносит свои удары в течение жарких летних месяцев тогда, когда дети потребляют большое количество мороженого, прохладительных напитков и искусственных подсластителей.
Гепатит В.
К группам риска по гепатиту В относятся маргиналы: наркоманы, гомосексуалисты, проститутки, а также врачи, работающие с препаратами крови, так как вирус передается чаще всего с кровью, реже – с другими жидкостями организма. Как мы видим, новорожденные и грудные дети никак не относятся к группам риска, более того, вакцинальный иммунитет не сохраняется более 7 лет. Так почему же их прививают?!
Свидетельства из многих источников указывают на то, что вакцина против гепатита В небезопасна, неэффективна и связана со многими аутоиммунными синдромами. Заболевание гепатитом В встречается редко (0,00024% — почти нулевой показатель как для взрослых, так и для детей), в то время как от побочных реакций на вакцину страдают свыше 10,4% привитых. Во Франции перестали вакцинировать школьников из-за большого числа серьезных осложнений. Эта вакцина является продуктом генной инженерии и содержит соли алюминия и мертиолят в качестве консерванта. Только задумайтесь: правительства многих европейских государств запрещают ввоз генетически-измененных продуктов питания, но при этом позволяет колоть генетически-модифицированные прививки! Система сообщений о побочных реакциях на вакцины (VAERS) демонстрирует, что вакцина против гепатита В приносит вред намного большему числу людей, чем сам гепатит В. Для детей и младенцев риск рака печени, вызванного гепатитом В, равен почти что нулю. Свидетельства, полученные от Американской ассоциации врачей и хирургов (AAPS) и просто врачей, от различных организаций, занимающихся исследованиями вакцин (таких как Национальный центр информации о вакцинах (NVIC), Центр контроля и предупреждения заболеваний (CDC), Всемирная организация здравоохранения, Иллинойский союз информированности в отношении прививок), от производителей вакцин против гепатита В («Mерк» и «Глаксо Смит Клайн»), а также свидетельства из рецензируемой научной литературы, — все указывает на то, что для таких групп населения, как младенцы и дети, риска получить гепатит, связанный с вирусом гепатита В (HBV), практически не существует. Статистика показывает также, что гепатит В, возникший у непривитого человека, завершается спонтанным выздоровлением почти у 100% серопозитивных по молекулярным маркерам HBV (HBsAg, анти-HBsAg, HbeAg, анти-HbeAg или HBV-ДНК). Заболевания печени довольно редки (0,00024%, т.е. почти ноль, как для взрослых, так и для детей), но в то же время побочные реакции возникают у более чем 10% людей, привитых от гепатита В. В аннотации к вакцине компании «Mерк» сказано, что побочные реакции возникают в 10,4% случаев, а у 1% осложнения могут быть настолько серьезны, что потребуется обращение в приемные отделения больниц. Вот некоторые тяжелые осложнения: аутизм, синдром Стивенса-Джонсона, артрит (как преходящий, так и постоянный), инфекционный полиневрит, миелит (включая поперечный миелит), судороги, фебрильные судороги, периферическая нейропатия (включая периферический паралич лицевого нерва), сахарный диабет, панкреатит, энцефалит, рассеянный склероз, тромбоцитопеническая анемия, системная красная волчанка, волчаночный синдром, васкулит, неврит зрительного нерва, радикулопатия. Более легкие побочные эффекты включают в себя следующие: рвота, боли в животе, головокружение, тошнота, зуд, отек Квинке, крапивница, увеличение лимфатических узлов, бессонница, боль при мочеиспускании, гипотония; повышается риск появления опоясывающего лишая, мигрень, сильная мышечная боль и слабость, гипостезия, облысение, петехии, повышение СОЭ, шум в ушах, конъюнктивит, нарушения зрения, обморок, тахикардия, кератит, раздражительность.
Столбняк.
Столбняк вызывается токсином, который выделяют столбнячные палочки (клостридии). Выработка токсина начинается тогда, когда клостридии из окружающей среды попадают в рану, в которой нет доступа кислорода (анаэробные условия). Это не обычные ссадины или порезы, а глубокие раны, укусы животных и ожоги. Сегодня столбняк встречается в основном у пожилых (старше 50 лет), у пострадавших от тяжелых ожогов, у раковых больных и у наркоманов. Столбняк у ребенка или взрослого здорового человека – это нонсенс. Столбняк новорожденных может возникнуть только тогда, когда нет даже минимальной стерильности при перерезании пуповины и при обработке пупочной культи после родов. Какие раны опасны в отношении развития столбняка? Раны, из которых обильно течет кровь, не являются опасными в отношении столбняка. Поэтому крови надо позволить некоторое время вытекать свободно, если только речь не идет о повреждении больших сосудов, когда кровотечение необходимо немедленно остановить. Затем рану следует промыть хозяйственным мылом и перекисью водорода. Серьезные раны требуют своевременного обращения за медицинской помощью. В медпункте должна быть произведена хирургическая обработка раны – хирург должен открыть рану, очистить и ушить ее. Ожоги: не любой ожог опасен, а только тот, при котором в рану попадают зола, земля и грязь, и такую рану, неочищая и не промывая, плотно закрывают.
Лечится ли столбняк? Для лечения столбняка используют препараты против клостридий (метронидазол или пенициллин G). При развившихся симптомах столбняка (сначала возникают скованность в мышцах и затруднения при глотании, потом появляются судороги и дыхательные нарушения из-за паралича дыхательной мускулатуры) больных подключают к аппарату искусственной вентиляции легких. Смертность в современных больницах равна примерно 20% ( сайт американской ассоциации педиатров приводит 30-40%).
Прививка от столбняка делается анатоксином, то есть инактивированным токсином столбняка,на первом году жизни ребенка, троекратно. В состав входит формалин, ртуть (мертиолят) и алюминий. Учитывая такой состав, неудивительно, что прививка столбнячного анатоксина приводит к подавлению иммунитета, и как результат – к частым и длительным болезням. В одном исследовании описывается, как у 11 здоровых добровольцев, получивших ревакцинацию против столбняка, резко снизилось соотношение важных иммунных клеток, называемых Т-хелперами, к другим иммунным клеткам, Т-супрессорам, причем у четырех испытуемых – до уровня, характерного для больных СПИДом. Это снижение указывает на серьезную поломку и неспособность иммунной системы работать нормально после прививки от столбняка. Самым опасным осложнением противостолбнячной прививки является анафилактический шок, и описано немало случаев, когда он становился причиной смерти привитых. Из других осложнений со стороны нервной системы – нейропатии, невриты, энцефалиты, слуховой и оптический невриты, а также синдром Гийена-Барре.
Менингит.
Бактерии менингококки живут в носоглотке человека и распространяются при кашле, чихании и разбрызгивании слюны. В человеческом обществе они встречаются в эндемических масштабах, присутствуя в организме каждого шестого из нас, и не вызывая никаких симптомов заболевания, кроме тех случаев, когда у носителя повреждена иммунная система. У большинства людей такое повреждение становится результатом прививок. Антибиотики, анальгетики, противовоспалительные препараты, стероиды и пр., также играют важную роль в повреждении иммунной системы и повышении риска заболевания менингитом и многими другими болезнями. Существуют группы менингококков от A до Z. Бактерия чрезвычайно слаба. Она живет вне человеческого тела очень непродолжительное время, поэтому не могут выживать в воздухе и передаваться через бытовые предметы — одежду, игрушки, мебель. Риск заражения менингококковой болезнью, самой частой причиной менингита и септицемии, очень мал, даже если вы были в контакте с больным. Бактерии, вызывающие менингит и септицемию, очень распространены. Большинство из нас в тот или иной момент жизни являемся их носителями, и мы не заболеваем. Только у очень малой части населения при контакте с этими бактериями развивается менингит. Каков же решающий фактор, что именно побуждает менингококка, обитающего в вашем носу или носу вашего ребенка, нападать? Состояние имунной системы.
Мы уверены, что прививки, которые сейчас получают наши дети в большом количестве, не только не помогают укреплению их иммунной системы, но напротив, они ослабляют ее, не говоря уже об осложнениях.
Как нам уменьшить вероятность того, что менингококки, ‘носимые’ нашим ребенком, проникнут в его кровь или мозг? Обеспечив ему здоровую диету, как можно больше свежего воздуха и родительской любви. Когда ваш ребенок подхватывает простуду и насморк, не суйте ему ненужных антибиотиков, не подавляйте симптомов парацетамолом и антигистаминами… Вместо этого давайте ему обильное питье, избегайте молочных продуктов, давайте витамины А и С в повышенных дозировках и помните об отдыхе. Тогда ребенок переживёт этот период, став после болезни не слабее и беспомощнее, а напротив, сильнее и выносливее.
Шесть кандидатов медицинских наук Казахстана и сто академиков Российской академии наук предлагают отказаться от прививок.
Доктор медицинских наук, профессор Р.С. Аманджолова, главный акушер-гинеколог Казахстана, поставила опыт: пять поколений кроликов прививали согласно национальному календарю прививок. Сначала увеличилось число недоношенных и мертворожденных детёнышей. У родившихся крольчат наблюдалось агрессивное отношение друг к другу, а в будущем – раннее половое созревание. Одна треть крольчих, получив прививки, не беременела, а те, что приносили приплод, выталкивали крольчат из сетки и давили их. У кормящих крольчих не было молока. Одна самка погибла при родах – её просто разорвал очень крупный уродец с внешним видом ребёнка-дауна (он имел огромное туловище с непропорционально коротенькими лапками). Пятое поколение стало приносить мертворожденных крольчат…
А если провести аналогии между кроликами и людьми, то нельзя не заметить сексуального омоложения подростков. При вакцинации раньше созревают половые железы, раньше начинают выделяться гормоны. Женщины страдают бесплодием, у них случаются выкидыши, преждевременные роды, роженицы умирают от кровотечений. У молодых людей появились простатиты, у женщин – кисты, рак молочной железы. Благодаря привитым с детства матерям сегодня рождаются 10 процентов детей с пороками сердца и огромное количество детей просто не рождаются на свет, так как из-за врожденных уродств беременности прерываются.
Паломники.
С грустью наблюдаем, признаться, как наших братьев и сестер перед паломничествами – Хаджем и Умрой – прививают от менингита, а потом они «вдруг» начинают болеть, проводя благославенные дни с сильной головной болью, насморком и др. симптомами ОРЗ. Все это в большинстве случаев, конечно же, последствия прививания – отравление вакцинными ядами, вследствие чего подрывается иммунитет. У нас есть подозрения, что это заговор, заговор против мусульман. Некоторые скажут: «Ну, что за глупости! Какой-такой заговор?»
Однако…
Шейх Мухаммад ибн Саалих аль-Усаймиин (да помилует его Аллах) в одной из своих фатав говорил:
«Я бы хотел воспользоваться такой возможностью, чтоб обратить ваше внимание на феномен, который был упомянут: многие акушеры и акушерки в больницах полюбили проводить роды хирургическим методом, который мы знаем как кесарево сечение. Я боюсь, что это может быть заговор против Мусульман, потому что чем больше происходит таких родов, тем более слабеет брюшная полость и беременность становится опасной для женщины, и она становится не способной забеременеть..»
Война против увеличения нашей Уммы ведется, и об этом сообщают мусульмане из разных уголков нашей планеты.
Министр здравоохранения Индонезии хочет прекратить вакцинацию от ряда заболеваний в стране из опасений, что производители вакцин испытывают свои препараты на индонезийских детях. Министр Сити Фадилла Супари (Siti Fadillah Supari), заявила, что ей необходимы «научные подтверждения пользы» прививок от пневмококковой инфекции, ветрянки, гриппа, краснухи и брюшного тифа. Если подтверждения ее не устроят, прививочные кампании будут остановлены. «Мы не хотим, чтобы наша страна была полигоном для испытаний лекарств», – сказала Супари.
Глава британской Исламской медицинской ассоциации Абдул Маджид Кэтме призвал мусульман не прививать своих детей от кори, свинки и краснухи, и самим отказаться от вакцинации против дифтерита, менингита и столбняка. Вакцины от этих и некоторых других болезней, с точки зрения Кэтме, не соответствуют законам ислама. В большинстве вакцин, созданных на Западе, по его словам, не имеющем представления о чистом и нечистом, содержатся биологические вещества животного происхождения. Ислам же допускает употребление только тех животных продуктов, которые получены от убитых по мусульманскому обряду животных, заявляет он. Кроме того, в вакцинах содержится желатин на основе свиного белка, а свинья, согласно Исламу – грязное животное.
«Вы видите, Аллах создал нас совершенными и с прекрасным иммунитетом. Если вы будете два года кормить детей грудью, как велит Коран, и будете есть еду, предписанную Кораном, и совершать омовение перед каждой молитвой, ваш иммунитет останется сильным», – сказал Кэтме.
Многие мусульмане по всему миру нередко отказываются от прививок европейскими вакцинами. Так, в Нигерии, Афганистане, Пакистане и некоторых областях Индии мусульмане отказались прививаться от полиомиелита после того, как их лидеры заявили, что западные врачи добавили в вакцины специальные компоненты, приводящие к бесплодию.
В Нигерии исламский духовный лидер Датти Ахмед запретил мусульманам прививаться, поскольку, по его данным, полиомиелитная вакцина опасна для здоровья. Он указал, что вакцина от полиомиелита может быть заражена вирусами, вызывающими рак, иммунодефицит или стерильность. Он также сказал, что эта вакцинация на деле есть не что иное, как подрывная акция США, цель которой – сократить население Нигерии через болезни и бесплодие. Датти Ахмед не только исламский духовный лидер и президент Верховного шариатского суда Нигерии. Он еще и врач. Поэтому его мнение – мнение профессионала.
Аллах Всевышний сказал в Коране: «.. кто убил душу не как возмездие за душу и не за порчу и нечесть на земле, тот как бы убил всех людей и навлечёт гнев Аллаха, и будет наказан Им. А тот, кто эту душу сохранит, тот как бы всех людей убережёт от смерти, потому что он таким образом сохранит души других невинных людей и заслужит великую награду от Аллаха. Мы послали им посланников с ясными знамениями, но многие из сынов Исраила продолжают творить зло и не повинуются Аллаху.»
(сура Маида, аят 32)
Лечение и профилактика по Сунне – лучшая альтернатива прививкам.
Некоторые мусульмане приводят хадис: «То– это чтение Корана (рук’ия), хиджама, сиям (пост), финики, черный тмин, молоко верблюдов, шафран, хильбе, тальбина, мисвак и многое другое из Сунны нашего любимого пророка (да благословит его Аллах и приветствует).
Важно правильно питаться, исключая из своего рациона заведомо опасные продукты питания и соблюдая Сунну (не смешивать несовместимую еду, не переедать и т. д.), вести активный образ жизни и заниматься спортом (бег, плавание, верховая езда), заботиться об экологии своего жилища и всячески избегать любых химикатов в быту, не предохраняться синтетическими контрацептивами, стараться не использовать препаратов во время беременности и родов, кормить грудью детей как предписано – 2 полных года.
В завершении хотелось бы привести слова известного врача Альфреда Рассела Уолеса : “Прививки — огромный обман… Они не спасли ни единой жизни, но стали причиной стольких болезней и смертей, такого количества абсолютно ненужных, а потому и незаслуженных страданий, что грядущим поколением будут считаться одной из величайших ошибок эпохи невежества и предрассудков, а их навязывание под страхом наказания — грязнейшим пятном на в целом
Хотя нет однозначных данных, свидетельствующих о том, что все медиаторы развития аллергических реакций передаются через плаценту, существует значительное количество исследований, доказывающих, что в группе матерей детей аллергиков достоверно чаще встречались злоупотребления во время беременности приемом аллергенных продуктов. Также значимо воздействие на организм беременной высоких доз ингаляторных аллергенов (например, работа на ткацких фабриках, производствах химических субстанций, в фармацевтической промышленности). Факторы, влияющие на снабжение тканей плода кислородом, тоже отражаются на сроках созревания и особенностях формирования иммунного ответа ребенка после рождения, что, конечно, имеет значение. Так у матерей детей с аллергической патологией по сравнению с группой контроля (здоровые дети) чаще встречались поздние токсикозы, угрозы прерывания беременности на втором-третьем триместре, а также заметно выше число женщин, перенесших ОРВИ во II половине беременности. Также в данной группе отмечена достаточно высокая частота преждевременных родов, а также гипоксии в родах. Велико влияние персистирующей герпес вирусной инфекции в организме женщины во время беременности.
Иммунная система новорожденного ребенка сразу после появления на свет испытывает колоссальную антигенную нагрузку и должна выработать целый ряд механизмов так называемой иммунологической толерантности к воздействиям внешней среды. Что же такое иммунологическая толерантность? Иммунологическая толерантность - это распознавание и специфическая терпимость к антигенам. Если бы каждый антиген (т.е. вещество с которым контактирует организм) распознавалось как «чужое» и на него бы вырабатывался иммунный ответ, организм бы прекратил свое существование вскоре после рождения. В процессе эволюции иммунная система многоклеточных организмов сумела приспособиться к разнообразию внешних воздействий и научилась контролировать изменения внутренней среды для адекватного противостояния безусловно патогенным воздействиям, несущим угрозу для целостности и жизнедеятельности организма. Любое нарушение процессов формирования иммунологической толерантности приводит либо к развитию аутоиммунных процессов (нарушение толерантности к собственным тканям), либо к развитию аллергических реакций (нарушение толерантности к воздействиям внешней среды).
Самым первым фактором, способствующим развитию иммунологической толерантности ребенка к пищевой и бактериальной группе аллергенов, является колонизация кишечной трубки нормальной микрофлорой. Первичная колонизация происходит при прохождении ребенка через родовые пути, следующий фактор - поступление в организм ребенка молозива и микрофлоры с кожи матери. Раннее прикладывание к груди и отсутствие очагов инфекции у мамы, конечно, являются важнейшими факторами правильной реализации этого процесса. Безусловно (и это доказано), что дети, появившиеся на свет путем кесарева сечения имеют статистически значимый риск раннего проявления аллергических реакций. Поддержание правильного состава микрофлоры кишечника является одним из важнейших компонентов в профилактике и лечении аллергических заболеваний у детей особенно младшего возраста. Лечение дисбактериоза кишечника и ротоглотки у ребенка-аллергика является не только достаточно важной, но и непростой задачей, так как у таких детей дисбактериоз является следствием зачастую именно системной иммунной недостаточности, а не изолированным синдромом. Поэтому коррекцией данного состояния должен заниматься не только гастроэнтеролог и ЛОР-врач, но и врач аллерголог-иммунолог.
Напряженная работа и созревание иммунной системы у маленького ребенка делает крайне нежелательным введение раннего прикорма (до 6 месяцев жизни, а по показаниям и позже) при условии достаточных темпов физического развития. Естественно и введение искусственного вскармливания тоже нарушает процесс иммунологического становления у детей. Не стоит забывать и про незрелость ферментативных систем желудочно-кишечного тракта малыша (ферментопатию), поэтому быстрое введение пищевых компонентов, многократная смена смесей при подборе искусственного питания, многообразие вводимых (и присутствие среди них большого количества аллергенных) на первом - втором году жизни продуктов также оказывают свое влияние на становление аллергического заболевания у пациента. Важную роль в раннем развитии аллергических реакций является ранее введение (ранее 8-9 месяца жизни) в рацион ребенка продуктов из коровьего молока. Установлено, что непереносимость белков коровьего молока (псевдоаллергические реакции на молоко и его компоненты) развивается у 70-95% детей с аллергией, а в 21-43% случаев у детей присутствуют аллергические антитела (иммуноглобулин Е к белку коровьего молока). Даже среди детей с отсутствием аллергопатологии непереносимость белков коровьего молока могут демонстрировать от 12 до 35% малышей. Как уже говорилось ранее, коровье молоко состоит из большого количества белков, в составе которых присутствуют не только высокоаллергенные субстанции, но и сложные по химической структуре белки с высокой молекулярной массой, расщепить которые незрелый пищеварительный тракт ребенка просто не в состоянии.
Ферментопатия (дисахаридазная или лактазная недостаточность, незрелость экзокринной функции поджелудочной железы) является одним из распространенных синдромов в гастроэнтерологии, при этом механизмы развития данного состояния тесно переплетаются с иммунологическими (факторы риска - гипоксия плода и родовая гипоксия, применение искусственных смесей, позднее прикладывание к груди и т.п.). Важным фактором является нормализация работы печени и контроль над функциональной активностью желчного пузыря (при наличии признаков его дисфункции) у данной группы детей, так как не стоит забывать, что помимо дезинтоксикационной функции, печень выполняет важную роль в функционировании иммунной системы, являясь ее периферическим органом. Недостаточность переваривания у детей может привести к так называемым псевдоаллергическим реакциям на пищу, отличным от аллергии по механизму развития реакции, но очень похожих по характеру проявления процесса. Для дифференциальной диагностики между аллергической и псевдоаллергической реакцией врач аллерголог должен правильно собрать анамнез, а в ряде случаев и провести ряд специфических тестов
Любая перегрузка организма малыша облигатными аллергенами чревата развитием аллергии, поэтому, как уже говорилось ранее, элиминационные мероприятия при даже незначительном проявлении аллергии в условиях мегаполиса должны производиться по принципу максимального удаления потенциально опасных с точки развития аллергической реакции веществ и воздействий из окружения ребенка.
Велика роль в развитии аллергической реакции бактериальных и бытовых аллергенов, причем данный вид аллергии имеет право на развитие в самом раннем возрасте. Так, исследованиями последних лет, доказана роль золотистого стафилококка (Staphylococcus aureus) в развитии атопических (аллергических) реакций. Домашняя пыль и аллергены животных также являются одними из значимых воздействий при поддержании аллергической реакции не только в дыхательных путях, но и на коже.
В условиях повсеместного распространения как безрецептурного отпуска из аптек лекарств, так и широкого (и зачастую неоправданного) применения антибиотиков и комбинаций лекарственных препаратов, а также так называемых «профилактических» назначений химических препаратов, все большее распространение получают лекарственные аллергические реакции, причем реализуемые даже у детей самого раннего возраста. Следует помнить, что наличие в семье у ребенка родственников с любыми проявлениями аллергии, а особенно имеющих в анамнезе проявления лекарственной аллергии, должно заставить врача крайне осмотрительно подходить к назначению препаратов. Крайне осторожно надлежит применять антибиотики пенициллинового ряда, препараты, содержащие растительные компоненты и обезболивающие. Следует также отметить, что частое применение антибактериальных препаратов влияет на функцию иммунной системы и приводит к снижению иммунологической толерантности к внешним воздействиям.
Вакцинация, тем более неправильно проведенная, также является одним из важнейших триггерных факторов в развитии дебюта аллергического заболевания. Достаточно часты истинные аллергические реакции на компоненты вакцин, особенно на коклюшный компонент вакцины АКДС, распространены и иммунологические реакции, причем тяжесть и последствия последних зачастую заставляют задуматься над целесообразностью проведения вакцинации в объеме утвержденного в настоящее время календаря профилактических прививок. Важно понимать, что введение вакцины, в своем роде, является хирургическим вмешательством на иммунной системе, поэтому тщательная подготовка к вакцинации является обязательным компонентом программы действий по предотвращению вакцинальной реакции у ребенка аллергика или у ребенка с высоким риском развития аллергической реакции. Обязательным является исследование клинического анализа крови и мочи перед выполнением прививки, иногда имеет смысл проводить вакцинацию на фоне назначения антигистаминных и мочегонных препаратов.
Считается, что дети до трех - пяти лет более часто проявляют пищевые аллергические реакции по типу дерматита, а дети более старшего возраста - аллергические реакции на аэроаллергены по типу поражения дыхательных путей (домашняя пыль, пыльца растений, эпидермис животных). Стоит понимать, что развитие иммунологического ответа зависит лишь от совокупности воздействующих факторов у каждого конкретного ребенка, а местом реализации аллергического воспаления может стать любой орган (кишечник, желудок, эпителий дыхательных путей, конъюнктива глаза, кожа). Применение общих закономерностей может помешать выработать правильную тактику врачевания пациента и ввести врача в заблуждение относительно необходимого лечения.
Девочки, у чиьих деток была эта гадость? Расскажите, как лечили, как быстро прошло?
У сына такая ситуация: ребенок активный, аппетит хороший (тьфутьфутьфу). Летом были проблемы с кишечником, диагноз - ферментопатия, т.е. в стуле была непереваренная пища, так как не хватало ферментов в желудке. Стул был ужасный. Прошли курс лечения, сейчас стул оформленный, вроде все нормально, но в последнем анализе опять обнаружили непереваренную пищу и вот эти бластоцисты. Идем к гастроэнтерологу на следующей неделе.
А пока расскажите, что это, опасно ли это, у кого было?
Я очень переживаю...
|
Я не могу писать об этом спокойно и объективно. Интересно, а вы смогли бы, если бы узнали о существовании тщательно разработанного плана убийства вашего ребёнка?
Когда я рассказывала о фактах, которые стали мне известны, своим знакомым (среди них немало врачей), они были потрясены - никто об этом им не говорил. Поэтому я считаю своим долгом снова писать об этом. Я постараюсь изложить как можно больше фактов, хотя от комментариев подчас удержаться невозможно. Но всё равно, прошу вас, делайте выводы сами. Гепатит ВПервую прививку - от гепатита В - моей дочери сделали через несколько часов после рождения в роддоме. Рожала я без обезболивающих и стимуляции, была в здравом уме и трезвой памяти. Тем не менее, меня об этом не предупредили, не спросили моего разрешения - и таким образом нарушили мое право, которое закреплено в Федеральном законе «Об иммунопрофилактике инфекционных болезней» от 17 сентября 1998 года. В статье 5 этого закона написано: «Граждане при осуществлении иммунопрофилактики имеют право на: получение от медицинских работников полной и объективной информации о необходимости профилактических прививок, последствиях отказа от них, возможных поствакцинальных осложнениях… на отказ». Впрочем, тогда я этого не знала. Через месяц, уже в поликлинике нам сделали ревакцинацию. А дальше мы выпали из графика - у дочери началась аллергия, иммунолог, к которому мы обратились, предложил повременить со всеми прививками, включая гепатитную, хотя «она совсем не страшная». Я тогда и не представляла, от чего это «повременить» нас спасёт. Что представляет из себя вакцина против гепатита В?После этого вопроса в санбюллетене, который висел у прививочного кабинета в нашей детской поликлинике, значилась исчерпывающая по своей информативности фраза: «Вакцина защищает человека от заражения вирусом гепатита В». Так что же представляет из себя вакцина против гепатита В? Читаем «Инструкцию по применению Вакцины против гепатита В ДНК рекомбинантной»: «Вакцина против гепатита В представляет собой препарат на основе поверхностного антигена вируса гепатита В, полученного методом рекомбинации ДНК на культуре дрожжей, трансформированных путем включения в их геном гена, кодирующего поверхностный антиген вируса гепатита В. Если перевести всё это с медицинского языка на русский, то получится, что вакцина - продукт генной инженерии. Если вспомнить уроки неорганической химии, то станет ясно, что гидрооксид - соль металла, в данном случае - алюминия (это слово в инструкции пропустили). Мертиолят, для тех, кто не знает - это соединение ртути, клеточный яд, пестицид. |
Решила написать о нашей борьбе с аллергией Не хочу сказать, что я все делала правильно, наоборот, я совершила тьму ошибок, о которых сейчас жалею.
Начну с начала, т.е. с себя: у меня пищевая аллергия на мед и печень рыб (трески, минтая). Естественно, я их не ем. Поэтому проблем у меня лично аллергия не вызывает. Но говорит о том, что у ребенка возможна аллергия.
В первой половине беременности у меня был сильный токсикоз - это тоже оказывает свое влияние на развитие аллергии.
Родила сама, но из-за маловодия и обвития пуповиной, у ребенка было кислородное голодание. Так что самый популярный диагноз - церебральная ишемия - нас не миновал. Ну и кривошея, точнее нет, ортопеды дружно сказали что кривошеи нет, невролог сказал что есть. Я же вижу, что малыш клонит голову на бок, а уж как это называется не знаю.
В роддоме мне не приложили ребенка сразу к груди, а принесли только спустя несколько часов. Там ребенка докармливали НАНом, об этом я узнала уже перед выпиской. Поэтому малыша приносили на кормление сытого и спящего, а я думала ну почему я не могу его растормошить. Из-за этого когда пришло молоко, а ребенок толком не ел, случился застой. Застой мог привести к тому, что в груди появился золотистый стафилококк.
Дома естественно никаких смесей не было. Я соблюдала гипоаллергенную диету. Понятно, что без зверств, так как ребенок был чистенький. Где-то в 1,5 месяца уменьшилось количество молока. Это был обычный молочный криз, который нужно было переждать. Но тут на меня набросились мама, бабушки, тетки и подружки: надо пить много молока, есть орехи, сало и творог, чтобы было много молока. Дура неопытная послушно стала все это трескать. К 2 месяцам на голове стали образовываться корочки. Меня конечно успокоили, что это у всех бывает и скоро пройдет. Ну, значит люди знают, если советуют. Своих то детей вырастили. А это было первым признаком дерматита. Если бы тогда я среагировала, возможно, мы избежали бы многих проблем. В 2,5 появилась краснота под шеей и в паху. Ерунда! Потничка. Помажь деситином (мазь от опрелостей), и все пройдет. Только вот в составе масло печени трески, на которое у мамы сильная аллергия. А значит и ребенок может среагировать. Педиатр успокоила: «Это же у вас, а ребенку можно». После мази ребенок покрылся красной сыпью полностью. Дура-дура-дура! И я, и врач!!!!!!!
Пошли к педиатру. Назначили нам фенистил-гель, тавегил и кальция глюконат. Пролечились мы два дня, стало только хуже.
Выпросила направление к аллергологу.
Аллерголог назначила зиртек, элоком, лактофильтрум. Дала листочек с гипоаллергенной диетой. Я уточнила, действительно можно есть творог и хлеб: «Конечно можно!» Можно, значит можно. Направила сдать анализ на дисбактериоз. Пока мазали элокомом ребенок очистился, а потом снова пошла краснота. Сдали анализ - нашли золотистый стафилококк 10 в 5. Аллерголог повторно назначила тоже лечение, не сказав ничего нового. Направила к гастроэнтерологу. Та сказала, что это до года не лечат, но надо попить для профилактики креон 10000 и нормофлорин Б (от него краснота еще сильнее стала).
Пропив в очередной раз безуспешно зиртек и лактофильтрум, я решила сменить аллерголога. Пошли к платному. Платный аллерголог обрадовала:
- Это не аллергия, а стаф. Вот бактериофаг пропьете и будет красота.
- А что можно есть маме?
- Не можно, а нужно есть все.
Хорошо, что я не рискнула прекратить диету. К этому моменту интернет меня немного просветил, что не плохо бы убрать не только молоко, но все молочные продукты. Стало лучше.
Педиатр еще нас направила к инфекционисту. Она одобрила лечение бактериофоагами. Хочу заметить, что на тот момент дисбактериоз у нас проявлялся только на листочке с результатами анализа. Кал был желтый, кашицеобразный.
Всего мы пропили 3 курса разных бактериофагов (стафилококковый, пио, еще какой-то, название уже и не помню). С каждым курсом стул ухудшался, но в перерывах восстанавливался. А после третьего, уже как стал зеленым с не переваренными частицами, так и остался.
Сдала молоко на стерильность - нашли стаф. Пила бактериофаг. Безрезультатно!
У каждого врача спрашивала можно ли кормить грудью. Да, можно!
С каждым месяцем малыш набирал все меньше и меньше. А педиатр продолжала успокаивать, что все из-за АД, само пройдет.
После нового года невролог назначил уколы кортексина. После первого же укола ребенок стал как ошпаренный. Стул стал еще более жидким. Увеличились лимфоузлы. В паху до такой степени, что ребенок даже ноги согнуть не мог. Я напугалась, поехали в приемное отделение больницы. Врач осмотрела и сказала, что узлы увеличены из-за АД, их лечить не будут. Уехали мы домой.
Пошли мы снова к педиатру, взвесились - ребенок похудел на 300 г. Сцедила несколько раз полную грудь, набиралось по 150 мл. Значит молоко есть! Сделали контрольные взвешивания. Съедает 100-120 гр. А ел тогда через 2-3 часа. Значит наедается. Ну что вы хотите, мамочка, дерматит у вас! Само пройдет! Ждите!
Однажды днем стала переодевать, а ножки фиолетовые. Вызвала скорую! Врач: «У деток, такое бывает. Носочки теплые оденьте. Сейчас укольчик сделаем.» «У нас АД» «Тогда не сделаем. Укутайте ножки одеялом!»
Ребенок начал капризничать и отказываться есть. Похудел еще на 300 гр.
Поехали снова в детскую больницу. «Мамаша, таких детей дома лечить надо, а не в больницу лезть. Отдохнуть что ли хотите. Жрать не надо все подрят!» «Я соблюдаю диету»(Тогда я ела только рис, кукурузу, брокколи, цветную капусту, конину, похудела на 8 кг) «Да знаем как вы соблюдаете. На рожают и думают, что это кукла. И вообще у вас стафилококк. Езжайте в инфекционную больницу». В инфекционную больницу мы тоже попали с боем. И сразу в реанимацию (а то «таких детей дома лечить надо»). Там врачи сначала меня чуть не убили. А вот когда туда же в реанимацию привезли еще одного малыша от нашего педиатра, то сразу подобрели. Ребенка спасли, стаф нам вылечили, потом перевели в детскую больницу. Там врач запретила кормить грудью. Сказала, что ребенок не может усваивать мое молоко. Поставила диагноз - вторичная ферментопатия. С тех пор кормим смесью Альфаре. Прикорм с перерывами пытаемся ввести уже 4 месяца. Пока успеха не добились!
В весе малышу не хватает как минимум 2 кг.
В 8 месяцев мы только пытаемся сидеть. А надо бы стоять.
Знакомые посоветовали другого аллерголога. Третьего уже. Сейчас вот по её совету проделали курс массажа. Уж как нам поможет, я не знаю, но... Пытаемся и надеемся!
За 5 месяцев ада мы посетили еще кучу «специалистов». Всех и не перечислишь!
Самое изматывающее - это постоянный зуд! С октября месяца я не помню ни дня, чтобы ребенок не чесался. Сначала терпела, потом психовала, злилась, плакала, сейчас снова терплю, терплю, терплю. Очень трудно чувствовать себя беспомощной: ребенок плачет, а помочь я не могу. Сложно объяснить эти чувства. Кто сталкивался, тот поймет.
Ох! Много написала, но далеко не все.
А сегодня сыпь появилась вообще с потолка. Не было ничего нового. Уже несколько дней ни давала никаких прикормов, лекарств и прочего. Ребенок почти очистился, оставалось розовое пятнышко на лбу, и шелушение на ладошках. Я уже радоваться начала. И вот опять бабахнуло!
