Дерматит на локтях и коленях

Снова делюсь нашими продвижениями к здоровым суставам.
Минул месяц с нашего визита к ортопеду из-за дисплазии. Сын за это время прошел 10 сеансов массажа, 2 сеанса остеопата и 10 процедур электрофореза, ежедневно и я по несколько раз делаю лфк. Не знаю что именно из этого помогло, а может и все комплексно, но результаты есть. Контрактура,
Добрый день!
Питер! Мне нужны ваши отзывы и рекомендации. Ищу толкового врача аллерголога-иммунолога! 🙏🏼
Помимо недавнего поста в нескольких сообществах о нескончаемых болезнях в саду, и удалении аденоидов, подрезании миндалин, у нас есть ещё одна острая проблема. Это мать его Атопический дерматит, неясного происхождения.
Всем здравствуйте!
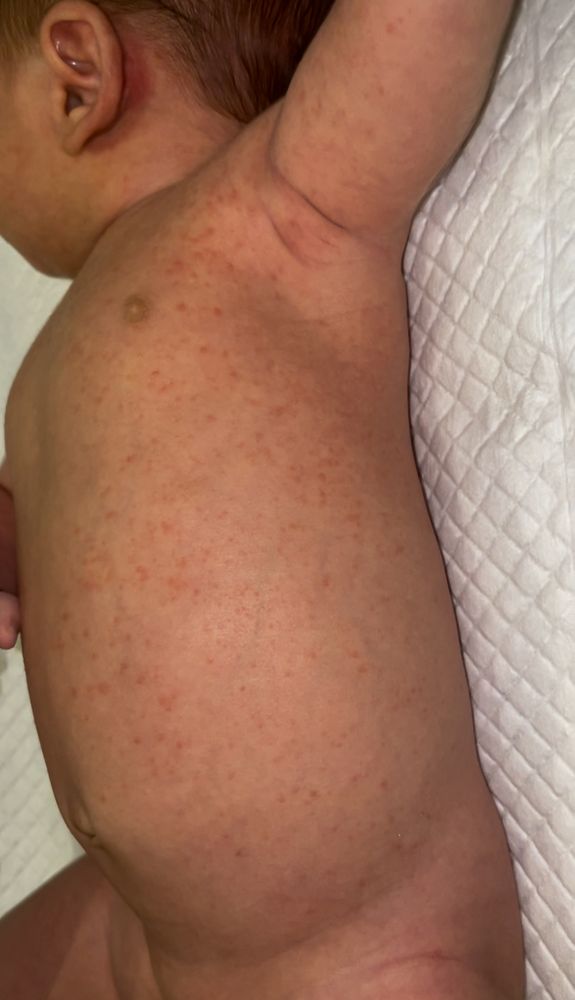
Сыну один месяц, мы на гв, полторы недели назад стала появляться сыпь на лице, я подумала это обычное цветение новорожденных, ждала улучшений. Но чуда не произошло и сейчас эты сыпь распространилась по всему телу, волосяной покров на голове, лицо, брови, уши, шея, плечи, локтевые сгибы, коленные сгибы, живот. Спина и на
 </</figure>
</</figure>
 </</figure>
</</figure>Здравствуйте! Даже не знаю с чего начать… мы с мужем не аллергики, да и в семье нет таковых. Дочери будет 1,1. , так вот, не могли подружишься с молочкой, вообще ни в какую, капля и сразу появляются красные сухие пятна, сначала месяцев в 9 , когда начала вводить были только на одной руке, 3-4 шт небольшие. Я перестала давать молочку,
Итак, была пару дней эпопея с тестами. Ностальгия. Окунулась в воспоминания. К слову, пару раз за год тесты делала, но они были чисты, без вариантов.
Хочу поделиться информацией о непереносимости глютена, как такового. Подробнее - ниже.
Добрый день!
Мамы атопиков, подскажите, как понять, есть у ребёнка зуд или нет? Умеют ли совсем маленькие дети чесаться? Звучит по-дурацки, да.😄
Просто в чем дело:
Пришли сегодня к дерматологу. У ребенка (7 мес) сухая кожа на щеках, локтях и коленях, ко...
Девочки, может кто сталкивался с таким, я уже не знаю, на что может так сыпать?(( В общем,
Девочки, ткните пальцем,как можно выявить пищевой аллерген, и есть ли он вообще. Дочке 2,5 месяца, на СВ с 3 недель. Периодически высыпания, сейчас они похожи на атопический дерматит - на щеках, коленях и локтях, некритично, но есть. То сильнее, то меньш...

Родители, которые вплотную столкнулись с проблемами бронхиальной астмы, знают, насколько трудно принять к сведению факт, что ребенок с таким заболеванием должен ежедневно принимать, пускай и минимальную, дозу кортикостероидов. Это необходимо ему для того, чтобы просто нормально дышать. Но может быть есть способ помочь ребенку не только медикаментами?
Как оказывается, существует очень эффективный метод налаживания правильного дыхания ребенка, который был изобретен российской вокалисткой Александрой Николаевной Стрельниковой во второй половине 20 века.
Вначале она рассматривала свою разработку, как гимнастику, при выполнении которой голос исполнителей начинает звучать звонче и чище (она занималась с учениками, и потому ее очень волновали вопросы быстрого развития их голоса). Но позже оказалось, что, кроме того, дыхательная гимнастика для детей по методу Стрельниковой дает превосходный оздоровительный эффект при бронхите, бронхиальной астме, аденоидах, заикании, гайморите. А также может помочь справиться с такими проблемами как насморк, кожные заболевания (атопический дерматит, псориаз), болезни сердечно-сосудистой системы, головные боли, мигрень, заболевания и травмы головы и позвоночника.
Коллагеновый гидрогель Эмалан является высокоэффективной новейшей разработкой, которая была создана для ухода за проблемной кожей с помощью консультаций российских ученых НИЦ ММА им. И.М. Сеченова.
Коллаген с природной трехмерной конфигурацией - это основа соединительной ткани и структурный белок, который очень важен для быстрого заживления повреждений кожи. Данный компонент снимает воспаление, обеспечивает быстрое заживление ран и исключает образование рубцов.
Коллаген, сохранивший природную трехмерную конфигурацию, имеет уникальные свойства:
Подходит для абсолютно любого типа кожи
Активно восстанавливает кожу
Исключает патологическое рубцевание
На 100% совместим с тканями организма
Приводит в норму природный водный баланс кожи
Не вызывает привыкания

Пищевая аллергия у детей.
Детские аллергии. Причины возникновения и принципы лечения
Пищевая аллергия является одним из сложнейших разделов клинической аллергологии. Это объясняется высокой распространенностью пищевой аллергии у детей, особенно раннего возраста, широким спектром причиннозначимых аллергенов, трудностями в их выявлении, многообразием клинических проявлений и недостаточной эффективностью существующих методов терапии.
Пищевая аллергия является одним из сложнейших разделов клинической аллергологии. Это объясняется высокой распространенностью пищевой аллергии у детей, особенно раннего возраста, широким спектром причиннозначимых аллергенов, трудностями в их выявлении, многообразием клинических проявлений и недостаточной эффективностью существующих методов терапии.
Пищевая аллергия является одним из видов пищевой непереносимости, в основе ее развития лежат иммунологические механизмы, остающиеся до конца не расшифрованными. Пищевая аллергия, являясь первой по времени развития сенсибилизацией, оказывает огромное влияние на формирование и последующее развитие всех аллергических заболеваний у детей. С ней связано большинство кожных, респираторных и гастроинтестинальных проявлений аллергии. Она может быть причиной острых состояний, таких как анафилактический шок, тяжелые формы бронхиальной обструкции, аллергические васкулиты, а также может поддерживать хронические и рецидивирующие поражения ЛОР-органов, желудочно-кишечного тракта, почек, нервной и сердечно-сосудистой системы [1, 2].
Структура пищевой непереносимости:
1. Пищевая аллергия
2. Ферментопатия
3. Психогенные реакции на пищу
4. Псевдоаллергические реакции на пищу, вызванные:
- гистамин-освобождающими факторами
- пищевыми добавками
- пищевыми продуктами, содержащими бикарбонаты или растительные пектины
- лекарственными средствами
5. Заболевания желудочно-кишечного тракта
6. Неидентифицированные причины
При рассмотрении возрастной эволюции пищевой аллергии было отмечено, что у 20% детей своевременное и адекватное лечение пищевой аллергии приводило к клиническому выздоровлению. У 41% детей происходила трансформация клинических проявлений пищевой аллергии со сменой органов-мишеней. У 38% формировались сочетанные проявления пищевой аллергии с вовлечением нескольких шоковых органов (кожа, пищеварительный тракт, дыхательная система). На фоне пищевой аллергии у ряда детей (34%) развилась повышенная чувствительность к другим видам аллергенов.
Факторы, участвующие в развитии пищевой аллергии:
• генетическая предрасположенность к развитию аллергических заболеваний у носителей антигенов HLA B8 и DW3 [3]
• поступление антител в организм во внутриутробном периоде и через женское молоко [4, 5]
• продолжительность естественного вскармливания
• природа аллергена, его дозы, частоты введения
• возраст ребенка при первом контакте с аллергеном [6]
• повышенная проницаемость слизистой желудочно-кишечного тракта
• снижение местного иммунитета кишечника
• изменение состава кишечной микрофлоры [7-9].
Сведения, почерпнутые из собственных наблюдений и литературы, позволяют выделить три группы пищевых продуктов по степени аллергизирующей активности:
1. Высокая: коровье молоко, рыба, яйцо, цитрусовые, орехи, мед, грибы, куриное мясо, клубника, малина, земляника, ананасы, дыня, хурма, гранаты, черная смородина, ежевика, шоколад, кофе, какао, горчица, томаты, морковь, свекла, сельдерей, пшеница, рожь, виноград.
2. Средняя: персики, абрикосы, красная смородина, клюква, рис, кукуруза, гречиха, перец зеленый, картофель, горох, свинина, индейка, кролик.
3. Слабая: кабачки, патиссоны, репа, тыква (светлых тонов), кисло-сладкие яблоки, бананы, миндаль, белая смородина, крыжовник, чернослив, слива, арбуз, салат, конина, баранина.
Грибковая аллергия
Аллергические реакции у детей могут вызывать грибы рода Candida, Alternaria, Aspergillus. По нашим данным, у 22% детей отмечались аллергические реакции на прием кефира, сдобных изделий, кваса и других продуктов, в процессе приготовления которых использовались грибки. Чтобы избежать дрожжевого грибка, следует исключать из рациона определенные сорта сыров, приправы, уксус, витаминизированное молоко, кефир, молочные напитки с добавлением солода, йогурты, хлеб из пшеницы, ржи, крекеры, кислую капусту, томатный соус, сухофрукты, пиво, пивные дрожжи, колбасу, ветчину к завтраку, а также лекарственные средства - витамины группы В, сделанные из дрожжей, антибиотики грибкового происхождения (пенициллин, линкомицин, тетрациклин).
Пищевые добавки
Иногда аллергические реакции вызывает не сам пищевой продукт, а различные пищевые добавки: красители, ароматизаторы, эмульгаторы или консервирующие средства. Так, например, ароматические добавки встречаются в жевательной резинке, замороженных фруктах, глазури, замороженных молочных десертах, леденцах, сосисках, сиропах. Резкое ухудшение состояния у некоторых людей наблюдают при употреблении пищи, содержащей краситель тартразин - вещество, придающее желтую окраску. Многие фрукты (бананы, яблоки, груши, апельсины, томаты) собирают задолго до их созревания и обрабатывают этиленом - нефтепродуктом, ускоряющим созревание. Серные добавки (метабисульфит) используют для сохранения продуктов, напитков, лекарств. Однонатриевый глютамат - ароматизатор, используемый во многих расфасованных продуктах.
Перекрестные реакции
У большинства детей с пищевой аллергией определяется сенсибилизация не только к пищевым, но и другим аллергенам, поэтому в последнее время большое значение придают развитию перекрестных реакций между пищевыми и непищевыми аллергенами. Знание возможных вариантов перекрестных реакций помогает правильно составить элиминационные диеты и тем самым избежать их. Перекрестное реагирование обусловлено сходством антигенных детерминант у родственных групп пищевых продуктов, а также антигенной общностью между пищевыми и пыльцевыми аллергенами, пищевыми продуктами и лекарствами растительного происхождения.
Патогенез пищевой аллергии
Основу пищевой аллергии составляет аллергически измененная реактивность, развивающаяся в результате сенсибилизации к пищевым аллергенам, при которой происходит взаимодействие специфических антител или сенсибилизированных Т-лимфоцитов с составными частями пищи. Патогенез пищевой аллергии тесно связан с такими факторами, как наследственная предрасположенность к развитию аллергических реакций; нарушение иммунологической толерантности к аллергенам, поступающим в желудочно-кишечный тракт; разнообразные сдвиги в системном и местном иммунитете; изменение функционального состояния органов пищеварения [3].
Одним из важнейших условий развития пищевой аллергии является нарушение пищеварительного барьера, селективно защищающего организм от антигенных субстанций [8, 10]. В этой защите принимают участие неиммунологические и иммунологические механизмы. Разнообразные нарушения органов пищеварения, сопровождающиеся снижением полостного, мембранного и внутриклеточного пищеварения, приводят к скоплению большого количества негидролизованных пищевых субстанций, к повреждению слизистой кишечника, угнетению синтеза IgA и повышенной проницаемости эпителия кишечника, что способствует проникновению антигенов в кровоток. Попадая в кровь, пищевые антигены могут вызывать как гуморальный, так и клеточный иммунный ответ.
Патогенетическую основу пищевой аллергии в большинстве случаев составляет сочетание различных типов иммунологических реакций. В развитии патологического процесса могут принимать участие IgE-опосредованные и иммуннокомплексные реакции, а также гиперчувствительность замедленного типа. Наши данные свидетельствуют о том, что у большинства (80%) детей с пищевой аллергией ведущую роль играют аллергические реакции немедленного типа с участием IgE антител.
Клинические проявления
Клинические проявления, связанные с пищевой аллергией, характеризуются выраженным полиморфизмом. Наши многолетние наблюдения показали, что у детей раннего возраста наиболее часто встречаются две основные группы симптомов: аллергические поражения кожи, желудочно-кишечные нарушения в виде диспепсических расстройств и диареи. Эти проявления возникают по отдельности, либо в сочетании друг с другом.
Кожные проявления пищевой аллергии
Кожные проявления чаще всего представлены такими заболеваниями, как атопический дерматит, крапивница, отек Квинке, строфулюс. Гораздо реже встречается «кореподобная» зудящая сыпь, а также герпетиформный дерматит и геморрагический васкулит, развивающиеся после приема непереносимых пищевых продуктов.
Атопический дерматит
Отечественные и зарубежные исследователи отмечают, что у большинства детей (80-89%) первых лет жизни ведущую роль в развитии атопического дерматита играют пищевые аллергены. Как правило, после перевода ребенка на искусственное вскрамливание молочными смесями появляются выраженные экзематозные проявления в виде гиперемии, отека, зуда и экссудации. Вначале эти симптомы наблюдаются на лице, а затем могут распространиться на волосистую часть головы, ушные раковины, шею и лоб. На волосистой части головы может появиться выраженная гиперемия кожи с обильной экссудацией серозной жидкости, склеивающая волосы в толстые пучки. Появляются рыхлые крупные корки, нередко покрывающие всю поверхность головы в виде шлема. Позднее на туловище, верхних и нижних конечностях, наряду с вышеперечисленными клиническими признаками атопического дерматита могут развиваться такие симптомы, как инфильтрация, лихенификация, вегетативный дисбаланс кожи в виде белого дермографизма. При этом на туловище сыпь располагается либо в виде очагов, либо рассеянно и сопровождается интенсивным зудом.
Обострение атопического дерматита в последующем чаще всего развивается при употреблении таких продуктов, как яйцо, куриное мясо, рыба, цитрусовые, виноград, овощи и фрукты ярко-красной и оранжевой окраски, орехи, мед, грибы, шоколад или других индивидуально непереносимых пищевых продуктов.
Продолжительность отдельных стадий развития экзематозных высыпаний у детей, страдающих атопическим дерматитом, а также переход из острой стадии в подострую или ремиссию болезни бывают различными. Например, у одних стадия экссудации (мокнутия) может быть более длительной, у других она быстро трансформируется в лихеноидную, у третьих папулезная сыпь и лихенификация наблюдаются сразу, без стадии экссудации. В связи с последовательным появлением кожных высыпаний и неодинаковой их эволюцией клиническая картина атопического дерматита бывает весьма полиморфной. У одного и того же ребенка в одних местах может отмечаться экссудация (мокнутие), в других - очаги поражения, покрытые корками, в третьих - папулы, бляшки и лихенификация. В результате зуда кожных покровов могут наблюдаться расчесы, трещины. Все это требует особого подхода при назначении наружной терапии.
Более благоприятный прогноз заболевания отмечается, как правило, при локализации процесса на коже лица. Кожные высыпания, локализующиеся главным образом на туловище или конечностях, часто сохраняются вплоть до периода полового созревания и приобретают хроническое рецидивирующее течение.
Крапивница и отек Квинке
Среди кожных проявлений пищевой аллергии достаточно часто встречаются крапивница и отеки Квинке. Крапивница характеризуется внезапно развивающимися на туловище или лице сильно зудящими волдырями, которые имеют вид плоской бляшки белого или розовато-красного цвета с ясно очерченными краями, овальной или неправильной формы. Волдыри могут сливаться и приобретать при этом самые причудливые формы. Уртикарные высыпания могут появляться в течение нескольких дней, а могут исчезнуть и за несколько часов. Иногда могут наблюдаться лихорадка и желудочно-кишечные расстройства. Не следует забывать, что элементы крапивницы могут отмечаться на слизистых верхних и нижних дыхательных путей и вызывать серьезные нарушения дыхания.
Отек Квинке - ограниченный отек кожи, который рассматривается как вариант крапивницы. Он может появляться в комбинации с уртикарной сыпью или изолированно. Отек Квинке выражается в напряженном, быстро развивающемся ограниченном отеке кожи, чаще всего на лице (губы, веки, щеки) и конечностях, а также отеке языка, гортани, глотки, что может привести к значительным нарушениям дыхания и глотания.
Строфулюс
Кожные проявления пищевой аллергии представлены также таким заболеванием, как строфулюс, который встречается в основном у детей в возрасте 1-7 лет. Основным элементом кожных высыпаний при строфулюсе является типичная папуло-везикула. Это небольшое образование чечевицеобразной формы красного или розового цвета, твердой консистенции, в центре которой виден желтоватый участок, соответствующий пузырьку или корочке, оставшейся после него. В первые часы появления сыпи высыпной элемент может выглядеть как типичный волдырь. Однако при внимательном осмотре в центре волдыря видно желтоватое пятно, уже инфильтрированное и твердое на ощупь, что соответствует уртико-папуле. Через 6-12 часов уртикарный компонент исчезает и остается папуло-везикула. В других случаях вместо уртикарного элемента видна обыкновенная эритема, в центре которой развивается папуло-везикула (эритемо-папула). В третьих случаях элемент представлен в виде небольшого или же более крупного пузырька. Таким образом, для строфулюса характерны: папуло-везикулезная, папуло-буллезная или чисто пузырьковая (везикулезная) сыпь. При расчесывании или засыхании пузырька на высыпном элементе может образоваться коричневато-желтая корочка, а при вторичной инфекции - пустула. Строфулезные высыпания проходят без следов или с временной пигментацией, которая постепенно исчезает. Строфулюс сопровождается сильным зудом. Из клинических наблюдений известно, что строфулюс, отек Квинке и крапивницу могут вызывать такие аллергенные продукты, как рыба, орехи, клубника, малина, земляника, шоколад, газированные напитки, цитрусовые, томаты, хурма, гранаты, дыня.
Другие проявления
Герпетиформный дерматит (болезнь Дюринга) и геморрагический васкулит явлются более редкими кожными проявлениями пищевой аллергии. Герпетиформный дерматит пищевой этиологии встречается у детей в возрасте от 1 года до 7 лет. Характеризуется острым началом с появления в области лица, шеи, коленей, локтей, плеч, ягодиц и волосистой части головы полиморфной сыпи, состоящей из уртикарных, папулезных, везикулезных и буллезных элементов, а также эритемато-отечных пятен. У детей преобладает в основном папуло-везикулезная сыпь. Герпетиформное группирование сыпи с пузырьками и пузырями на эритемато-отечном фоне является важным признаком для постановки диагноза. Ладони, подошвы и слизистые оболочки обычно не поражаются. Заболевание может длиться в течение всего детского возраста.
Кожно-суставная форма геморрагического васкулита, связанная с пищевой аллергией, характеризуется геморрагической или реже папуло-геморрагической сыпью, симметрично расположенной вокруг коленных и голеностопных суставов, тыльной поверхности стоп, голеней, наружной поверхности предплечий. Наблюдаются припухлость и болезненность суставов.
Итак, кожные проявления пищевой аллергии представлены широким спектром заболеваний, характеризующихся полиморфизмом клинических симптомов. Характер кожных проявлений пищевой аллергии в значительной мере зависит от генетической предрасположенности и индивидуальной реактивности организма.
Аллергические реакции в пищеварительной системе
Аллергические реакции в пищеварительной системе у детей протекают тяжелее, чем у взрослых. Это обусловлено недостаточной зрелостью функциональных механизмов, регулирующих деятельность желудочно-кишечного тракта [7, 11]. Процент диагностических ошибок среди этой группы больных остается высоким, поскольку гастроинтестинальные проявления пищевой аллергии характеризуются неспецифическими симптомами (боли в животе, колики, рвота, тошнота, анорексия, метеоризм, неустойчивый стул со слизью, запоры, сменяющиеся поносами, диарея). Эти симптомы могут наблюдаться как в сочетанном, так и в изолированном виде. Таких детей часто лечат от кишечных инфекций, повышая тем самым уровень сенсибилизации к различным лекарственным средствам. Отсутствие адекватного лечения приводит к развитию таких тяжелых проявлений, как гипотрофия, гипохромная анемия, вторичный дефицит лактазы. Наличие аллергических реакций в анамнезе и аллергических заболеваний в роду, жидкий стул с отхождением стекловидной слизи, большое количество эозинофилов в кале, положительная динамика после приема антигистаминных средств позволяют заподозрить аллергическую энтеропатию.
Внедрение в педиатрию эзофагогастродуоденоскопии расширило возможности дифференциальной диагностики гастроинтестинальной аллергии. Эндоскопическое исследование слизистой пищеварительного тракта с биопсией позволяет установить аллергический характер поражения. У детей с гастроинтестинальной аллергией наиболее характерными признаками при гистологическом исследовании слизистой оболочки желудка и двенадцатиперстной кишки являлись отек слизистой оболочки, лимфоангиэктазия, эозинофильная инфильтрация собственной пластинки слизистой оболочки, зернистая дистрофия эпителия. Морфологические изменения у данной категории больных характеризовались также увеличением числа эозинофилов, плазматических клеток, дегранулированных тучных клеток, что указывает на участие аллергического фактора в патологических процессах в слизистой оболочке желудка и двенадцатиперстной кишки [12].
Изучение тучных клеток, сосредоточенных в желудочно-кишечном тракте, представляет в настоящее время значительный интерес. Они задействованы в аллергических реакциях пищеварительного тракта, влияют на секреторную и трофическую функцию его слизистой оболочки, участвуют в метаболических процессах и поддерживают тканевой гомеостаз. Так, у больных пищевой аллергией, имеющих антральный гастрит, было обнаружено уменьшение тучных клеток в слизистой оболочке желудка, большинство из которых были представлены в виде незрелых клеточных элементов с неоформленными гранулами или находились в стадии дегрануляции.
Аллергические поражения желудочно-кишечного тракта часто сочетаются с респираторными проявлениями аллергии (аллергический ринит, аллергический ларингит, бронхиальная астма). Пищевая аллергия нередко проявляется аллергическим ринитом, аллергическим отитом, бронхиальной астмой. При пищевой аллергии может возникнуть одна из тяжелых форм немедленной реакции - анафилактический шок. У детей грудного возраста анафилактический шок может быть реакцией на прием коровьего молока, у детей старшего возраста - на такие продукты, как рыба, яйца, клубника. Кроме перечисленных клинических проявлений, пищевая аллергия может проявляться симптомами со стороны нервной (усталость, возбудимость, разражительность, головные боли, забывчивость, депрессии), мочевыделительной систем (затрудненное мочеиспускание), болями в суставах и мышцах.
Диагностика пищевой аллергии
Диагностика пищевой аллергии обеспечивается комплексным использованием анамнестических, клинических, лабораторных и инструментальных методов исследования. В настоящее время в диагностике пищевой аллергии выделяют два направления: первое связано с использованием клинических, лабораторных и инструментальных методов исследования; второе - так называемая диетодиагностика. На первом этапе постановки диагноза пищевой аллергии важна тщательная оценка анамнестических данных и клинической симптоматики заболевания. На втором - исследования для выявления причиннозначимого фактора пищевой аллергии. С этой целью используют простые тесты (ведение пищевого дневника, элиминационные диеты, провокационные и кожные пробы), а затем лабораторые и инструментальные методы исследования.
Среди лабораторных методов наиболее информативными являются иммунологические: радиоаллергосорбентный тест (PACT), метод иммуноферментного анализа (ИФА), выявляющие с большой достоверностью специфические IgE-антитела к различным пищевым аллергенам. С помощью реакции пассивной гемагглютинации (РПГА) с эритроцитарными диагностикумами [4] можно определять IgG антитела к различным компонентам коровьего молока и злаковых культур, общим белкам куриного яйца и сои. Для выявления сенсибилизации к пищевым аллергенам предлагается метод торможения миграции лейкоцитов под влиянием пищевых антигенов, который отражает гиперчувствительность замедленного типа при пищевой аллергии. Диагностическая ценность данных методов очень высока и составляет 87-90%, информативность же кожного тестирования пищевыми аллергенами - лишь 49%.
Из инструментальных методов диагностики пищевой аллергии в настоящее время большое значение придается эзофагогастродуоденоскопии с электронно-микроскопическим исследованием биоптатов слизистой оболочки желудка и двенадцатиперстной кишки.
Терапия пищевой аллергии у детей
Современная терапия пищевой аллергии у детей строится с учетом этиологических факторов и особенностей ее патогенетических механизмов. При этом ведущим является элиминация причиннозначимых пищевых аллергенов с диетической коррекцией и медикаментозное лечение с использованием фармакологических средств, влияющих на различные звенья ее патогенеза. К ним относятся препараты, предупреждающие выброс биологически активных веществ из тучных клеток (превентивные средства); препараты, ликвидирующие последствия патофизиологической фазы аллергической реакции (антигистаминные, антисеротониновые); средства, нормализующие состояние желудочно-кишечного тракта; иммуномодулирующие препараты.
Диетотерапия
Диетотерапия, как способ лечения пищевой аллергии у детей, используется с давних пор. Диетотерапия требует индивидуального подхода к больному ребенку, адекватной замены элиминированных продуктов равноценными по питательной ценности и калорийности, с хорошей переносимосимостью и усвояемостью. Тактика назначения элиминационных диет зависит от периода обследования больного ребенка с пищевой аллергией. Вначале, опираясь на клинические симптомы и анамнестические сведения о непереносимости тех или иных пищевых продуктов, ребенку назначаются элиминационные диеты, например, гипоаллергенные, без- и низколактозные, безмолочные, аглиадиновые рационы. Эмпирическая элиминационная диета предусматривает также исключение продуктов, обладающих высокой аллергизирующей способностью (яйца, рыба, грибы, кофе, какао, шоколад, мед, цитрусовые, морковь, клубника, малина, помидоры, орехи, черная и красная смородина, ананас, дыня и др.), экстрактивных веществ, а затем уже и выявленных причиннозначимых аллергенов.
Построение элиминационных диет требует определенных знаний и навыков. Так, детям до 6 месяцев с диспепсическими явлениями (при предполагаемой лактазной недостаточности) вначале рекомендуют безлактозные смеси на соевой основе или гидролизаты молочного белка. Больным детям старше 6 мес можно частично сохранить грудное молоко и/или применить низко- и безлактозные молочные смеси, к которым относятся адаптированные или частично адаптированные, гидролизаты казеина или сывороточных белков коровьего молока.
При неэффективности данного рациона через 6-7 дней ребенок переводится на безмолочное питание с целью подтвердить или отвергнуть молочную аллергию. В качестве заменителя коровьего молока используются специализированные адаптированные смеси на основе изолята соевого белка, не содержащие молочного протеина и лактозы. Представленные соевые смеси по своему химическому составу приближены к грудному молоку, обогащены витаминами и минеральными солями.
Эффективность соевых смесей отмечена у 85% детей, у которых через 1-1,5 нед после полного перевода на соевую смесь отмечена положительная клиническая динамика: улучшилось общее состояние, появился аппетит, исчезли или значительно уменьшились кожные высыпания и зуд, нормализовался стул. При назначении соевых смесей необходимо учитывать возможность аллергических реакций на белки сои [12]. В наших исследованиях у 22% детей возникало обострение кожных и гастроинтестинальных проявлений аллергии при употреблении соевых смесей.
Спорным и нерешенным вопросом до настоящего времени является продолжительность безмолочной диеты. В наших исследованиях было установлено,что длительность безмолочной диеты зависит от степени сенсибилизации к белкам коровьего молока и составляет от 1,5 до 3 лет. Ослабление реакций на белки коровьего молока во многом зависело от характера предшествующего вскармливания, возраста ребенка, сопутствующей лактазной недостаточности, патологии органов пищеварения. Критериями введения молочных продуктов в рацион питания были стойкая ремиссия заболевания и низкие титры специфических антител к белкам коровьего молока.
При отсутствии положительной динамики к безмолочному рациону присоединялась аглиадиновая диета с полным исключением глютенсодержащих продуктов и блюд, приготовленных из пшеницы, ржи, ячменя, овса. Для полноценной замены злаковых Т.Э. Боровик [13] предлагает сухие безглютеновые концентраты хлеба, кондитерские изделия, десерты (муссы, напитки), каши типа "instant", приготовленные из рисовой, гречневой, кукурузной муки или их сочетания.
При непереносимости злаков следует избегать употребления сосисок, мясных консервов для завтрака, колбас, пирожков, подливок, плавленых сыров со злаковыми наполнителями, пшеничных хлопьев, проросшей пшеницы, хлеба из пшеничной муки, блинов, вафель, пирогов, тортов, пирожных, вермишели, макаронных изделий, овощей с густыми мучными соусами, запеканок, пудингов, шоколадных леденцов.
При молочной и соевой аллергии назначают продукты, созданные на основе гидролизатов молочных белков ("Nutramigen", "Pregestemil", "Alimentum", "Pepti-Junior", "Nieda" и др). В них казеин и сывороточные белки расшеплены до мелких пептидов, обладающих слабыми анитигенными свойствами. В их состав входят также среднецепочечные триглицериды, растительные масла, сахара, витамины и минеральные соли.
Положительная динамика клинических симптомов является критерием для назначения поддерживающей диеты сроком на 1,5-2 года c возможностью перевода ребенка на обычную диету или частичного введения ранее исключенных продуктов.
Превентивная терапия пищевой аллергии
Превентивная терапия пищевой аллергии направлена на предупреждение аллергического воспаления. В последнее время достигнуты определенные успехи в производстве средств, действие которых направлено на торможение секреции медиаторов аллергии. К препаратам этой группы относятся кетотифен и кромогликат натрия.
Кетотифен является ингибитором выброса гистамина, лейкотриенов, серотонина из тучных клеток и базофилов. Он блокирует также Н1-гистаминовые рецепторы. Включение кетотифена в лечебный комплекс ребенка с пищевой аллергией приводило уже с середины второй недели лечения к улучшению общего состояния, аппетита, двигательной активности, уменьшению или исчезновению кожных высыпаний и ослаблению зуда. После 3 мес применения кетотифена положительный результат отмечен у 84% детей. Отдельные клинические симптомы у ряда больных сохранялись в процессе лечения, поэтому терапия у них была продолжена до 6-12 мес. Как показали клинические наблюдения, длительное лечение кетотифеном было оправдано у детей с поливалентной аллергией и частыми обострениями.
Кромогликат для перорального приема - лекарственное средство, которое предупреждает аллергические реакции на уровне слизистой оболочки желудочно-кишечного тракта. Кромогликат назначали больным кожными и гастроинтестинальными проявлениями пищевой аллергии, у которых не наблюдалось положительного эффекта от диетотерапии и антигистаминных препаратов. Кромогликат назначали в подострый период и продолжали применять в ремиссию заболевания. Дозу подбирали согласно возрасту ребенка (200-600 мг в сутки). Курсовое лечение составляло в среднем от 1,5 до 6 мес. Хороший эффект после лечения кромогликатом отмечен у 85% детей. На фоне длительного применения препарата (3-6 мес) 67% больным удалось расширить диету и постепенно ввести некоторые продукты, ранее вызывавшие у них аллергические реакции.
Антимедиаторная терапия
Для снятия острых проявлений пищевой аллергии применяют различные антигистаминные препараты I и II поколения. Среди антигистаминных препаратов I поколения наиболее эффективны клемастин, хлоропирамин, мебгидролин. Дифенгидразин и дипразин в детской практике используются реже из-за частых побочных реакций. Дозы препаратов соответствуют возрасту ребенка, а продолжительность курсового лечения составляет 7-14 дней. Доказана эффективность антигистаминных препаратов II поколения (терфенадин, лоратадин, цетиризин) при лечении пищевой аллергии у детей.
Иммуномодулирующая терапия
Одним из направлений терапии пищевой аллергии является фармакологическая коррекция нарушений иммунной системы с применением иммунокорригирующих препаратов, направленных на стимуляцию или угнетение функции клеток, участвующих в иммунном ответе. В терапии пищевой аллергии были использованы препараты тимуса, однако слишком обнадеживающих результатов не получено. Попытки проведения специфической иммунотерапии пищевыми аллергенами при пищевой аллергии пока не увенчались значительными успехами.
Ферменты и эубиотики
Для улучшения процессов расщепления антигенных субстанций пищи, коррекции ферментативных и дисбиотических нарушений, наблюдающихся при пищевой аллергии, применяются ферментные препараты (фестал, панзинорм, мезим-форте, панцитрат и др.).
Для коррекции дисбиотических изменений используют эубиотики (бифидум-бактерин, бактисубтил, колибактерин, линекс) под контролем исследования кишечного микробиоценоза. Так, линекс содержит лактобактерии (Lactobacillus acidophilus), бифидобактерии (Bifidobacterium infantis) и стрептококки (Streptococcus faecium), обладающие антагонистическим действием в отношении патогенных микроорганизмов. Линекс применяют по 1-2 капсулы 3 раза в день, курс лечения составляет 5-7 дней. Эти средства назначают в острый и подострый периоды пищевой аллергии. Длительность курсового лечения ферментными препаратами не должна превышать 2-3 нед. Повторные курсы эубиотиков при пищевой аллергии следует назначать с осторожностью.
Терапия кожных проявлений
Для купирования острых кожных проявлений пищевой аллергии широко используются фармакологические препараты с антигистаминной и антисеротониновой активностью (клемастин, лоратадин, цетиризин, терфенадин, фексофенадин). Применяются также лекарственные средства, действие которых направлено на торможение процессов секреции медиаторов аллергии (кетотифен и кромогликат натрия).
Современная терапия кожных проявлений пищевой аллергии все шире включает в себя применение наружных средств, содержащих кортикостероиды с высокой местной и низкой системной активностью. Рациональное использование наружной терапии в значительной степени повышает эффективность проводимого лечения. Исчезновение или уменьшение кожных высыпаний, а также таких симптомов, как зуд кожных покровов, боль и жжение с помощью средств наружной терапии благоприятно сказываются на психоэмоциональном состоянии ребенка.
В большинстве случаев топические кортикостероиды назначаются тогда, когда традиционная наружная терапия не оказывает положительного эффекта. На сегодняшний день врачи располагают широким ассортиментом современных топических кортикостероидных средств, среди которых в педиатрической практике предпочтение отдается препаратам нового поколения адвантану и элокому [16]. Благодаря меньшей способности вызывать местные и общие побочные реакции адвантан (0,1% метилпреднизолона ацепонат) разрешен к применению с более раннего (6-ти месячного) возраста. Оптимальное сочетание высокой противовоспалительной активности с минимальными побочными эффектами у адвантана обусловлено особенностями его структуры, которые заключаются в отсутствии атомов фтора и хлора, и наличии двух эфирных боковых цепей, позволяющих стероидной молекуле легко проникать через роговой слой кожи. В дерме происходит диэстерификация молекулы метилпреднизолона ацепоната, сопровождающаяся его биоактивацией, которая, что очень существенно, идет значительно быстрее при воспалении. Такие особенности препарата позволяют применять его лишь 1 раз в сутки и не опасаться за развитие местных и системных побочных реакций, свойственных галогенизированным глюкокортикоидным препаратам. Высокая степень безопасности адвантана, наряду с выраженной противовоспалительной активностью, разнообразие его лекарственных форм (эмульсия, крем, мазь, жирная мазь) делают этот препарат универсальным топическим кортикостероидным средством для лечения острых и подострых кожных проявлений пищевой аллергии у детей различных возрастных групп.
При осложнении вторичной пиогенной инфекцией наружную терапию начинают с применения мазей или аэрозолей, содержащих антимикробные средства.
Из клинической практики хорошо известно, что пищевая аллергия с возрастом теряет свою доминирующую роль. В этой связи следует каждые 1-3 года перепроверять переносимость пищевых продуктов. Исключение составляют аллергические реакции, возникающие на прием рыбы, морских продуктов, орехов. Они исключаются на протяжении всей жизни. Необходимо знать, что при герпетиформном дерматите и геморрагическом васкулите непереносимые пищевые продукты исключаются на всю жизнь.
Поиск новых, эффективных методов снижения частоты рецидивов пищевой аллергии обусловливает необходимость проведения более активной терапии в период ремиссии: применяются физиотерапевтическое и санаторно-курортное лечение. Залогом успешной терапии пищевой аллергии у детей является комплексная терапия, направленная на различные звенья патогенеза.
Дочке 9 месяцев, на ИВ. Прикорм с 5,5 мес. Ест каши с фруктовым пюре, детские макароны мелкие, фарш на пару, овощные пюре, фрукты кусочками, творог.
Сначала были на гидролизате (сыпало с обычной смеси), там стул был прям темно-зелёный (на гидролизате знаю, что норма), в 5 месяцев перевели на обычную смесь, аллергии не белок больше не б
Атопический дерматит отличает истинный полиморфизм высы-
паний, что зависит от возраста, гормонального фона, особенностей
иммунного реагирования.
У ребенка первый раз в жизни появилась сыпь на животе вокруг пупка, я с такой проблемой не сталкивалась, дело было вечером, врачу звонить поздно, естественно полезла в интернет. И нашла такую статью, все подробно расписано доступным языком. Может пригодится кому) Понятно, что визит к врачу никто не отменял, но самой не лишне знать что и как, я считаю...
В это сообщество, т.к. у детей дошкольного возраста и старше, оказывается, различные высыпания не столь безобидны, как у грудничков!
Часть 1. Сыпи у новорожденных и детей грудного возраста
Часть 2. Сыпи у детей младшего и старшего возраста
Появление высыпаний на коже у детей – это одна из наиболее частых  жалоб родителей. Сыпи наблюдаются при самых различных состояниях: при инфекционных, аллергических, наследственных заболеваниях, при изменении условий ухода и температуры окружающей среды, при нарушении функции вегетативной нервной системы. Правильная трактовка кожных высыпаний позволяет вовремя поставить диагноз и назначить соответствующее лечение. Во многих случаях изменения на коже являются отражением состояния внутренних органов: печени, кишечника, поджелудочной железы, почек.
жалоб родителей. Сыпи наблюдаются при самых различных состояниях: при инфекционных, аллергических, наследственных заболеваниях, при изменении условий ухода и температуры окружающей среды, при нарушении функции вегетативной нервной системы. Правильная трактовка кожных высыпаний позволяет вовремя поставить диагноз и назначить соответствующее лечение. Во многих случаях изменения на коже являются отражением состояния внутренних органов: печени, кишечника, поджелудочной железы, почек.
Напомним, что кожа состоит из верхнего слоя (эпидермиса), лежащего под ним слоя соединительной ткани (дермы) и еще глубже расположенного слоя рыхлой ткани (подкожной клетчатки), содержащего кровеносные сосуды, нервы и жировые клетки.
Элементы сыпи характеризуют таким образом:
1) пятна (макулы). Эти элементы сыпи располагаются на уровне кожи и не выступают над ее поверхностью. Красные пятна называются розеолами. Пятна коричневого цвета называются ограниченной гиперпигментацией, веснушками. Широко известно, что белые пятна - это витилиго. При прокрашивании кожи эритроцитами появляется голубая окраска пятен – это гематомы, петехии (мелкие, точечные кровоизлияния) и экхимозы (кровоизлияние размером более 1 см).
2) волдыри (уртикарии) – это плоские, слегка приподнятые, более плотные участки кожи в результате отека среднего слоя кожи – дермы. Такой элемент называют “крапивницей”.
3) узелки (папулы) – плотное образование в коже без полости. Размеры папул – от булавочной головки до чечевичного зерна.
4) пузырьки (везикулы) и большие пузыри (буллы) – это полости в расслоившейся коже, заполненные прозрачным содержимым (герпес, пузыри при ожоге).
5) пустулы (гнойные пузыри) – полость с гнойным (пустулезным) содержимым.
Субъективно сыпь чаще всего сопровождается зудом или ощущением жжения. У детей раннего возраста признаком зуда кожи является беспокойство ребенка и следы расчесов на теле и в месте максимального высыпания.
Часть 1. Сыпи у новорожденных и детей грудного возраста
Одной из самых ранних сыпей у новорожденных является токсическая эритема, которая группируется на различных участках тела, лице, конечностях. Представлена в виде макуло-папулезной сыпи красного цвета, то есть в виде пятен и узелков. В серединке узелков и пятен могут появляться и пузырьки – везикулы. Эти изменения появляются на коже ребенка на 2-3-й день жизни, сохраняются 1-2 дня и затем исчезают. Иногда кожа в последующем на этих местах шелушится. Проводятся обычные гигиенические мероприятия по уходу за новорожденным.
Серьезным патологическим состоянием новорожденного является пузырчатка (импетиго буллезное, пемфигоид). На коже ребенка появляется легкое покраснение и на нем быстро возникают упругие или мягкие пузыри размером от чечевичного зерна до пятикопеечной монеты с мутным содержимым. Чаще они локализуются на коже живота, вокруг пупка и на бедрах. Пузыри лопаются, обнажая красное основание. Возбудителями заболевания являются стафилококки, реже стрептококки или синегнойная палочка. Температура тела при этом может быть нормальная. Лечение назначает врач в зависимости от наличия признаков поражения других органов, так как возможна трансформация в различные формы гнойно-воспалительных заболеваний, в том числе сепсиса новорожденных (статья Сепсис новорожденных).
Разновидностью пузырчатки является эксфолиативный (отслаивающийся) дерматит – болезнь Риттера. Протекает более тяжело, чем простая пузырчатка. Начинается заболевание тоже с покраснения кожи на отдельных участках, обычно вокруг рта при инфицировании во время кормления, если у матери трещины сосков. После этого сыпь быстро распространяется по телу, образуя большие дряблые пузыри, которые лопаются. Верхний слой кожи после этого отслаивается неровными полосами. Кроме инфекции, причиной такого вида кожного поражения могут быть токсико-аллергические состояния – синдром Лайелла (статья “Лекарственная аллергия у детей”).
Подобные кожные высыпания в виде обширных пузырей в сочетании с отсутствием или недоразвитием ногтевых пластинок встречаются при наследственных формах буллезного эпидермолиза (наследственная пузырчатка, механобуллезная болезнь). Диагноз подтверждается при биопсии кожи и оценке ее структуры под электронным микроскопом. Течение заболевания может быть крайне тяжелым. При благоприятном течении, после 10 лет у детей кожные высыпания появляются все реже, а к 20-ти годам обычно проходят полностью. В лечении используют препараты, которые влияют на активность фермента коллагеназы - дифенин (фенитоин), антибактериальные средства и очень высокие дозы витамина А и Е.
В настоящее время повсеместно регистрируется рост числа детей с венерическими заболеваниями, в том числе с врожденным сифилисом. У новорожденных может развитьсясифилитическая пузырчатка (пемфигус люетикум). Она появляется на коже тела и лице, но наиболее характерное ее расположение – на ладонях и подошвах, где стафилококковая пиодермия развивается редко. Термин “пиодермия” обозначает гнойное поражение кожи. В местах высыпаний при сифилитической пузырчатке образуются пузырьки величиной с горошину: они плотные и заполнены прозрачной (серозной) жидкостью, которая быстро нагнаивается и мутнеет. Обычно наблюдается увеличение печени и селезенки. Диагноз подтверждается серологическими исследованиями.
У новорожденных детей возможно развитие и рожистого воспаления. Чаще оно начинается с околопупочной области и быстро распространяется на окружающие ткани. Причина – бактериальная, чаще стрептококкокая, микрофлора.
Псевдофурункулез – это разновидность гнойно-воспалительного заболевания кожи новорожденных и грудных детей, при котором происходит поражение волосяных фолликулов. На коже появляется локальное покраснение, затем мелкие пустулы (пузырьки с гноем), которые могут увеличиваться и проникать в более глубокие слои кожи, приводя к формированию небольших абсцессов.
Лечение всех гнойно-воспалительных заболеваний кожи новорожденных проводится в специализированных детских отделениях с использованием антибактериальных препаратов и иммунотропных средств.
В период новорожденности у детей кожные высыпания могут быть проявлениемаллергической реакции, связанной с питанием или приемом медикаментов. Кожа на щеках становится красной, шершавой, иногда покрывается чешуйками (молочный струп или молочная корка). Часто при этом возникают чешуйки и на волосистой части головы (гнейс). На теле могут появляться элементы крапивницы – ярко-розовые узелки, которые сопровождаются зудом и беспокойством ребенка. Как правило, кожные формы аллергии у новорожденных сочетаются с изменением изменением функции кишечника. При такой клинической картине проводится коррекция вскармливания новорожденных, назначаются противоаллергичекие средства (см. Здоровье детей/Аллергические болезни/Атопический дерматит и Аллергия на продукты питания).
При повышенной ранимости кожи, склонности к аллергическим состояниям у новорожденных детей даже при хорошем уходе могут появляться опрелости (интертриго). Это яркое покраснение кожи на большой поверхности: в складках шеи, в подмышечных впадинах, в паховых складках, на ягодицах. Кожа при опрелостях чувствительна к прикосновению, влажная, набухшая. Иногда кожа, наоборот, сухая с поверхностным шелушением, с рассеянными беловатыми наложениями. Это может быть связано с присоединением грибковой инфекции.
При раздражении кожи ягодичной области на фоне опрелостей иногда развивается ягодичная эритема в виде ярко-красных узелков, которые могут вскрываться с образованием эрозий на коже.
У новорожденных и детей раннего возраста часто появляется потница– мельчайшее выбухание поверхностного слоя кожи наподобие пузырьков ярко-розового или красноватого цвета, как правило, сыпь не сопровождается зудом. Обычная локализация такой сыпи – шейные складки, подмышечные впадины, спина и грудь.
Особенности ухода при потнице и опрелостях заключаются в систематическом купании ребенка с использованием трав с противовоспалительным действием: череда, календула, ромашка. Следует учитывать вероятность аллергии на травы и оценивать состояние кожи ребенка после каждого купания. Травы чередуют с перманганатом калия: вода для купания должна быть светло-розового цвета и не содержать кристаллов марганца. Можно использовать специальные пены для ванн серий Baby.
Высокоэффективен крем от опрелостей “Драполен”, содержащий вещество бензалконий. В настоящее время в аптеках большой выбор средств лечебной косметики для детей “с первых дней жизни”: серии Nivea, Bubchen и др. Для обработки зон опрелостей следует применять нежирные детские кремы или присыпки. В состав присыпок входит окись цинка, тальк, соединения магния, иногда – ромашка, календула. Смягчает и успокаивает раздраженную кожу экстракт с оливковым маслом. Можно использовать специальные салфетки, пропитанные растительными маслами.
В жаркую погоду важно правильно подобрать одежду ребенку и не перегревать его. Обязательны воздушные ванны.
Если, несмотря на правильный и хороший уход, у ребенка сохраняются кожные изменения, то необходимо обследовать малыша для исключения дисбактериоза кишечника, рахита, аллергического диатеза и другой патологии и подбора соответствующей терапии. При появлении признаков гнойной сыпи следует немедленно обратиться к врачу, так как у новорожденных и грудных детей очень быстро может произойти генерализация инфекции.
Часть 2. Сыпи у детей младшего и старшего возраста
Кожные высыпаний у детей этой возрастной группы чаще всего связаны с различными инфекционными заболеваниями. Как уже упоминалось выше, одним из элементов сыпи является пятно – макула. Пятнистое покраснение кожи обусловлено расширением капилляров. Такие пятна исчезают при надавливании на них пальцем или стеклянной палочкой, что позволяет отличить макулы от кровоизлияний в кожу (от петехий). Иногда в литературе кожные высыпания называют “экзантемой”.
Преимущественно пятнистые изменения на коже встречаются при следующих заболеваниях.
Корь. Вирусная инфекция, которая протекает с изменением кожи и слизистых оболочек. На слизистой оболочке щек за 1-2 дня до появления высыпаний на коже появляются типичныепятна Филатова-Коплика. Это мелкие белесоватые папулы с небольшой зоной покраснения вокруг. Сыпь на коже – крупные папулы (узелки) и пятна (макулы), величина и количество которых уменьшается в направлении голова – ноги. Сыпь чаще сливающаяся (статья “Корь”).
Скарлатина. Возбудитель – стрептококк группы А. На коже проявляется в виде мелкопятнистой сыпи. Высыпания могут быть слабо выражены, наиболее обильны они на внутренней поверхности рук (в области локтевых сгибов) и ног (в подколенных ямках), на туловище. Характерно общее покраснение лица с бледным носогубным треугольником. На второй неделе появляется грубое пластинчатое шелушение кожи. Существует высказывание, что “диагноз скарлатины можно поставить с закрытыми глазами”. Это означает, что если провести тыльной стороной ладони по участку высыпаний в направлении к центру тела, то высыпания ощущаются колючими. Это один из наиболее характерных признаков скарлатинозной сыпи. Нередко диагноз скарлатины ставят ретроспективно после перенесенной ангины на этапе появления шелушения кожи (статья “Скарлатина”).
Краснуха. Вирусная инфекция с характерным признаком – увеличение лимфоузлов на шее, особенно затылочной группы. Сыпь напоминает высыпания при кори, но более редкая и локализуется на туловище. На слизистых оболочках сыпи не бывает. Но в зеве может быть вирусная энантема в виде мелких точечных покраснений. Термин “энантема” происходит от греческих слов “расцветать внутри” и обозначает высыпания на слизистых; соответствует термину “экзантема” на коже (статья “Краснуха”).
Инфекционная эритема. Это одно из клинических проявлений инфекции, вызываемой парвовирусом В19. В англоязычной литературе данное заболевание нередко обозначается как синдром “следов от пощечин” (slapped cheek syndrome) или “пятая болезнь”.Повышение заболеваемости отмечается каждые три-четыре года, обычно в конце зимы, весной и в начале лета.
Инфекционная эритема получила название пятой болезни, корь — первой, скарлатина — второй, краснуха — третьей, болезнь Филатова-Дьюка — четвертой (в настоящее время четвертая болезнь не признается отдельным заболеванием). Инфекционной эритемой поражаются преимущественно дети в возрасте 4-10 лет. В течение двух-пяти дней и до появления сыпи клинические симптомы неспецифичны и могут включать насморк, фарингит, головную боль, тошноту, понос и общее недомогание, а также лихорадку. В это время ребенок наиболее заразен. Затем появляются кожные симптомы. Сначала на обеих щеках появляется ярко-красная сыпь, при этом вокруг рта кожа бледная, что похоже на следы от пощечин. Через несколько дней на туловище и конечностях появляется вторичная эритематозная пятнисто-папулезная сыпь. Затем она претерпевает обратное развитие, образуя “кружевной”, сетчатый рисунок. Эти вторичные высыпания варьируют по выраженности и продолжительности. У некоторых больных рецидивирующая сыпь может наблюдаться неделями.
Экзантема внезапная (Subitum). Так называемая шестая болезнь – острая вирусная инфекция детей в возрасте до 3-х лет. Возбудитель – разновидность герпес-вируса. Заболевание характеризуется внезапным повышением температуры тела до очень высоких цифр с признаками раздражения мозговых оболочек. На 3-5-й день болезни температура тела снижается и появляется краснухоподобная сыпь в виде розеол и папул. Высыпания на коже держатся от нескольких часов до нескольких дней. Высыпания слегка приподняты над поверхностью кожи, появляются в большом количестве на туловище и шее, более умеренны на лице и конечностях.
Вирусный гепатит. В некоторых случаях заболевания на лице ребенка, а также на руках появляется крупно-пятнистое покраснение на фоне желтухи (Статья “Вирусный гепатит А”).
Менингококковый менингит. Бывает экзантема средней величины в сочетании с довольно крупными кровоизлияниями в кожу. Характерны менингеальные симптомы: рвота, ригидность затылочных мышц, беспокойство, высокая температура тела.Сепсис бактериальный. Кожные высыпания напоминают сыпь при скарлатине. Появляется сыпь одновременно с другими клиническими признаками сепсиса: высокая температура тела, гнойные очаги в различных органах, выраженная интоксикация (статья “Сепсис новорожденных”).
Брюшной тиф. Характерно появление розеол в виде округлых редких участков покраснения кожи диаметром до нескольких миллиметров. Высыпания появляются в течение первой недели заболевания, чаще расположены на животе. Важными диагностическими признаками является высокая температура тела, увеличение селезенки, апатия и вялость (статья “Брюшной тиф” в Ликар-инфекционист).
Инфекционный мононуклеоз, ЕСНО-, Коксаки А вирусные инфекции. Экзантема при этих заболеваниях мелко- или среднепятнистая. Изменения на слизистых оболчках бывают не всегда. Ангина характерна для инфекционного мононуклеоза, а герпетическая ангина – для инфекции Коксаки А. При вирусной инфекции Коксаки А16 может быть и макуло-папулезная сыпь на ладонях и стопах, иногда с отдельными пузырьками (синдром кисть-стопа).
Слизисто-кожный лимфатический (лимфоузелковый) синдром (синдром Кавасаки).Заболевание относится к группе ревматических поражений. Основные симптомы: резистентная к антибиотикам лихорадка в течение более 5 дней; двусторонний конъюктивит; типичные изменения губ и полости рта (губы сухие, отечные, гиперемированы, с трещинами, малиновый язык, диффузное покраснение слизистой полости рта, фарингит); изменение кистей и стоп (эритема на ладонной и подошвенной поверхностях, отечность кистей и стоп, шелушение пальцев кистей и стоп в периоде выздоровления); полиморфная сыпь, преимущественно на туловище; острое негнойное припухание шейных узлов.
Кольцевидная (анулярная) эритема. Развивается при ревматических заболеваниях. Имеет вид колец нежно-розового цвета. Чаще высыпания расположены на передней поверхности туловища и могут остаться незамеченными. Зуд обычно отсутствует.
Узловатая эритема (эритема нодоза). Большие, приподнятые пятна красного или сине-красного цвета, чаще на передней поверхности голеней, а также на плечах и лице. Высыпания обычно болезненные, их появление сопровождается повышением температуры. Заболевание расценивают как проявление повышенной чувствительности к стрептококковой инфекции или к медикаментам, чаще сульфаниламидам. Может наблюдаться при вирусной инфекции, язвенном колите и саркоидозе.
Экссудативная многоформная эритема (синдром Стивенса-Джонсона). Реакция повышенной чувствительности (гиперергическая) на инфекции или медикаменты. Экзантема на коже характеризуется большими округлыми пятнами светло-розового, а затем синеватого оттенка. Центр пятен постепенно бледнеет и появляются папулы и пузыри, которые отслаиваются и обнажают поврежденную кожу (синдром обожженной кожи). При сочетанном поражении кожи и слизистых заболевание носит название синдром Лайелла.
Системная красная волчанка. Относится к группе диффузных заболеваний соединительной ткани – коллагенозам. Хроническая экзантема проявляется изменением кожи на обеих сторонах носа в виде бабочки, реже кореподобной сыпью на туловище и конечностях с небольшим шелушением. Другие симптомы: лихорадка, поражение суставов, поражение легких, сердца, почек, лимфоузлов, печени и селезенки. В крови высокая СОЭ, специфические ЛЕ-клетки.
Дерматомиозит. Также относится к коллагенозам. Поражаются кожа, подкожная клетчатка, мышцы. Сиреневато-красные пятна локализуются преимущественно вокруг глаз, реже на конечностях. Отмечаются общая слабость, небольшая лихорадка, апатия, адинамия. Прогрессирует мышечная слабость.
Псевдосепсис, аллергический субсепсис Висслера. Также относится к группе ревматических заболеваний. Разнообразная пятнистая или уртикарная (как крапивница) сыпь быстро проходит, но склонна к рецидивированию. Клиническая картина напоминает сепсис, но нет гнойных очагов и бактерий в крови: тяжелое общее состояние ребенка, повторные подъемы температуры тела до высоких цифр, лейкоцитоз, высокая СОЭ, увеличение лимфоузлов, печени и селезенки, боль в суставах.
Розовый лишай. Острый дерматоз вирусной природы. На коже туловища появляются обычно многочисленные овальные розового цвета пятна диаметром 15-20 мм. На поверхности пятен бывает легкое шелушение, несколько усиливающееся по краям, легкий зуд.
Псориаз. Красноватые очажки на коже, вначале величиной с булавочную головку, затем достигающие размера монеты и постепенно увеличивающиеся. Пятна покрыты плотно фиксированными чешуйками. После удаления чешуеек появляются кровоточащие точки. При точечном псориазе высыпания мелкие в виде папул, чаще красноватые, реже желтые. Они появляются в начале заболевания или сопровождают крупные очаги псориаза, симметрично располагаясь на локтях, коленях и туловище.
Пятнистое покраснение кожи с уртикарными изменениями (с крапивницей)
Крапивница, возникающая при локальном внешнем раздражении может быть связана с влиянием растительных, животных ядов (медузы, комары, жалящие и кровососущие насекомые), химических веществ. Известна холодовая и тепловая (холинергическая) крапивница.
Крапивница, возникающая при внутреннем воздействии аллергенов является проявлением аллергической реакции немедленного и замедленного типа (пищевая, лекарственная, поствакцинальная аллергия). Во всех случаях крапивницы на коже следует помнить о возможности аналогичных высыпаний на слизистой оболочке зева, гортани, дыхательных путей, которые могут сопровождаться нарушением дыхания и глотания (Статьи “Аллергия на продукты питания”, “Лекарственная аллергия”).
Преимущественно пузырьковая сыпь
Обычно пузырьковые (везикулезные) высыпания появляются на фоне пятнистых изменений. После прорыва пузырьков образуются эрозии и язвы. Одновременно с везукулами очень часто бывают и папулы (узелки).
Ветряная оспа. Высококонгагиозное вирусное заболевание. Новые высыпания появляются волнообразно. Это приводит к тому, что на 3-й день болезни на коже одновременно наблюдаются папулы, везукулы и корочки. Поражение волосистой части головы позволяет отличить ветрянку от строфулюса (детской почесухи). Местно при ветряночной сыпи можно использовать противогерпетические мази, содержащие ацикловир (герпевир, зовиракс).(См. статью “Ветряная оспа”)
Герпес зостер (опоясывающий лишай). Вызывается герпес- вирусом. Высыпания в виде папул и везикул появляются группами по ходу нервных пучков: на лице, в межреберных промежутках, на туловище. До появления сыпи ощущается очень сильная боль в соответствующей зоне. Возможно сочетанное поражение глаз, мозговых оболочек.
Герпес симплекс (простой). Чаще локализуется на границе слизистой оболочки губ (герпес лабиалис). Высыпаний могут локализоваться в области половых органов – герпес генитальный. Пузырьки размером до чечевичного зерна располагаются преимущественно группами, часто рецидивируют в одном и том же месте. Высыпаниям предшествует зуд и покалывание в соответствующей зоне. Провоцирует появление сыпи переохлаждение, перегревание на солнце, стрессы, изменение гормонального фона.
Контагиозное импетиго. Заболевание, вызываемое стрептококками или стафилококками. Иногда возникают вспышки в детских коллективах. Пузырьки малого и среднего размера чаще появляются на лице и волосистой части головы. Высыпания возникают волнами, повторно и с рецидивами. Тонкий пузырь лопается, секрет подсыхает и образуются желтые корки. В отдельных случаях импетиго возникает как осложнение гнойного отита с перфорацией барабанной перепонки, как вторичная инфекция кожи при расчесах на фоне педикулеза, чесотки, детской почесухи или крапивницы. Может осложняться развитием гломерулонефрита.
Порфириновый дерматоз (болезнь Гюнтера). Заболевание связано с повышенной чувствительностью кожи к солнечному свету. В начале лета остро возникает покраснение кожи вплоть до образования пузырей. В последующем на месте пузырей остается пигментация. Причина: нарушение порфиринового обмена, которое сопровождается также поражением селезенки и развитием гемолитической анемии.
Таким образом, изменения на коже у детей могут быть самыми разнообразными, нередко сочетаются различные элементы сыпи. Нередко детские инфекционные заболевания (корь, краснуха) из-за проводимой вакцинации протекают стерто с единичными элементами сыпи. Несвоевременное распознавание этой группы болезней может привести к развитию осложнений и дополнительному инфицированию окружающих. Ветряная оспа у детей старшего возраста при нетяжелом течении заболевания может напоминать стрептодермию, что ведет к необоснованному применению антибактериальных средств.
При появлении каких-либо высыпаний у ребенка следует как можно скорее проконсультироваться у врача-педиатра или дерматолога для правильной оценки характера сыпи и назначения соответствующего лечения.
Источник: http://www.uaua.info/zdorovye-uhod/article-8530-kozhnyie-syipi-u-detey/
Диагноз ставится клинически ( критерии разработаны United Kingdom Working Party) и основывается на наличии хронического, повторяющегося в виде обострений, зудящего воспаления кожи, чаще поражающего сгибательные поверхности суставов.
Какие симптомы целиакии?
Негативизм, капризность, беспокойный сон.
От глютена нарушается состояние кишечника, полезные бактерии гибнут, а патогенные поселяются, что с ними ни делай, снова и снова, и отравляют организм.Кишечник воспаляется и не усваивает даже то, что расщепилось,человек недополучает питательные, строительные вещества, витамины...
Аммиак - продукт распада - поступает в кровь и отравляет мозг,
мозгу не хватает определенных аминокислот для синтеза возбуждающих нейротрансмиттеров, поэтому из того, что есть, синтезируются подобные им вещества, но они тормозящие - и детки перестают говорить и делать.
Не существует типичной целиакии. Диапазон начинается с тех, кто не имеет никаких симптомов (бессимптомная или "скрытая" форма заболевания) до экстремальных случаев когда у пациентов постоянные проблемы с газовыделением, вспучиванием, поносом и потерей веса из-за синдрома недостаточности всасывания. Есть два различных выражения симптоматики при экстремальном проявленияцелиакии
• Поносы • Запоры • Стеаторрея (жирный стул, который плавает на поверхности, вместо того чтобы утонуть) • Абдоминальная боль • Чрезмерное газоотделение • Любые проблемы, ассоциирующиеся с недостатком витаминов • Недостаток железа (анемия)
• Хроническое утомление • Вялость • Потеря веса • Боли в костях •
Анормальная чувствительность кожи • (парестезия, спонтанно возникающее неприятное ощущение онемения, покалывания, жжения и т.п.), включая жжение, пощипывание, зуд, покалывание • Отеки
• Головная боль • Периферийная нервная система (покалывания в пальцах рук и ног) Некоторые говорят о таких симптомах: • Белые пятна на ногтях
• Тревожное состояние после принятия глютена внутрь • Чувство жжения в горле
У детей симптомы могут включать в себя:
• Задержку в развитии • Бледность • Капризы, раздражительность • Неспособность концентрироваться
Итог В добавление ко всему этому, дерматит, серьезное заболевание (высыпания на голове, локтях, коленях и ягодицах) связано с целиакией. Реакция на применение в пищу продуктов из глютена может быть немедленной или замедленной - через день, неделю и даже месяцы. Самое поразительное в целиакции то, что нет двух людей, которые имеют одинаковый набор симптомов или реакций. Человек может иметь несколько симптомов из тех, что перечислены выше, несколько из них или не одного. Есть даже случаи, когда ожирение является симптомом целиакии.
Информационный центр Целиакия
Если вы не знаете, что такое атопический дерматит, то этот пост http://www.babyblog.ru/user/julaysha/213225?srcid=22441981 поможет прояснить клиническую картину. Я о данном заболевании знаю по своим детям, а сын заболеть им умудрился даже в пятилетнем возрасте. Пошли мы к врачу, так нам прописали ванны с чередой и мазь Бепантен наружно. Я сразу в аптеку побежала: купила все необходимое и незамедлительно преступила к лечению. Два раза день купала его в отваре череды, а после просушивания кожи обрабатывала очаги сыпи Бепантеном. Особенно сильно страдали складки кожи, а очаги патологии располагались, как правило, на внутренней поверхности локтя и коленей, в области шеи, между пальцами рук и около пупка. Эти пятна только расстраивали, а сын постоянно их чесал, делая еще больше по размеру.
Так получилось, что период с 5,5 до 6,5 оказался очень насыщенным... было как приятное так и не очень
http://www.babyblog.ru/community/post/opt/1718977 закупка
ОДЕЖДА и КОСМЕТИКА!!!!!
Обновила 11.10.2014
ПРИШЛИ СУПЕР ДУШИ Skin Cares!!!!
Девочки, насколько чернослив сильный аллерген? У дочери 6 мес атопический дерматит, уже около 2 месяцев но на еду (начали прикорм недавно) высыпаний не было. Ввели брокколи, кабачок, морковь и тыкву - все прекрасно. Из-за проблем со стулом решила добавля...
Всех приветствую. :)
главный пост тут
КЛИНИЧЕСКАЯ КАРТИНА
Первичная целиакия обычно проявляется в возрасте 6 месяцев. Из-за возникновения болезни в раннем детском возрасте возможна задержка роста и развития.
Более раннему развитию способствует искусственное вскармливание. Болезнь характеризуется упорными поносами (до 10 раз в день) после употребления в пищу продуктов содержащих глиадин (хлеб, макаронные изделия, манная и геркулесовая каши, печенье и другие мучные и кондитерские изделия, паштеты, сосиски, колбаса, мясные супы, мясные соусы).
По мере прогрессирования заболевания развивается нарушения всасывания питательных веществ, сопровождающиеся потерей аппетита, отставанием в весе, росте и другими симптомами (синдром мальабсорбции), с последующим расстройством обмена веществ, истощением и обезвоживанием организма. Потеря массы тела зависит от тяжести и обширности поражения тонкой кишки. Значительная потеря массы тела даже при выраженной недостаточности всасывания до определенного времени компенсируется увеличением количества потребляемой пищи, поскольку многие больные имеют повышенный аппетит. Возникающая при тяжелом заболевании анорексия приводит к быстрому и резко выраженному похуданию. Истинная потеря массы тела может маскироваться задержкой жидкости в организме вследствие гипопротеинемии (когда уровень белка в плазме крови аномально низок). Дети вялы, адинамичны, раздражительны, плохо адаптируются к окружающей обстановке, отмечается расстройство сна. Кишечник вздут. При пальпации живота определяется шум плеска и флюктуации (симптом наличия жидкости в замкнутой полости с эластичными стенками), устанавливается истончение и гипотония, то есть снижение активности кишечной стенки, диастаз прямых брюшных мышц (проще говоря «круглый живот»), иногда гепатоспленомегалия (одновременное увеличение печени и селезенки). Кал обильный, пенистый, белесоватый, с жирным блеском. Вес кала за сутки достигает 1-1,5 кг и более (при норме 80-100 кг). В копрограмме преобладают жирные кислоты и мыла. При целиакии наблюдаются явления вторичной экссудативной энтеропатии - выход и потеря белков плазмы через кишечную стенку, гипопротеинемия, развитие отечного синдрома (отек). Вместе с белками плазмы ребенок теряет значительное количество жирных клеток, что сопровождается нарушением жирового обмена, расстройством всасывания жиров и жирорастворимых витаминов. Чаще нарушается всасывание витамина D, вследствие чего у ребенка развиваются рахитоподобные изменения скелета, остеопороз, кариес зубов; наблюдаются спонтанные переломы костей нижних конечностей. В крови отмечается снижение уровня кальция и фосфора, уменьшение активности щелочной фосфатазы (это белок, находящийся во всех тканях организма, больше всего в печени, желчных протоках и костях).
При целиакии происходит нарушение углеводного обмена, о чем свидетельствует низкий уровень глюкозы в крови натощак, а также плоская сахарная кривая при проведении пробы на толерантность к глюкозе (сахарный диабет). Вследствие недостаточного всасывания железа у больных развивается гипохромная анемия. Гипохромная анемия - это анемия, вызванная снижением содержания гемоглобина (белок ответственный за доставку кислорода из легких к тканям организма и за возвращение углекислого газа из тканей в легкие) в эритроцитах (красные кровяные тельца). Внешнесекреторная функция поджелудочной железы при целиакии страдает мало и в отличие от муковисцидоза (системное наследственное заболевание, при котором поражаются все органы, которые выделяют слизь) снижение активности наблюдается только в период обострения.
Целиакия протекает волнообразно, периоды обострения чередуются с периодами некоторого улучшения состояния.
Кроме основных проявлений у больных отмечаются общие симптомы витаминно-минеральной и белковой недостаточности: частые ОРВИ, мышечная слабость, парастезии с потерей чувствительности, мышечные судороги вплоть до тетании, обмороки, выпадение волос, дистрофические изменения и ломкость ногтей, повышенная кровоточивость - от мелкоточечных кровоизлияний до тяжелых носовых кровотечений, фолликулярный гиперкератоз (кожное заболевание, проявляется в виде мелких красных прыщиков-бугорков), хейлиты (воспаление красной каймы, слизистой оболочки и кожи губ, проявляющееся краснотой, большим или меньшим отеком, шелушением, трещинами, корками), рецидивирующие стоматиты (воспалительное заболевание слизистой оболочки полости рта), гипопротеинемические отеки (отеки, возникающие из-за недостаточного усвоения или поступления белка с пищей ), аномальная, немного повышенная температура (38.8 - 37.5), которая сохраняется длительное время без каких-либо внешних признаков. При дефиците витамина А нарушается сумеречное зрение или появляется «куриная слепота».
Для тяжелых форм нелеченной целиакии характерны анемия (малокровие), снижение уровней электролитов (вещества, растворы которых проводят электрический ток), витаминов, бикарбонатов (соли угольной кислоты), альбумина (белки, синтезируемые печенью), холестерина (жироподобное вещество, необходимое в организме для создания клеток, выработки гормонов, витамина D, играет важную роль в иммунной системе), липидов в крови. Для более легких форм целиакии вышеназванные изменения избирательны. К сожалению, нет ни одного симптома, который бы встречался у 100% больных целиакией, что ведет к множеству диагностических ошибок, поэтому целиакию называют «Великий мим», который подражает множеству заболеваний.
При длительном течении нераспознанной целиакии, повышается риск возникновения опухолей и опухолевидных образований желудочно-кишечного тракта и другой локализации и ассоциированных с целиакией аутоиммунных заболеваний - сахарного диабета 1 типа, аутоиммунного тиреоидита (хроническое воспаление ткани щитовидной железы), болезни Аддисона (хроническая недостаточность коры надпочечников), системной красной волчанки, склеродермии (диффузное заболевание соединительной ткани, в некоторых случаях может поражать и внутренние органы), миастении (аутоиммунное нервно-мышечное заболевание, характеризующееся патологической, быстрой утомляемостью мышц), ревматоидного артрита (заболевание, при котором иммунная система ошибочно атакует синовиальные оболочки (тоненькие мембраны, полностью покрывающие суставы)). Чаще всего подвергаются поражению суставы запястий, пальцев, коленей, ступней и локтей, алопеции (заболевание, для которого характерны выпадение имеющихся на голове волос и нарушение процесса роста новых волос), герпетиформного дерматита (хроническое рецидивирующее поражение кожи, проявляющееся полиморфной сыпью в виде эритематозных пятен, пузырей, папул, волдырей и сопровождающиеся выраженным зудом и жжением), первичного билиарного (желчного) цирроза печени.
Атипичные малосимптомные формы: встречаются у 35% детей, в основном в возрасте 7-9 лет.
Преобладают внекишечные клинические проявления в виде железодефицитной анемии, геморрагического синдрома, эндокринных нарушений, полиартралгий (боль, ощущаемая во многих суставах одновременно или последовательно), задержки физического развития, полового и умственного развития, аменореи (отсутствие менструации). Часто отмечаются изолированные проявления метаболических нарушений. Метаболизм - это процесс обмена веществ. Отсутствие аппетита непостоянно, рвота наблюдается редко, клинические симптомы кишечных дисфункций наблюдаются кратковременно и бывают связаны со значительными пищевыми нагрузками. Гипотрофия, являющаяся постоянным симптомом, касается массы тела, но не роста.
В начальные сроки болезни устанавливаются как правило диагнозы: кишечная инфекция невыясненной этиологии, дисбактериоз (представляет собой состояние микробного дисбаланса на теле или внутри него) кишечника, сепсис (народное название - заражение крови), рахитоподобный синдром. Возможны изолированные проявления в виде хронического запора, рецидивирующего острого поноса без наличия патогенной кишечной флоры, хронической диареи, на которую не оказывает влияние обычное диетическое лечение. Анорексическая форма (когда анорексия является доминирующим симптомом), сопровождается рвотой при насильственном питании и гипотрофией, но поноса не наблюдается. На отсутствие аппетита не оказывают влияние медикаменты.
Почти всегда наблюдаются изменения поведения: дети не смеются, не проявляют интереса к окружающему, равнодушны к игрушкам, замкнуты, погружены в собственный мир, могут оставаться неподвижными часами, непрерывно раскачиваясь.
Изолированная геморрагическая форма. Характеризуется энтероррагией (кишечное кровотечение), остро наступающим кровянистым поносом, подкожными гематомами, вызванными дефицитом витамина К с удлинением протромбинового (отвечает за свертываемость крови) времени и исчезающими через 24-48 ч после введения витамина К.
Изолированная анемическая форма. Физическое развитие ребенка нормально. Пищеварительных расстройств нет. Наблюдается гипохромная железодефицитная анемия. Кроме того, уровень фолиевой кислоты в сыворотке крови низок, что выражается в наличии мегалоцитарной анемии (анемия, при которой красные клетки крови имеют больший размер, чем обычно) и мегалобластического (родоначальная клетка эритропоэза, отличающаяся аномальной формой и необычно крупными размерами; эритропоэз - одна из форм красных кровяных клеток) костного мозга. В связи с поздней диагностикой и отсутствием адекватной терапии у детей наблюдаются изолированные метаболические формы - декомпенсированные обменные изменения:
- гипокальцемия и гипофосфатемия, приводящие к тяжелому остеопорозу, парастезиям (необычное ощущение онемения кожи), уменьшению плотности костного вещества, спонтанным переломам;
- тетанические судороги (последствия гипокальциемии и гипомагнезиемии), эпи-припадки; - развитие отеков, вызванных протеинемией в результате фекальной потери протеинов плазмы;
- мышечная гипотония (состояние пониженного мышечного тонуса), слабость, сосудистая дистония, обусловленные гипокалиемией, гипонатриемией.
Вегетососудистой дистонией называется многосимптомный синдром, затрагивающий различные системы и органы человеческого организма. Основное воздействие со стороны вегетативной нервной системы оказывается на периферические нервы. Страдает также и сердечно-сосудистая система. Одним из типичных проявлений ВСД является дистония сосудов головного мозга. Повышенная утомляемость, холодные конечности, иногда непонятное чувство тревожности, появившееся ниоткуда и также быстро проходящее, частые головные боли, нарушение сна, непонятные ощущения в области сердца, панические атаки, гипертонические кризы. Все это проявление одного симптома - вегетососудистой дистонии. Латентная форма встречается у 15% больных. Клинические признаки заболевания отсутствуют. Часто наблюдается у родственников больных целиакией.
Болезнь впервые проявляется во взрослом (после 30 лет) или даже в пожилом возрасте. Однако, при тщательном знакомстве с анамнезом выясняется, что в детские годы эти больные обычно отставали в физическом развитии, нередко у них был снижен уровень гемоглобина или наблюдались нерезко выраженные признаки гиповитаминоза (стойкие трещинки в углах рта, глоссит и т.д.). В крови больных определяются специфические антитела для целиакии.
Сроки манифестации целиакии связаны со степенью выраженности основного дефекта, возможна также различная чувствительность к глиадину у конкретных больных.
Основные клинические проявления целиакии:
1. Снижение аппетита, повышение его или смена периодов полного отсутствия до резкого увеличения.
2. Рвота с различной кратностью - от редкой до ежедневной. Может появляться при насильственном питании.
3. Испражнения объёмисты, кашицеобразные или водянистые, светлые или «разноцветные» со зловонным запахом, плохо отмывающиеся, дефекация нормальная, но может участиться. Подобный стул может отмечаться периодически в течение жизни.
4. Увеличение окружности живота определяемое по индексу Андронеску (процентное отношение окружности живота к росту). Нормальные значения составляют 50 - 52% у детей до 1,5 лет и 41 - 42% старше 2 лет.
5. Отставание массы тела и роста от возрастных показателей. Гипотрофия выражается в основном в изменении массы тела, которая показывает волнообразную кривую и неустойчивость в зависимости от того, была ли у ребенка дефекация или нет.
6. Боли в животе, локализующиеся в околопупочной области. Чаще нарастание болевого синдрома происходит через 3-5 часов после приёма пищи. Характер болей от тупых разлитых до острых. Боли проходят самостоятельно или после дефекации.
7. Проявление фосфорно-кальциевой недостаточности - боли в костях, ночные, при физической нагрузке, переломы при неадекватной травме, поражение зубной эмали, кариес зубов.
8. Изменение поведения: ребенок апатичен, печален, безучастен ко всему окружающему, сильно привязан к своей матери. Настроение ребенка непостоянно, он капризен и ему ни в чём нельзя угодить, ко всему настроен враждебно, в особенности во время еды. Сон неспокойный. Однако интеллектуальное развитие ребенка остается нормальным.
9. Проявление сопутствующей пищевой аллергии - атопический дерматит, респираторный аллергоз.