В список первоочередных лабораторных исследований входят:
- Клинический анализ крови выявляет уровень гемоглобина и эритроцитов, позволяя предо...
Обновлено:
В список первоочередных лабораторных исследований входят:
Основная опасность возникает, когда у будущей материи отрицательный резус-фактор. По статистике - это всего 15% от общего количества. Положительный резус не дает развиться конфликту и проблем не возникает. Для определения этого свойства крови достаточно провести общий анализ.
Резус может передаваться ребенку от отца. Если у женщины он негативный, а у мужчины позитивный, то необходимо провести несколько проверок на протяжении всей беременности. Резус-фактор крови плода узнают уже на ранних сроках беременности.
При первой беременности шанс негативного влияния этого явления небольшой. Так как иммунитет еще не начал активно вырабатывать антитела к отличительному резусу будущего новорожденного.
При второй беременности и в дальнейшем нужно уделить особое внимание возможному конфликту. Существует ряд эффективных решений, которые помогут решить проблему и сохранить здоровье ребенку. Главное, вовремя сделать все тесты.
Группа крови и резус-фактор у каждого организма отличается. При смешивании начинают возникать ряд нарушений в работе многих органов, в том числе жизненно важных. До того, как кровь научились детально анализировать, переливание было очень рискованным решением.
В процессе вынашивания происходит гемолитическое нарушение. Много антител, выработанных в организме матери, появятся в крови плода и начнут активно бороться с положительным резусом.
Нарушения могут касаться головного мозга и других жизненно важных органов. Если у женщины отрицательный резус-фактор, необходимо использовать специальные методы лечения и принимать лекарства. Современные методы значительно снижают негативные последствия.
Смешивание крови приводит к выработке специальных антител. Они остаются в крови матери на всю жизнь и во время второй беременности могут нанести значительный вред плоду. Факторы, влияющие на выработку антител.
Выработка антител никак не влияет на здоровье организма после родов. Их можно обнаружить только после прохождения специального теста. Лучше узнать резус-фактор при планировании беременности во второй раз, чтобы она не привела к негативным последствиям.
Если вовремя не провести диагностику, и не иметь представления о состоянии крови матери заранее, то можно получить ряд неприятных последствий. В процессе вынашивания ребенка будут наблюдаться признаки гемолитического заболевания. Часто возникают небольшие нарушения в работе органов. На этапе развития плода любое отклонение может привести к необратимым нарушениям.
Если роды проведут успешно, то резус-конфликт матери и плода окажет негативное влияние на состояние новорожденного. Может развиться желтуха и анемия. Из-за недостатка кислорода наблюдались серьезные нарушения мозга и сердца.
Первым делом нужно провести анализы супругов и узнать резус-фактор обоих. Если у женщины он положительный, то конфликт развиться не может. Лечение начинается в случае отрицательного резуса у женщины и положительного у ребенка.
Шанс начала синтеза антител составляет 50%, только в случае наличия у плода положительного резуса. Далее проводится тест на активацию иммунной системы женщины. Это нужно сделать на 28 неделе беременности.
Отрицательный резус-фактор у женщины с противоположным показателем у ребенка приводит к конфликту.
Согласно методике лечения, необходимо провести инъекцию иммуноглобулина. Проводить процедуру рекомендуют на 7-8 месяце, в зависимости от прохождения процедур, которые повлекли за собой смешение крови.
После родов иммуноглобулин вводят повторно в течение 3 дней. Процедура предотвратит образование антител, что позволит иметь детей в будущем. Рекомендуем самостоятельно следить за сроками инъекций, дополнительно напоминать об этом лечащему врачу.
Инъекции защищают организм на 3 месяца. Их необходимо регулярно проводить при последующей беременности, в случае выкидыша или аборта. Некоторые специалисты рекомендуют проводить дополнительные анализы каждый месяц.
Существует несколько способов определения Rh:
Экспресс-методы применяют чаще остальных. Они быстрые и несложные. Используется специальные реагенты, которые смешивают со свежим анализом из пальца или вены.
Достаточно всего одной капли крови. Ее смешивают с антирезусной сывороткой группы АВ и помещают пробирку в центрифугу. Ожидаемая реакция начинается уже после первой минуты.
После наблюдения в течение некоторого времени, добавляют 2 миллилитра физраствора. Это исключает неспецифическую агрегацию эритроцитов. Появление крупных хлопьев на фоне прозрачной жидкости (агглютинация) свидетельствует о положительном Rh. Однородная розовая жидкость говорит о Rh-.
По исследованиям видно, что при первом вынашивании ребенка, гемолиз возникает крайне редко. Это связано с вырабатыванием специальных антител типа IgM. Их размеры довольно крупные и они практически не могут перейти к плоду.
При следующей беременности производится белок- IgG. Он легко попадает через плаценту и приводит к распаду гемоглобина и появлению вредного токсина. Токсин повреждает органы, нарушает их нормальную работу.
Для наглядного понимания вероятности возникновения конфликта была составлена специальная таблица.
По ней видно, какая группа крови подвержена этому событию и как Rh отца влияет на малыша. При 1 группе конфликт не развивается вовсе.
Таблица составлена на основе исследований и понимания взаимодействия эритроцитов при смешивании. Она также будет полезна в случае переливания крови. Рекомендуем запомнить собственный Rh и группу крови, эта информация пригодится в жизни.
В этом случае обычно не проводят дополнительных тестов. Но учитывая небольшую вероятность ошибки при анализе группы, лучше перестраховаться и при вынашивании ребенка сделать новый анализ.
Процесс гемолиза наносит большой вред организму, так как действует практически на все органы. Он приводит к накоплению жидкостей в полостях. С наличием антител матери в крови необходимо бороться.
Сразу это сделать проблематично, даже после рождения процесс разрушения продолжается. Это явление получило название гемолитическая болезнь новорожденных. Резус-конфликт по группам крови часто приводит к выкидышам и другим проблемам с вынашиванием ребенка.
В первую очередь, будущая мама сама должна заботиться о своем здоровье и не рассчитывать на тщательную работу врачей. Для этого рекомендуем заранее узнать свои показатели крови и мужа, чтобы исключить или подготовиться к вероятному конфликту. Ваша задача максимально уменьшить риски при вынашивании ребенка.
Этот вопрос еще до конца не решен и мнения врачей разделились. Некоторые считают, что пока антитела материи не выведены в полном объеме из крови малыша, от кормления стоит воздержаться. Другие утверждают, что молоко не влияет на состояние здоровья.
Если внимательно наблюдать за изменениями в здоровье новорожденного, делать тесты, то будет видно, есть ли негативное влияние от кормления. Хорошие клиники имеют необходимое оборудование и специалистов, которые будут следить за состоянием малыша.
Разный резус-фактор у родителей - это не повод воздержаться от детей. Последние исследования показали, что всего 0,8% женщин с Rh- сталкиваются с этой проблемой. При должном и своевременном лечении, конфликт можно нейтрализовать без последствий.
Имея отрицательный Rh, достаточно вовремя делать анализы и при необходимости провести несколько инъекций. Регулярно наблюдая за состоянием плода во время вынашивания и проводя тесты, последствия резус-конфликта для ребенка сведутся на нет.
Стоимость таких процедур небольшая, они безболезненны и не занимают много времени. Лучше сразу обратиться к хорошим специалистам, которые разбираются в этом вопросе. В таком случае, иногда нанимают отдельного врача, который будет работать над этой проблемой.
Данный материал носит исключительно ознакомительный характер, перед использованием изложенной информации необходимо обязательно проконсультироваться со специалистом.
Витамины и минералы, играющие важную роль в формировании плода
Витамин B6 (пиридоксин)
Это один из самых «важных» витаминов при беременности, когда потребность в нём возрастает на 30 %.
Витамин В6 необходим для производства аминокислот, из которых синтезируются белки - основной «строительный материал» клеток растущего организма. Этот витамин также участвует в кроветворении. Кроме того, витамин В6 регулирует процессы торможения в нервной системе, то есть уменьшает раздражительность и агрессивность, на которые часто жалуются беременные женщины, а ещё чаще - их близкие. Витамин В6 очень важен для будущего ребенка - он обеспечивает правильное развитие мозга и нервной системы . Но женщине он тоже необходим, так как уменьшает проявление токсикозов в первой половине беременности.
Дефицит витамина В6 в организме женщины вызывает нарушения в работе нервной системы, анемию, болезни желудочно-кишечного тракта. У беременных дефицит витамина В6 повышает вероятность развития судорожного синдрома (возникновение судорог в конечностях). Признаками дефицита пиридоксина при беременности являются тошнота, упорная рвота, снижение аппетита, раздражительность, бессонница .
Обратите внимание! Кариес у беременных, особенно начавшийся и резко усилившийся во время беременности, как правило, говорит о недостаточности пиридоксина в организме беременной женщины.
Фолиевая кислота (витамин В9)
Фолиевая кислота расходуется не только на формирование тканей плода. Она необходима для обновления и восстановление клеток матери. (Процесс отмирания одних клеток и замена их на новые, «молодые», происходит в организме любого человека постоянно). Экспериментальные данные показывают, что прием фолиевой кислоты некоторое время перед зачатием и в течение беременности снижает риск появления дефектов нервной трубки у новорожденных на 75 %.
Фолиевая кислота играет важную роль в формировании ткани плаценты и новых кровеносных сосудов в матке. Потому недостаток фолиевой кислоты в период беременности может привести к её преждевременному прерыванию.
Дефицит фолиевой кислоты может проявиться через 1-4 недели в зависимости от особенностей питания и состояния организма. Ранние симптомы нехватки витамина В9 - это утомляемость, раздражительность и потеря аппетита.
Практически всегда врачи прописывают беременным препараты, содержащие фолиевую кислоту, а также настоятельно рекомендуют её прием и при планировании беременности.
Витамин В12
Витамин В12 играет большую роль в процессах овуляции, поэтому необходим для наступления беременности. Недостаток этого вещества может привести либо к отсутствию овуляции, либо к прекращению развития оплодотворенной яйцеклетки, что ведет к выкидышу на ранней стадии беременности. Есть данные, что терапия витамином В12 во многих случаях увеличивает вероятность успешного зачатия. Женщины, которые испытывают нехватку витамина В12, подвергаются повышенному риску бесплодия и повторяющихся выкидышей.
При бесплодии и повторяющихся выкидышах целесообразно провести тест на уровень витамина В12 в организме женщины.
Дефицит витамина В12 у грудных детей возникает при неправильном питании матери, например, если она употребляет алкоголь. Также нехватку этого витамина ощущают дети, чьи матери придерживаются вегетарианской диеты.
Витамин Е (токоферол)
Витамин Е участвует в процессах тканевого дыхания и метаболизме белков, жиров и углеводов. Также витамин Е - это антиоксидант, он защищает организм от вредного воздействия свободных радикалов.
Недостаток витамина Е приводит к проблемам в организме и матери, и ребенка. При гиповитаминозе Е женщина все время чувствует общую слабость, которая постоянно нарастает. Возникают мышечные боли, из-за чего возможен непроизвольный аборт.
Дефицит витамина Е особенно опасен для недоношенных детей. Нехватка этого вещества вызывает у них нарушения зрения и сопровождается гемолитической анемией. Риск возникновения этих заболеваний у доношенных детей при дефиците витамина Е также достаточно велик .
Кальций (Ca)
В течение беременности будущему ребенку для нормального развития требуется примерно 30 грамм кальция. Причем большая часть - в последнем триместре беременности, когда происходит формирование скелета. Однако кальций необходим не только для костей. На более ранних сроках этот минерал требуется для правильного формирования нервной системы, сердца и мышечной ткани.
Если с пищей поступает недостаточно кальция, плод аккумулирует кальций из материнского скелета. Поэтому по мере увеличения срока беременности у женщин может постепенно развиться дефицит кальция и остеопенический синдром.
Ситуация усложняется тем, что во время беременности увеличивается объём жидкости, выводимой из организма, а с ней возрастают и потери кальция. Кроме того, при беременности на метаболизм кальция негативно влияет диета, богатая зернопродуктами (фитатами), сахарами и другими углеводами - они снижают уровень рН в крови и тем самым способствуют экскреции кальция из организма. Этим объясняется обязательное назначение препаратов кальция во время беременности.
Железо (Fe)
Железо в составе гемоглобина обеспечивает снабжение кислородом всех органов не только матери, но и ребенка. Поэтому при дефиците железа плоду не хватает кислорода, в результате увеличивается риск преждевременных родов и рождения мертвого ребенка. Нехватка железа во время беременности вызывает атонические маточные кровотечения. Кроме того, низкое содержание железа приводит к ослаблению иммунитета, в результате чего развиваются инфекции, замедляется заживление ран.
Вот почему беременность и грудное вскармливание относятся к физиологическим состояниям, когда женщине требуется длительный прием железа для профилактики железодефицитной анемии как у матери, так и у ребенка.
ЖДА - железодефицитная анемия выявляется при беременности в 9 случаях из 10. Анемии беременных являются самым распространенным видом патологических состояний беременности.
Йод (I)
Йод необходим и матери, и будущему ребенку, поскольку используется в синтезе гормонов, от которых зависит производство белка практически в любой клетке организма. Кроме того, гормоны щитовидной железы необходимы для формирования центральной нервной системы и скелета будущего ребенка.
Восполнение недостатка йода следует начинать уже на ранних сроках беременности, чтобы предупредить врожденные аномалии развития плода, эндемический кретинизм (умственную отсталость), гипотиреоз. Прием препаратов йода на протяжении всей беременности практически полностью предупреждает формирование зоба, как у матери, так и у плода.
В последние годы отмечается существенный рост заболеваний щитовидной железы у беременных. Основная причина возникновения этих заболеваний - недостаточное потребление йода. Это связано с тем, что практически вся территория России является йоддефицитной. Нехватка йода усугубляется экономическими и экологическими факторами.
Цинк (Zn)
Дефицит цинка, а также нарушения его метаболизма могут иметь серьёзные последствия, которые проявляются во время беременности и сказываются на росте плода и новорожденного.
Единственным источником цинка для плода является организм матери. Содержание цинка в женском организме влияет на рост плода и вес младенцев при рождении. Умеренная недостаточность цинка приводит к осложнениям во время родов и родовой деятельности, что в итоге может вызвать нежелательный исход беременности. Кроме того, количество цинка в организме матери во время беременности влияет на рост младенцев и частоту заболеваний у детей в младенческом возрасте.
В ряде исследований было показано, что недостаток цинка связан с возникновением таких осложнений беременности, как удлинение родов, послеродовые кровотечения, непроизвольные аборты, развитие врожденных дефектов.
Недостаток цинка может оказаться тератогенным, то есть вызывающим нарушение эмбрионального развития и приводить к формированию дефектов в нервной трубке плода.
У новорожденных детей недостаток цинка связан не только с карликовостью и низкорослостью, но и с нарушением иммунитета, повышением уровня заболеваемости, а в ряде стран и со смертностью от инфекционных заболеваний.
Особенно высок риск развития цинковой недостаточности у недоношенных детей.
В ряде исследований было показано, что добавление цинка в рацион матерей приводит к повышению прибавки в весе детей, находящихся на грудном вскармливании по сравнению с группой детей, матери которых не получали дополнительно цинк
Советы по приему витаминно-минеральных комплексов
Железосодержащие препараты
Многие продукты питания могут уменьшить эффект от препаратов железа. Зернобобовые и орехи снижают усвоение железа из-за присутствующих в них фитатов. Содержащиеся в чае полифенолы также негативно сказываются на всасывании железа. Не стоит запивать препараты железа молоком или другими молочными продуктами: кальций и фосфаты, которыми богато молоко, мешают усвоению железа. Листовые овощи и яйца тоже затрудняют всасывание железа, но в меньшей степени. На усвоение железа также негативно влияют некоторые медицинские препараты: антибиотики тетрациклинового и фторхинолонового рядов, а также витамин Е
Препараты кальция
Компоненты многих пищевых продуктов могут преобразовывать кальций в недоступную для усвоения форму. Сильно затрудняют всасывание кальция зернобобовые продукты, богатые фитатами и фосфором. Многие овощи (особенно щавель, шпинат, смородина) содержат щавелевую кислоту, необратимо связывающую кальций. Несколько меньше на усвоение кальция влияют алкоголь, жиры, чай
Препараты цинка
Усвоению цинка также мешают многие продукты - содержащиеся в них вещества образуют с ним нерастворимые соединения. Наиболее активны в этом отношении зернобобовые продукты из-за высокой концентрации в них фитиновой кислоты. Негативно влияют на всасывание цинка зеленые овощи. Затрудняют всасывание цинка также клетчатка и яйца.
Большинство минералов конкурируют с цинком за всасывание. Поэтому не следует одновременно с цинком принимать препараты железа, кальция, меди.
Всасывание цинка ухудшает олово, которое используется в покрытии консервных банок, и может попасть в организм. Учитывая большое количество нежелательных взаимодействий разных веществ с цинком, лучше избегать приема препаратов цинка одновременно с пищей. Наиболее рационально принимать цинксодержащие препараты не менее, чем через 2 часа после еды
Витамин А (ретинол)
Продукты питания, если только они не содержат нитратов, не подавляют усвоение витамина А. Но при всасывании витамина А возникает другая сложность. Для успешного усвоения витамина А необходимо присутствие жиров, витамина Е и белков. При недостатке любого из этих компонентов всасывание витамина А сокращается, даже если пища им обогащена.
Согласно нормам суточного потребления витаминов, принятых в Российской Федерации беременная женщина должна потреблять не более 1200-1400 мкг витамина А, что соответствует 3960 - 4620 МЕ. Потребление витамина А в неоправданно высоких дозировках (более 10 000 МЕ/сут) для беременных опасно, так как это может привести к дефектам развития органов и тканей плода. Учитывая риск развития вышеперечисленных состояний, целесообразно использовать в качестве источника витамина А его предшественника - бета-каротин . Бета-каротин превращается в организме в витамин А в определенных количествах, необходимых организму. Бета-каротин не обладает токсическим действием, характерным при переизбытке или передозировке витамина
Витамин В1 (тиамин)
Витамин В1 не следует принимать, запивая чаем или кофе. Эти напитки уменьшают поступление тиамина в организм. Кроме того, одновременно с этим витамином нежелательно принимать препараты на основе сульфаниламидов.
Отвечает Коноваленко Наталия Владимировна
гинеколог
Повреждения нервной системы у новорожденных
 Наталья Белая: Я приветствую всех, кто слушает «Детское радио», в эфире программа «Семейный доктор» и я, её ведущая, Наталья Белая. Здравствуйте. Наш сегодняшний гость - врач, неонатолог, педиатр, но я сразу же предупрежу, что сегодня он не будет давать рецептов "как лечить ребёнка", у него совсем другой взгляд на заболевания. Мы и программу так назвали: «Другой взгляд на болезни». Какой - другой - мы выясним очень скоро. У нас в гостях доктор Сергей Никитин. Не путать с бардом - Сергеем Никитиным. Здравствуйте, Сергей Александрович.
Наталья Белая: Я приветствую всех, кто слушает «Детское радио», в эфире программа «Семейный доктор» и я, её ведущая, Наталья Белая. Здравствуйте. Наш сегодняшний гость - врач, неонатолог, педиатр, но я сразу же предупрежу, что сегодня он не будет давать рецептов "как лечить ребёнка", у него совсем другой взгляд на заболевания. Мы и программу так назвали: «Другой взгляд на болезни». Какой - другой - мы выясним очень скоро. У нас в гостях доктор Сергей Никитин. Не путать с бардом - Сергеем Никитиным. Здравствуйте, Сергей Александрович.
Замечательная статья взята 18 августа 2010 г. http://www.potrebitel.ru/newweb/?go=article&cid=3072&mag_id=7&num_id=37
Это один из самых «важных» витаминов при беременности, когда потребность в нём возрастает на 30 %.
Витамин В6 необходим для производства аминокислот, из которых синтезируются белки — основной «строительный материал» клеток растущего организма. Этот витамин также участвует в кроветворении. Кроме того, витамин В6 регулирует процессы торможения в нервной системе, то есть уменьшает раздражительность и агрессивность, на которые часто жалуются беременные женщины, а ещё чаще — их близкие. Витамин В6 очень важен для будущего ребенка — он обеспечивает правильное развитие мозга и нервной системы . Но женщине он тоже необходим, так как уменьшает проявление токсикозов в первой половине беременности.
Дефицит витамина В6 в организме женщины вызывает нарушения в работе нервной системы, анемию, болезни желудочно-кишечного тракта. У беременных дефицит витамина В6 повышает вероятность развития судорожного синдрома (возникновение судорог в конечностях). Признаками дефицита пиридоксина при беременности являются тошнота, упорная рвота, снижение аппетита, раздражительность, бессонница .
Обратите внимание! Кариес у беременных, особенно начавшийся и резко усилившийся во время беременности, как правило, говорит о недостаточности пиридоксина в организме беременной женщины.
(витамин В9)Фолиевая кислота расходуется не только на формирование тканей плода. Она необходима для обновления и восстановление клеток матери. (Процесс отмирания одних клеток и замена их на новые, «молодые», происходит в организме любого человека постоянно). Экспериментальные данные показывают, что прием фолиевой кислоты некоторое время перед зачатием и в течение беременности снижает риск появления дефектов нервной трубки у новорожденных на 75 %.
Фолиевая кислота играет важную роль в формировании ткани и новых кровеносных сосудов в матке. Потому недостаток фолиевой кислоты в период беременности может привести к её преждевременному прерыванию.
Дефицит фолиевой кислоты может проявиться через 1-4 недели в зависимости от особенностей питания и состояния организма. Ранние симптомы нехватки витамина В9 — это утомляемость, раздражительность и потеря аппетита.
Практически всегда врачи прописывают беременным препараты, содержащие фолиевую кислоту, а также настоятельно рекомендуют её прием и при планировании беременности.
Витамин В12 играет большую роль в процессах , поэтому необходим для наступления беременности. Недостаток этого вещества может привести либо к отсутствию овуляции, либо к прекращению развития оплодотворенной , что ведет к выкидышу на ранней стадии беременности. Есть данные, что терапия витамином В12 во многих случаях увеличивает вероятность успешного зачатия. Женщины, которые испытывают нехватку витамина В12, подвергаются повышенному риску бесплодия и повторяющихся выкидышей.
При бесплодии и повторяющихся выкидышах целесообразно провести тест на уровень витамина В12 в организме женщины.
Дефицит витамина В12 у грудных детей возникает при неправильном матери, например, если она употребляет . Также нехватку этого витамина ощущают дети, чьи матери придерживаются вегетарианской диеты.
(токоферол)Витамин Е участвует в процессах тканевого дыхания и метаболизме белков, жиров и углеводов. Также витамин Е — это , он защищает организм от вредного воздействия .
Недостаток витамина Е приводит к проблемам в организме и матери, и ребенка. При гиповитаминозе Е женщина все время чувствует общую слабость, которая постоянно нарастает. Возникают мышечные боли, из-за чего возможен непроизвольный .
Дефицит витамина Е особенно опасен для недоношенных детей. Нехватка этого вещества вызывает у них нарушения зрения и сопровождается гемолитической анемией. Риск возникновения этих заболеваний у доношенных детей при дефиците витамина Е также достаточно велик . Многие врачи советуют беременным женщинам обязательно принимать витамин Е. Но последние исследования показывают, что будущим мамам необходимо быть осторожнее с приемом этого витамина.
Специалисты из Университетского медицинского центра Роттердама считают, что прием витамина Е во время беременности может стать причиной возникновения у малыша проблем с сердцем.
Было проведено обследование 276 женщин, у детей которых при рождении были обнаружены проблемы с сердцем, и 324 женщин, чьи дети появились на свет абсолютно здоровыми.
Оказалось, что женщины, чьи дети родились с дефектами сердца, потребляли во время беременности большую дозу витамина Е, чем все остальные.
Исследование показало, что дети женщин, которые в течение первых двух месяцев беременности принимали более 14,9 мг витамина Е в день, в 9 раз чаще появлялись на свет с врожденными недостатками в работе сердца.
(Ca)В течение беременности будущему ребенку для нормального развития требуется примерно 30 грамм кальция. Причем большая часть — в последнем триместре беременности, когда происходит формирование . Однако кальций необходим не только для костей. На более ранних сроках этот минерал требуется для правильного формирования , и мышечной ткани.
Если с пищей поступает недостаточно кальция, плод аккумулирует кальций из материнского скелета. Поэтому по мере увеличения срока беременности у женщин может постепенно развиться дефицит кальция и остеопенический синдром.
Ситуация усложняется тем, что во время беременности увеличивается объём жидкости, выводимой из организма, а с ней возрастают и потери кальция. Кроме того, при беременности на кальция негативно влияет диета, богатая зернопродуктами (фитатами), и другими углеводами — они снижают уровень рН в крови и тем самым способствуют экскреции кальция из . Этим объясняется обязательное назначение препаратов кальция во время беременности. однако прием кальция в последнем триместре чреват окостенением черепа будущего ребенка, что может привести к тяжелым родам.
(Fe)Железо в составе гемоглобина обеспечивает снабжение кислородом всех органов не только матери, но и ребенка. Поэтому при дефиците железа плоду не хватает кислорода, в результате увеличивается риск преждевременных родов и рождения мертвого ребенка. Нехватка железа во время беременности вызывает . Кроме того, низкое содержание железа приводит к ослаблению иммунитета, в результате чего развиваются инфекции, замедляется заживление ран
Вот почему беременность и грудное вскармливание относятся к физиологическим состояниям, когда женщине требуется длительный прием железа для профилактики железодефицитной анемии как у матери, так и у ребенка.
ЖДА — железодефицитная анемия выявляется при беременности в 9 случаях из 10. беременных являются самым распространенным видом состояний беременности.
(I)Йод необходим и матери, и будущему ребенку, поскольку используется в синтезе , от которых зависит производство практически в любой клетке организма. Кроме того, гормоны щитовидной железы необходимы для формирования центральной нервной системы и скелета будущего ребенка.
Восполнение недостатка йода следует начинать уже на ранних сроках беременности, чтобы предупредить врожденные аномалии развития плода, эндемический кретинизм (умственную отсталость), . Прием препаратов йода на протяжении всей беременности практически полностью предупреждает формирование зоба, как у матери, так и у плода
В последние годы в России отмечается существенный рост заболеваний у беременных. Основная причина возникновения этих заболеваний — недостаточное потребление йода. Это связано с тем, что практически вся территория России является йоддефицитной. Нехватка йода усугубляется экономическими и экологическими факторами
(Zn)Дефицит цинка, а также нарушения его метаболизма могут иметь серьёзные последствия, которые проявляются во время беременности и сказываются на росте плода и новорожденного
Единственным источником цинка для плода является организм матери. Содержание цинка в женском организме влияет на рост плода и вес младенцев при рождении. Умеренная недостаточность цинка приводит к осложнениям во время родов и родовой деятельности, что в итоге может вызвать нежелательный исход беременности. Кроме того, количество цинка в организме матери во время беременности влияет на рост младенцев и частоту заболеваний у детей в младенческом возрасте
В ряде исследований было показано, что недостаток цинка связан с возникновением таких осложнений беременности, как удлинение родов, послеродовые кровотечения, непроизвольные , развитие врожденных дефектов.
Недостаток цинка может оказаться тератогенным, то есть вызывающим нарушение эмбрионального развития и приводить к формированию дефектов в нервной трубке плода.
У новорожденных детей недостаток цинка связан не только с карликовостью и низкорослостью, но и с нарушением иммунитета, повышением уровня заболеваемости, а в ряде стран и со смертностью от инфекционных заболеваний.
Особенно высок риск развития цинковой недостаточности у недоношенных детей.
В ряде исследований было показано, что добавление цинка в рацион матерей приводит к повышению прибавки в весе детей, находящихся на грудном вскармливании по сравнению с группой детей, матери которых не получали дополнительно цинк
Иммунопрофилактика - метод индивидуальной или массовой защиты населения от инфекционных заболеваний путем создания или усиления искусственного иммунитета.
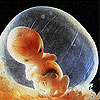
Наступает один из самых сложных периодов беременности. Это своеобразный рубеж, испытание на прочность взаимосвязей матери и ее развивающегося ребенка.
С 7 недель начинается спад гормональной продукции желтого тела, сокращается выработка половых гормонов, необходимых для жизнеобеспечения эмбриона. Вот почему опасность самопроизвольных выкидышей I триместра приходится именно на 7 неделю. Желтое тело регрессирует, и на выработку гормонов заступает развивающаяся плацента. Таким образом, дальнейшее течение беременности определяется темпами развития плаценты в предшествующие недели. Если ее развитие было нормальным, то перепад в уровне гормонов будет коротким и организм справится с ним сам. Если же формирование плаценты было нарушено, то к этому сроку она не сможет начать продукцию стероидных гормонов, то есть заменить желтое тело. Нарушается нормальное развитие плода и это обуславливает его выкидыш.
Темпы развития плаценты могут быть нарушены у женщин, перенесших воспалительные заболевания половых органов, с нарушениями менструального цикла, пороками развития матки, перенесших в эти недели беременности инфекционные заболевания (грипп, ОРЗ), а также у тех, кто недавно сделал аборт.
Если у вас перед этой беременностью уже были выкидыши, постарайтесь встать на учет в женской консультации как можно раньше. Вовремя назначенная терапия поможет избежать значительного спада гормональной продукции и обеспечит сохранение плода.
В этот период беременности особенно следует побеспокоиться и женщинам, имеющим заболевания щитовидной железы. Во-первых, запомните: тиреоидные гормоны проникают через плацентарный барьер. Поэтому, если у матери нарушена функция щитовидной железы, это отражается на состоянии плода. Во-вторых, к этому сроку беременности его щитовидная железа уже самостоятельно начинает производить гормональную продукцию. Таким образом, если у матери избыток тиреоидного гормона (базедовая болезнь), то у плода продукция его гормона будет тормозиться. И ребенок, у которого не разовьется должным образом щитовидная железа, будет страдать гипофункцией щитовидной железы (заболевание мик-седема). Если же мать больна микседемой, то нехватка у нее тиреоидного гормона будет стимулировать рост щитовидной железы у плода, и ребенок будет иметь гиперфункцию щитовидной железы. Так что, если у беременной женщины имеются эти заболевания даже в незначительной степени, необходимо обратиться к эндокринологу до срока беременности 7—8 недель, чтобы во время назначенная терапия обеспечила правильное развитие щитовидной железы, своевременное ее включение в обмен веществ развивающегося эмбриона.
Много забот в это время и у «резус-отрицательных женщин». При резус-положительной крови у отца ребенка, они должны сдать анализ крови на резус-антитела. Если не провести профилактики резус-сенсибилизации у плода с этого срока беременности может возникнуть тяжелейшее заболевание — гемолитическая болезнь новорожденного, сущность которой состоит в том, что антитела, выработанные в организме матери против резус-фактора, проникнут через плаценту к плоду и, соединяясь с резус-фактором эритроцитов плода, разрушат их. У плода возникает анемия, желтуха, отеки, и, скорее всего, он погибнет. В менее тяжелых случаях может родиться больной ребенок с тяжелыми последствиями поражения центральной нервной системы.
Как меняются рост и вес вашего малыша
 Ваш малыш растет сейчас с потрясающей скоростью! В начале 7-й недели его рост от макушки до копчика составляет 4-5 мм. А к концу этой недели он станет размером уже с горошину - 11-13 мм.
Ваш малыш растет сейчас с потрясающей скоростью! В начале 7-й недели его рост от макушки до копчика составляет 4-5 мм. А к концу этой недели он станет размером уже с горошину - 11-13 мм.
Как меняется ваше тело
Хотя вы, вероятно, мечтаете показать свою беременность всему миру, время еще не пришло - ваша фигура почти не изменилась. Но скоро этот момент настанет.
Как растет и развивается ваш малыш
У него появляются зачатки ног в виде коротких плавников. Зачатки рук становятся длиннее и разделены уже на два сегмента - плечо и предплечье. Руки и ноги имеют кистевые перепонки, в которых начинают развиваться пальцы.
Растет и развивается мозг малыша. Сердце разделилось на правую и левую камеры.
Сердце выступает из тела. К этому времени оно уже разделено на левую и правую камеры. В легких появились зачатки бронхов - каналов, через которые в легкие человека поступает воздух.
Растут также полушария головного мозга, развиваются глаза и ноздри.
Развивается кишечник, появился аппендикс. Появилась поджелудочная железа, вырабатывающая гормон инсулин. Эта железа частично выступает в пупочный канатик, но позднее она вернется в брюшную область ребенка.
23:03, 16 июля 2009 г.
извините, что не в тему, но беспокоит нюанс: у нас желтушка упорно не проходит, врачи как бы намекают, что виной тому ГВ. типа на пару дней надо прервать и буде всем щастье. а я не верю! что подскажете?
Ответить Редактировать Удалить
10:46, 17 июля 2009 г.
А анализ на билирубин брали? Желтушка только на лице? Уменьшается постепенно? Малыш на каком сроке родился?
Есть метод такой - кормить двое суток сцеженным пастеризованным грудным молоком, и если это желтушка грудного молока, то билирубин за эти двое суток падает и потом можно кормление возобновить. Но показания к такому перерыву надо уточнить.
"В дополнение к обычной желтухе новорожденных, которая не служит причиной для дополнительного кормления , существует редкий тип желтухи, связанный с кормлением грудью, которая развивается, когда ребенку около недели после рождения .
Она длится около двух месяцев и характеризуется высокими уровнями несвязанного билирубина в крови. Ненормальный билирубиновый метаболизм связывается с поглощением его зрелым материнским молоком (не молозивом) у некоторых женщин, хотя конкретный механизм этого явления до конца не понят. Это не обязательно причиняет вред; недавние исследования показали, что билирубин может служить антиокислителем физиологического значения для новорожденного.
Помимо желтухи ребенок в общем здоров и развивается нормально; поскольку желтуха является временной и не вызывает болезни, нет причин прекращать кормление грудью. В любом случае важно уточнить диагноз, чтобы исключить другие возможные причины, которые могут иметь более серьезные последствия. Подтверждение диагноза можно получить, прекратив кормление грудью на 24-36 часов.
Наблюдается быстрое и заметное снижение уровня билирубина в крови ребенка, который опять поднимается до меньших, чем ранее, уровней при возобновлении грудного кормления. При проведении этой проверки лактация должна поддерживаться сцеживанием молока. Короткий перерыв в кормлении грудью (24-48 часов) может быть необходим, если уровень билирубина в крови поднимается до 15 мг на 100 мл (256, мкмоль/л)(47). После этого кормление грудью может продолжаться безопасно.
Бюллетень ВОЗ "Кормление детей первого года жизни: физиологические основы"
Вот, тут есть и предельное значение по билирубину.
Ответить
11:31, 17 июля 2009 г.
до 15 мг на 100 мл (256, мкмоль/л)(47) - а что за 47?
мы родились точно в срок, билирубин в РД был 171 сейчас 121. вот и все уменьшение. личико, склеры и слизистые желтоватые, тело вроде нет, но я не особо в желтизне разбираюсь.. у нас несовместимость по группе крови, но я (врачи молчат, как рыбы) на гемолитическую болезнь не грешу, нет симптомов кроме икретичности.
а как молоко пастеризуется? просто кипячением?
Ответить Редактировать Удалить
11:35, 17 июля 2009 г.
47 - это, видимо, номер источника, на которые опирается это бюллетень.
Ну так ведь билирубин-то уменьшается сам. Хорошо. Прибавка нормальная? Малыш не сонливый?
Молоко пастеризуется даже не кипячением, а нагреванием до 70-80 градусов.
Ответить
11:40, 17 июля 2009 г.
малыш молодец, прибавил 1150г, балуется и требует хлеба и зрелищ.
потому я и в недоумении, вроде как здоровый ребенок.
спасибо большое за ответы, добавлю в дневник, может кому еще пригодится
Наталья Белая: Я приветствую всех, кто слушает «Детское радио», в эфире программа «Семейный доктор» и я, её ведущая, Наталья Белая. Здравствуйте. Наш сегодняшний гость - врач, неонатолог, педиатр, но я сразу же предупрежу, что сегодня он не будет давать рецептов "как лечить ребёнка", у него совсем другой взгляд на заболевания. Мы и программу так назвали: «Другой взгляд на болезни». Какой - другой - мы выясним очень скоро. У нас в гостях доктор Сергей Никитин. Не путать с бардом - Сергеем Никитиным. Здравствуйте, Сергей Александрович.
Сергей Никитин: Добрый вечер.
НБ: Я сейчас представлю Вас подробнее, потом попрошу Вас озвучить Вашу теорию, тем более, что она подтверждается практикой. Ну, вот как раз о Вашей практике...
НБ: Если Вы работали в системе, то были подчинены ей. Наверное, лечили детишек, как все в то время. Что произошло, что изменилось и какой сейчас Ваш взгляд на болезни, на здоровье, на лечение детей?
СН: Да, я действительно работал 17 лет в системе Минздрава, но надо сказать, что для меня никакого насилия здесь не было. Потому что сначала я был воспитан в духе преданности системе - здесь всё было вполне логично. А потом, по мере моего взросления, по мере нахождения каких-то новых подходов и понимания неприемлемости старых, тоже долгое время не было проблем, потому что я работал в маленьком провинциальном городке, где - как говорят в иерархических административных системах - затыкал дырку, и это позволило мне долгое время не знать, что такое недремлющее око проверяющих начальников...