Может ли молочница кандидоз вагинит кольпит разъедать матку яичник?
кольпит вагинит
Обновлено:
Девочки,я часто страдаю от циститов(уретритов).Уже многое обследовала и операцию делала
чаще это воспаление бактериальное
и вот сейчас через неделю должны начаться мес и выступать в протокол
а я чувствую,что мне как то печёт половые губы и есть дискомфорт с МИ(может опять какой кольпит или вагинит)
хотя я сдавала фемофлор 16 в середине июня и все в норме было
на приём пойду послезавтра ,если скажу врачу ,успеет она мне что-то назначить,что прошло и мы успели в протокол вступить ?
или отменят ?
инфекция точно никаких нет(это вот своя флора так после ПА реагирует)
Здравствуйте. Скажите пожалуйста, Кто пробовал Левометрин - свечи для профилактики или лечения инфекций? как вам эти свечи???) каждый раз выскакивает то кольпит,то вагинит весной или летом... 2 года было все нормально и спасал эпиген гель, но сейчас чувствую опять какой-то дискомфорт. + была близость с парнем своим но в презервативе, а такое чувство ,что там как-буд-то натерло и появились трещинки(
Эфирное масло - это пахучая смесь жидких летучих веществ, полученная из растений. Применение эфирных масел - один из самых приятных и доступных способов
Девочки, нашла свою курсовую, решила с Вами поделиться!
ОБЩИЙ АНАЛИЗ КРОВИ
По своим размерам уреаплазмы являются одними из мельчайших представителей бактериальной флоры, выявляемой у человека, а по виду своей жизнедеятельности их относят к внутриклеточным паразитам.
Уреаплазмы– это мельчайшие бактерии, которые обитают на слизистых половых органов и мочевых путей человека. В самом начале уреаплазмы относились к микоплазмам, но были определены в отдельный класс бактерий из-за своей способности расщеплять мочевину.
Ранее выделяли два подвида Ureaplasma urealyticum: (1) parvum и (2) Т-960. На сегодняшний день эти подвиды расцениваются, как два самостоятельных вида: Ureaplasma parvum и Ureaplasma urealyticum соответственно.
Уреаплазмоз – вызывается микроорганизмами, которые по размерам приближаются к крупным вирусам и не имеют ни ДНК, ни клеточной оболочки. Их изредка рассматривают как своего рода переходную ступень от вирусов к одноклеточным. Передача инфекции происходит, как правило, половым путем, но может быть и внутриутробное инфицирование от больной матери, а кроме того, микробы могут проникать в половые пути ребенка во время родов и сохраняться там всю жизнь, до поры находясь в спящем состоянии.
Уреаплазмы могут провоцировать воспаление любых отделов мочеполового тракта — мочевого пузыря, уретры, простаты, яичек и их придатков, а у женщин — влагалища, матки и придатков. Кроме того, при кое-каких исследованиях удалось выяснить, что уреаплазмы могут фиксироваться на сперматозоидах и нарушать их двигательную активность, а в ряде случаев просто уничтожать спермии. В конце концов, микробы способны вызывать воспаление суставов, особенно при ревматоидном артрите. Авторы, которые относят уреаплазмы к облигатным патогенам, считают, что они вызывают уретриты, простатиты, послеродовые эндометриты, цервициты, пиелонефриты, бесплодие, разнообразную патологию беременности (хориоамниониты) и плода (легочную патологию). Другие ученые считают, что уреаплазмы являются частью условно-патогенной флоры урогенитального тракта и могут быть причиной инфекционно-воспалительных болезней мочеполовых органов только при конкретных условиях (в частности, при недостаточности иммунитета) или при соответствующих микробных ассоциациях.
Уреаплазмоз может развиваться как в острой, так и в хронической форме. Как и при многих других инфекциях, болезнь не имеет симптомов, типичных для данного возбудителя. Клинические проявления уреаплазмоза зависят от инфицированного органа. В то же время современными способами возбудитель часто определяется и у совершенно здоровых женщин, не предъявляющих никаких жалоб, и нередко в сочетании с другими инфекциями.
На сегодняшний день имеется ряд объективных сложностей в решении проблемы уреаплазмоза:
1. Уреаплазмоз, действительно, является заболеванием, которое склонно к хроническому протеканию.
2. При диагностике уреаплазмоза нередко встречаются ложноположительные ответы, что приводит к гипердиагностике и ложным ответам при контроле за лечением.
3. Хронический уреаплазмоз требует комплексного лечения.
4. Уреаплазма – условно патогенный микроорганизм (для некоторых женщин – это нормальная флора влагалища). «Лечить или не лечить уреаплазму» может решить только квалифицированный врач.
Лечение уреаплазмы
Лечение уреаплазмы включает комплексные процедуры в зависимости от местонахождения воспалительного процесса. В общем виде применяются антибактериальные средства, которые направлены на уничтожение инфекции; иммуномодуляторы, которые активизируют защитные силы организма; лекарства, уменьшающие риск побочных явлений при приеме антибиотиков. Конкретная схема лечения уреаплазмы может определяться только специалистом, владеющим всей информацией о больном ( осмотр, анамнез, анализы). Как и проблема патогенности уреаплазм, вопрос о необходимости элиминации этих возбудителей из урогенитального тракта также остается открытым. Как правило доктора предлагают принимать меры по элиминации этих микроорганизмов при наличии у человека инфекционно-воспалительного процесса в месте их существования (уретрите, простатите, цервиците, вагините), а также при бесплодии, невынашивании беременности, воспалительных заболеваниях органов малого таза, хориоамнионите, послеродовых лихорадочных состояниях при существовании уреаплазм в мочеполовом тракте.
Этиотропное лечение уреаплазменной инфекции основывается на назначении антибактериальных препаратов различных групп. Активность медикаментозных средств в отношении любой инфекции определяется по минимальной подавляющей концентрации в исследованиях in vitro. Показатели минимальной подавляющей концентрации, обычно, коррелируют с результатами клинического лечения. Казалось бы, оптимальными лекарствами должны являться антибиотики с наименьшей минимальной подавляющей концентрацией, но при этом нельзя сбрасывать со счетов серьезность таких параметров, как биодоступность, способность к созданию больших внутритканевых и внутриклеточных концентраций, переносимость и комплаентность лечения.
Уреаплазмы устойчивы к бета-лактамным антибиотикам (пенициллинам и цефалоспоринам), из-за того что у них отсутствует клеточная стенка, и сульфаниламидам, так как эти микроорганизмы не вырабатывают кислоту. При лечении уреаплазменной инфекции могут быть результативны те антибактериальные агенты, которые воздействуют на синтез белка из ДНК, то есть те которые обладают бактериостатическим действием. Это препараты тетрациклинового ряда, макролиды, фторхинолоны, аминогликозиды, левомицетин и некоторые другие.
Из антибиотиков тетрациклинового ряда самые удобные в применении доксициклин и миноциклин, поскольку они, в отличие от других препаратов этой группы, могут применяться 1-2 раза в день. В данное время миноциклин в на территории стран СНГ не зарегистрирован.
Соответственно методическим рекомендациям 1998г. по руководству по использованию лекарственных средств, при уреаплазменной инфекции рекомендуется назначение доксициклина (юнидокс солютаб, вибрамицин, медомицин). Препарат назначают по 100 мг 2 раза в день на протяжении 7-14 дней. Обычно при первом приеме антибиотика дозу удваивают.
Положительные результаты были получены при назначении доксициклина женщинам, которые заражены различными микоплазмами (в том числе уреаплазмами) и которые страдают бесплодием или привычным невынашиванием беременности. После избавления от микоплазм в ряде случаев наступала беременность, которая оканчивалась нормальными родами в срок и без осложнений.
Нужно, однако, отметить, что от 2 до 33% штаммов уреаплазм могут быть устойчивы к тетрациклину. К другим весомым недостаткам препаратов тетрациклинового ряда можно отнести противопоказания к их назначению беременным и детям до 8 лет, большую частоту побочных реакций со стороны желудочно-кишечного тракта, а также фотосенсибилизацию кожи во время их употребления.
При рождении детей, которые были внутриутробно инфицированы уреаплазмами, также проводят терапию эритромицином. Предпочтительно внутривенное, капельное назначение препарата из расчета 20-40 мг на 1 кг массы тела.
Все виды микоплазм очень чувствительны к новым фторхинолонам, особенно офлоксацину Его главенствующее положение в этой группе обусловлено обширным антибактериальным спектром воздействия, высокой бактерицидной активностью, хорошими фармакокинетическими характеристиками (быстротой всасывания, высокими концентрациями лекарства в тканях, клетках, биологических жидкостях), низкой токсичностью.
Симптомы уреаплазмы
С момента инфицирования уреаплазмозом до появления первых симптомов уреаплазмоза проходит, обычно, от 4 дней до месяца. Впрочем, скрытый период уреаплазмоза может длиться и дольше, иногда достигая по длительности нескольких месяцев. На протяжении скрытого периода человек уже является носителем уреаплазмоза сам, и может стать источником инфекции для своих половых партнеров.
После окончания инкубационного периода, то есть в среднем через месяц после заражения, появляются первые симптомы уреаплазмоза. Нужно отметить, что часто уреаплазмоз проявляется несильно заметными симптомами, на которые заболевший может не обратить внимания, а иногда не проявляется вообще. Особенно бессимптомное развитие уреаплазмоза характерно для женщин, которые могут десятилетиями жить с инфекцией, не зная об этом.
Больше того, так же, как в случае с микоплазмозом, каких-то конкретных признаков уреаплазмоз не вызывает и симптоматика уреаплазмоза полностью совпадает с симптоматикой любых других воспалительных инфекций мочеполового тракта.
Симптомы уреаплазмы у мужчин:
Негонококковый уретрит – наиболее частое проявление уреаплазмоза у мужчин.
• частое отсутствие субъективных симптомов (рези, болевые ощущения при мочеиспускании)
• небольшие, мутные выделения из мочеиспускательного канала, преимущественно после продолжительной задержки мочи (по утрам)
• склонность к вялотекущему, рецидивирующему течению (выделения из уретры самопроизвольно то пропадают на определенный период времени, то появляются опять)
• Орхоэпидимит — воспаление придатка яичка и яичка возникает на фоне вялотекущего уретрита.
Симптомы уреаплазмоза у женщин:
• Цервицит — диагноз цервицита часто устанавливается только на основании результатов микроскопического исследования мазка из цервикального канала • частое, болезненное мочеиспускание;
• выделения из влагалища кольпит – очень часто U.urealyticum обнаруживается при бактериальном вагинозе • болевые ощущения внизу живота, появление эндометрита, миометрита, сальпингооофорита – достаточно редкое проявление уреаплазменной инфекции.
О своем заболевании пациент, как правило, долго не подозревает. Скрытый период в среднем составляет около месяца, по прошествии этого срока проявляется довольно скудная симптоматика.
Уреаплазма и беременность
Уреаплазмоз входит в число тех инфекций, на которые женщине нужно обследоваться при планированием беременности. Это нужно сделать по двум причинам:
Во-первых, даже незначительное количество уреаплазм в мочеполовом тракте здоровой женщины во время беременности (которая является значительным стрессом для иммунной системы будущей матери) может оживиться и привести к развитию уреаплазмоза.
Во-вторых, лечить уреаплазму во время беременности, тем более на ранних сроках, когда она самая опасная для плода и может привести к выкидышу, нельзя из-за того, что влияние антибиотиков на плод в первые недели беременности может быть опасным. Исходя из этого при планировании беременности женщине, которая заботится о своем здоровье и здоровье будущего малыша, необходимо подумать о том, чтобы вовремя «вывести» уреаплазмы из организма.
Вопрос о влиянии уреаплазм на репродуктивную функцию людей остается открытым. Между тем женское бесплодие может быть объяснено и воспалительными процессами в области половых органов, зараженными уреаплазмами, которые приводят к изменению прохождения яйцеклетки в полость матки. Мужское бесплодие может быть объяснено, во-первых, воспалительными процессами, а во-вторых – влиянием уреаплазм на сперматогенез. Локализация уреаплазм на поверхности сперматозоидов может нарушать их подвижность, морфологию и хромосомный аппарат.
Уреаплазма при беременности опасна еще и тем, что во время родов младенец может инфицироваться, проходя по зараженным родовым путям больной матери. Вот почему крайне важно диагностировать заболевание и провести правильное лечение еще до наступления беременности. Лечение в течении беременности может отрицательно сказаться на развитии ребенка.
Что касается плода, то во время беременности инфицирование происходит в редчайших случаях, так как плод надежно защищен плацентой, не пропускающей уреаплазмы. Однако приблизительно в половине случаев ребенок инфицируется во время продвижения по инфицированным родовым путям в процессе родов. В таких случаях уреаплазмы выявляются на половых органах младенцев, наиболее часто у девочек, или же в носоглотке младенцев, независимо от пола.
Если в течении беременности женщина все же заболела уреаплазмозом, то ей нужно как можно скорее обратиться к врачу, который наблюдает ее беременность. Специалист назначит необходимые анализы, которые необходимы для того, чтобы подтвердить диагноз.
Для того чтобы избежать инфицирования ребенка в родах и понизить риск преждевременных родов, беременной женщине с уреаплазмозом после 22 недели беременности назначают лечение антибиотиками, которые подбирает специалист с учетом беременности пациентки. Кроме того, беременной с уреаплазмозом прописывают препараты, укрепляющие иммунитет для того, чтобы свести к минимуму риск вторичных инфекций.
На современном этапе медицина уже успешно справляется с уреаплазмозом беременных, и наличие уреаплазмы при беременности не является показанием к искусственному прерыванию беременности.
Если беременная женщина не теряя времени обращается к грамотному гинекологу или специалисту-венерологу, то возможность нормального протекания беременности и родов здорового ребенка довольно высока.
Анализы на уреаплазмоз
Диагностика уреаплазмоза довольно часто бывает затруднена по нескольким причинам. В первую очередь, уреаплазмы могут составлять естественную биологическую среду мочеполовых путей полностью здорового человека и способны провоцировать патологические процессы только при определенном стечении обстоятельств. Поэтому, существование в мочеполовых путях человека уреаплазм еще не говорит о наличии у него уреаплазмоза.
Самое большое значение в диагностике уреаплазмоза имеет не столько факт присутствия или продолжительного нахождения уреаплазм в половых путях, сколько их количество и распространенность по отделам мочеполового тракта. Только в том случае, если уреаплазмы найдены в большом количестве, и у больного налицо все внешние признаки заболевания, доктор имеет право ставить диагноз «уреаплазмоз» и говорить о необходимости лечения уреаплазмы.
Для диагностики уреаплазмоза специалист всегда использует совокупность диагностических методов. Определить, есть ли в организме уреаплазма, можно пр помощи специальных анализов. Для того чтобы женщине сдать анализы на уреаплазмоз, нужно обратиться к гинекологу, мужчине – к урологу. По результатам общего мазка (как у мужчин, так и у женщин) можно лишь предположить наличие уреаплазм. При уреаплазме количество лейкоцитов в общем мазке может быть увеличено немного или вообще не превышать нормы. Для определения возбудителя применяют более точные способы обследоваия – ПЦР и бактериальный посев.
Довольно часто (до 75-80% случаев) отмечается одновременное обнаружение уреаплазм, микоплазм и анаэробной микрофлоры (гарднерелла, мобилункус). Оптимальное значение pH для размножения микоплазм 6,5 — 8. Во влагалище норма рН составляет 3,8 — 4,4. Кислую реакцию поддерживает молочная кислота, образуемая лактобациллами из гликогена клеток слизистой генитального тракта. В норме 90 — 95% микроорганизмов составляют лактобациллы, на долю других приходится соответственно 5 — l0% (дифтероиды, стрептококки, кишечная палочка, стафилококки, гарднерелла). В следствии различных неблагоприятных воздействий: применения антибиотиков гормонотерапии, радиоактивного облучения, ухудшения условий жизни и формирования иммунодефицита, а также психических стрессов возникает состояние дисбиоза и увеличивается количество условно-патогенной микрофлоры.
Крайне важно сообщить своим половым партнерам о болезни, в том случае даже если их ничего не беспокоит, и убедить их обязательно пройти обследование и лечение. Так как бессимптомное развитие болезни не снижает риска осложнений.
Методы диагностики урепалазмы
• Культуральное исследование на селективных средах. Такое Обследование позволяет в течение 3 дней определит культуру возбудителя и отделить уреаплазмы от других микоплазм. Материалами для исследования служат соскобы из урогенитального тракта и моча больного. Способ позволяет определить чувствительность выделенных возбудителей к различным антибиотикам, что крайне важно с учетом доволно частой сегодня антибиотикорезистентности. Специфичность метода составляет 100%. Этот способ используется для одновременного выявления Mycoplasma hominis и Ureaplasma urealyticum.
• Выявление ДНК возбудителей методом ПЦР. Обследование позволяет в течение суток обнаружить возбудителя в соскобе из урогенитального тракта и определить его видовую принадлежность.
• Серологические тесты. Могут выявить присутствие антигенов и специфических антител к ним в крови. Могут быть полезны при рецидивирующем протекании болезни, при формировании осложнений и бесплодии.
Пути передачи
Инфицирование уреаплазмами может быть от матери во время родов. Их выявляют на половых органах и в носоглотке новорожденных.
Взрослые заражаются при половых контактах. Бытовое инфицирование маловероятно.
Уреаплазмы обнаруживают на половых органах приблизительно у каждой третьей новорожденной девочки. У мальчиков этот показатель значительно меньше.
Нередко у детей, инфицирванных} во время родов, со временем происходит самоизлечение от уреаплазм. Как правило часто это происходит у мальчиков.
Поэтому у школьниц, которые не живут половой жизнью, уреаплазмы выявляют лишь в 5-22% случаев.
У людей, которые живут половой жизнью, распространенность уреаплазм увеличивается, что связано с инфицированием при половых контактах.
Носителями уреаплазм являются как правило женщины. У мужчин они наблюдаются редко. У мужчин возможно самоизлечение.
Уреаплазма передается иногда контактно бытовым, и половым путем, при этом последний самый распространенный. Вероятен и вертикальный путь передачи, который может происходить в следствии восходящей инфекции из влагалища и цервикального канала. Внутриутробный путь заражения — при наличии уреаплазмы в околоплодных водах, плод заражается через пищеварительный тракт, кожу, глаза, урогенитальный тракт. Для мужчин уреаплазмоз – исключительно половая инфекция.
Инкубационный период – в среднем 2-3 недели.
Данные по зараженности урогенитального тракта уреаплазмами среди сексуально активного населения варьируют от 10 до 80%. Уреаплазмы, обычно, обнаруживают у людей, ведущих активную половую жизнь, а довольно часто эти микроорганизмы выявляются у людей, которые имеют три и более половых партнеров.
Эрозия шейки матки Этот термин часто используют гинекологи, однако он несет в себе очень мало информации. Эрозия шейки матки - это общее название, которым пользуются, чтобы обозначить участок покраснения на шейке матки, видимый невооруженным глазом при осмотре в зеркалах. Шейка матки Шейка матки - это часть матки, выступающая во влагалище. Это единственная часть половой системы женщины, доступная непосредственному осмотру. И тем не менее именно на этой части развивается самая частая злокачественная опухоль женской половой системы (кроме молочных желез) - рак шейки матки. Причиной чаще всего является недостаточный объем мероприятий, используемых при обнаружении эрозии шейки матки. Причина частых заболеваний шейки матки связана с ее анатомическим расположением - она выступает во влагалище, поэтому при любой инфекции воспаление переходит на нее. Внутри шейки матки проходит канал, соединяющий ее с полостью матки. Стенки этого канала выстланы так называемым цилиндрическим эпителием, клетки которого являются идеальным местом жительства большинства бактерий и вирусов. Поэтому даже при излечении инфекции влагалища (кольпит, вагинит) внутри канала шейки матки возбудители могут оставаться. Эрозия шейки матки, состоящая целиком из цилиндрического эпителия, поддерживает воспаление, поэтому при ее наличии часто бывает недостаточно ограничиться приемом антибиотиков, необходимо убрать сам очаг инфекции. Во время полового акта шейка матки травмируется, и повышается риск передачи инфекции. Большинство инфекций, возбудители которых поражают шейку матки, передаются именно половым путем. Поэтому основной профилактикой воспалительных заболеваний, эрозии и рака шейки матки является использование презерватива, даже если контрацепция достигается другим способом (например, противозачаточными таблетками). Наличие нескольких половых партнеров повышает риск развития заболеваний шейки матки, так как увеличивает нагрузку на иммунную систему женщины. Длительное существование воспаления приводит к изменению свойств клеток и повышению скорости их деления, что может привести к образованию опухоли - сначала доброкачественной, затем злокачественной. Половым путем передаются и вирусы - генитального герпеса и папилломы человека, роль которых в развитии рака шейки матки доказана. Итак, Вы приходите к специалисту проверить состояние шейки матки. Это принципиальный момент. Дело в том, что многие боятся лечить эрозию, пугаясь слова "прижигание". Ходят слухи о том, что нельзя прижигать шейку нерожавшим, а также что эрозия проходит сама, особенно если использовать тампоны с облепиховым маслом, медом и еще чем-нибудь. Кроме того, в платных центрах сейчас очень модно лечение лазером всех болезней, а в гинекологии в первую очередь - эрозии шейки матки. Еще один слух существует о том, что рак возникает только у пожилых и только, если болел кто-то из родственников. Что же на самом деле? Рак шейки матки - самая частая злокачественная опухоль женских половых органов, если не считать молочной железы. Средний возраст возникновения рака шейки матки - в районе 40 лет, но из-за того, что женщины регулярно посещают гинеколога, в этом возрасте частота рака начинает снижаться (патология шейки матки обнаруживается и лечится раньше), а вот у молодых женщин до 35 лет она резко возросла за последние 10 лет (потому что боятся лечиться). Любая патология шейки матки при длительном нелеченном или неправильно леченном существовании может перейти в рак шейки матки. Среди всего разнообразия патологии шейки матки только очень немногие заболевания лечатся консервативно (т.е. без операции). В этом случае возможно применение терапевтического лазера. Но показания должен установить специалист по патологии шейки матки, потому что именно он устанавливает точный диагноз. Обычный гинеколог и уж тем более специалист по лазерной медицине не должны влиять на выбор лечения. Применение же тампонов с маслами и питательными веществами типа меда противопоказаны в любом случае. Они ускоряют деление клеток, при этом эрозия заживает, но клетки продолжают ускоренно делиться, а это легко приводит к развитию опухоли. Современный метод лечения патологии шейки матки - это ее удаление хирургическим лазером. В отличие от диатермокоагуляции, предлагаемой в женских консультациях, хирургический лазер не оставляет рубцов на шейке, и показан нерожавшим женщинам. Это единственный метод лечения, который позволяет убрать патологию под контролем глаза на ту глубину, на которую необходимо, а это позволяет избежать повторения (рецидива) патологии из-за того, что ее не до конца убрали. Патология шейки матки почти никак себя не проявляет. Симптомы, которые требуют Вашего обращения к гинекологу: выделения любые, но особенно сукровичные и особенно появляющиеся после полового акта. Помните общий принцип медицины: лечатся те болезни, которые только начинаются или вообще еще не существуют. Идите к врачу, когда вас ничто еще не беспокоит. Не дожидайтесь симптомов. Наиболее распространена такая ситуация: Вы приходите к своему гинекологу, он говорит, что у Вас эрозия. Далее 2 варианта: если эрозия небольшая, он предлагает Вам тампоны с маслом, если большая - прижигание. Что должны знать Вы: опасность патологии шейки матки никак не зависит от ее размеров. Более того, бывают ситуации, когда патология не видна невоооруженным глазом. Тогда никто не поставит Вам даже диагноз "эрозии". Поэтому вы должны обратиться к специалисту по патологии шейки матки даже если вы думаете, что эрозии нет. Пусть он вам это скажет. А уж если она есть, то к этому специалисту надо просто бежать. Про тампоны - см. выше. Выяснили, что треть женщин, имеющих предраковые изменения на шейке матки, использовали когда-то масляные тампоны для лечения эрозии. Итак, Вы пришли к специалисту по патологии шейки матки (такие кабинеты есть во всех крупных центрах, поликлиниках при кафедрах медВУЗов). Осмотр шейки матки Когда женщина оказывается в гинекологическом кресле, врач в первую очередь осматривает наружные половые органы, а затем приступает к исследованию шейки матки. Так должно быть, и Вы можете настаивать на том, чтобы это было сделано до двуручного исследования, т.к. руками можно травмировать шейку, если на ней есть поражение, и после двуручного исследования картина будет неправильной. Для осмотра шейки матки во влагалище вводят зеркала - это единственная неприятная часть процедуры, т.к. чаще всего они металлические и холодные. В коммерческих фирмах иногда используют одноразовые пластмассовые зеркала, они продаются, Вы можете их купить и придти на прием со своим зеркалом. После вставления зеркала на шейку матки направляют свет и осматривают ее невооруженным глазом. При этом видны только грубые нарушения, их невозможно отличить друг от друга, они одинаково выглядят как участок покраснения, который называют эрозия шейки матки. После этого врач должен взять мазки на флору и цитологию, а затем произвести расширенную кольпоскопию. Бактериологическое исследование Это исследование мазка из влагалища и шейки матки под микроскопом. Делается во всех гинекологических учреждениях, но качество его зависит от квалификации человека, смотрящего в микроскоп. В мазке подсчитывают количество лейкоцитов (более 10-20 в поле зрения говорит о наличии инфекции) и ищут возбудителей этой инфекции. Реально по мазку можно обнаружить грибы (молочница, кандидоз), "ключевые клетки" (бактериальный вагиноз, гарднереллез), изменение нормальной флоры. Если мазок показывает наличие инфекции, но не выявляет возбудителя, показаны посев и ПЦР-диагностика. Лечение инфекции обязательно должно предшествовать лечению эрозии. Во-первых, излечение инфекции может привести к самостоятельному исчезновению эрозии; во вторых, хирургическое лечение любого органа, в том числе и шейки матки, невозможно в условиях "загрязнения" микробами, это может привести к развитию осложнений. При лечении нужно сочетать общие препараты, применяемые в таблетках, и местные - свечи, спринцевания, гели. Местные препараты помогают антибиотикам проникнуть непосредственно в пораженные клетки, в том числе в клетки эрозии. После применения антибиотиков часто развивается молочница; чтобы ее не допустить, курс антибиотиков должен заканчиваться применением препаратов, содержащих молочные бактерии, в норме живущие во влагалище (например, свечи "Ацилакт"). Единственное исключение - исходная молочница (кандидоз). При ее лечении ацилакт не нужен, так как в присутствии большого количества молочных бактерий кандидоз обостряется. Цитологическое исследование Обязательный этап диагностики патологии шейки матки. Обязательное исследование, проводимое перед ее лечением. Даже если ничего не беспокоит, и невооруженным глазом шейка матки кажется неизмененной, женщина должна регулярно (каждый год) проходить цитологическое исследование соскоба шейки матки. Цитология - это наука о клетке. При цитологическом исследовании изучают особенности строения клеток поверхности шейки матки. Результат исследования зависит от квалификации цитолога (того, кто смотрит в микроскоп) и правильности забора материала. Мазок на цитологическое исследование берется специальным инструментом - шпателем. Он имеет изогнутую поверхность, соответствующую форме шейки матки. Мазок берут с нажимом, соскабливая слои клеток. Это совершенно безболезненная процедура. Дело в том, что злокачественный процесс начинается с нижних слоев эпителия (покровной ткани) шейки матки и прогрессирует вверх, к поверхности. Поэтому, если в мазок попадает только поверхностный слой, диагноз можно поставить только когда заболевание находится уже на последней стадии. Соскоблив клетки с определенного участка шейки матки - места стыка покровного эпителия, находящегося снаружи, и цилиндрического эпителия, выстилающего канал шейки матки изнутри, их распределяют на стекле. Диагноз цитолога может звучать "атипические клетки не обнаружены" - норма или "обнаружены". Атипические клетки - это измененные по форме, размерам, строению ядер клетки. Изменения могут быть вызваны злокачественным процессом или воспалением. Поэтому противовоспалительное лечение проводят в любом случае, а данные цитологии дополняют проведением биопсии под контролем кольпоскопии. Определение типа вируса папилломы человека Иногда врач предлагает провести исследование для определения типа вируса папилломы человека. Дело в том, что некоторые виды патологии шейки матки вызываются именно этим вирусом, а некоторые его типы (16, 18) являются высокоонкогенными, т.е. с большой долей вероятности вызывают рак шейки матки. Поэтому при незначительном поражении можно определить тип вируса, и высокоонкогенный удалять, а низкоонкогенный наблюдать. При серьезной кольпоскопической патологии ее удаляют независимо от типа вируса, в этом случае его можно не определять. Определение типа вируса производится с помощью ПЦР-диагностики. Для этого из шейки матки специальной щеточкой берется еще один мазок. Кольпоскопия Это исследование шейки матки под микроскопом. Специальный микроскоп, позволяющий изучать внешний вид шейки матки, называется кольпоскоп, а процедура - кольпоскопия. В принципе любой гинеколог обязан владеть этой методикой, поэтому Вы можете увидеть кольпоскоп в кабинете у обычного гинеколога. Как правило, гинеколог использует кольпоскоп для того, чтобы сказать, есть эрозия или нет; а также для того, чтобы не пропустить картины, подозрительные на злокачественную опухоль. Специалист по патологии шейки матки производит расширенную кольпоскопию - т.е. осмотр шейки матки под микроскопом после ее обработки специальными красящими растворами (содержащими уксусную кислоту и йод). Вы лежите на гинекологическом кресле, зеркало введено, врач придвигает к креслу большой прибор с окулярами, включает лампочку и смотрит. Это и есть кольпоскоп. Он остается снаружи, его увеличение позволяет видеть шейку матки издали. Процедура кольпоскопии достаточно долгая (около 20 мин), врач делает ее сидя и молча. Поэтому приготовьтесь к долгому лежанию и не спрашивайте врача, что там. Точно ответить он Вам сможет только когда проведет полностью расширенную кольпоскопию. Первый красящий раствор, которым обрабатывают шейку матки, - 3% раствор уксусной кислоты. Он имеет специфический запах и может вызывать некоторое пощипывание, совершенно терпимое. Уксусная кислота приводит к спазму сосудов, что позволяет врачу рассмотреть саму шейку матки, а не ее сосудистую сеть. До окраски уксусной кислотой шейка выглядит как большое розовое пятно, после - вся имеющаяся патология четко выделяется. Уксусную кислоту врач наливает в зеркало из баночки, а затем ваткой промокает шейку матки и смотрит в кольпоскоп. Следующий раствор - т.н. раствор Люголя. В его состав входит йод, только не спиртовой раствор, а водный, поэтому Люголь не щиплет вовсе. Нормальные, здоровые клетки шейки матки окрашиваются раствором Люголя, а патологически измененные - нет. Поэтому эта процедура необходима, чтобы четче увидеть границы патологии. Если обработка растворами вызывает сильное жжение - это признак воспалительного процесса. Концентрации растворов расчитаны не на ощущения, а только на окраску. Только воспаленная ткань имеет такую повышенную чувствительность. Только расширенная кольпоскопия может помочь поставить точный диагноз заболевания шейки матки и определить его злокачественность; если она не была сделана, диагноз неизвестен. Эрозия - это неизученное красное пятно, под которым может скрываться все, что угодно. Кольпоскопист не пользуется этим словом, он ставит диагноз, пользуясь общепринятыми в мире терминами. Кольпоскопические термины Эктопия (псевдоэрозия) То, что чаще всего называют эрозией. Наличие цилиндрического эпителия, в норме находящегося внутри канала, на поверхности шейки. Очень частая картина у молодых девушек, часто имеется у девственниц, с началом половой жизни осложняется воспалением. Самая частая причина - врожденная. У девочек цилиндрический эпителий в норме выходит за границы канала. Затем он постепенно уходит внутрь. Этот процесс происходит где-то до 23-25 лет. Пока весь цилиндрический эпителий не ушел внутрь, его остатки видны на поверхности - эктопия. Если она не осложнена воспалением, это физиологическая норма, не требующая лечения. Чаще всего с началом половой жизни в эктопии поселяются микробы, и она уже не может исчезнуть самостоятельно и поддерживает воспаление, тогда ее надо лечить независимо от возраста. Существуют и другие причины эктопии - нарушение гормонального статуса (дисфункция яичников), хламидиоз, герпес и другие инфекции. Эктропион Состояние, развивающееся после родов, - выворот канала шейки матки наружу. Выглядит так же, как эрозия, но возникает после родов с разрывом шейки матки, поэтому видны рубцы по бокам шейки. В отличие от эктопии, никогда не проходит самостоятельно. Его лечат хирургическим путем. Лейкоплакия Белая бляшка, возвышающаяся над поверхностью шейки матки - участок повышенного ороговения. Чаще является признаком хронической инфекции, скорее всего - вирусной. Обязательно требует биопсии и хирургического лечения. Зона превращения (зона трансформации) Участок заживания псевдоэрозии, измененный эпителий, отличащийся при окраске, особенно раствором Люголя. Бывает типичной (нормальной) и с признаками атипии (ороговевшие железы, измененные кровеносные сосуды, неправильное ороговение эпителия, кондиломы). Атипическая зона превращения обязательно требует биопсии. Кондиломы Остроконечные выросты. Бывают как на наружных половых органах, так и на шейке матки, и во влагалище. Признак папилломавирусной инфекции, основной причины развития рака шейки матки. При расположении на шейке матки требуют обязательной биопсии и хирургического удаления. Кисты шеечных желез В цилиндрическом эпителии канала шейки матки находятся железы, выделяющие слизь. При заживающей эктопии они остаются под нарастающим нормальным эпителием и продолжают продуцировать слизь, а проток закрывается. Из-за этого они растягиваются и образуют кисты. Иногда их содержимое может инфицироваться и нагнаиваться. Требуют вскрытия и удаления содержимого. Полип цервикального канала Разрастание цилиндрического эпителия внутри канала. Причина может быть инфекционная или опухолевая. Требует биопсии и удаления. Без проведения расширенной кольпоскопии нельзя лечить эрозию, т.к. неизвестно, что лечить и насколько это опасно. После проведения расширенной кольпоскопии специалист по патологии шейки матки при необходимости берет прицельную (под контролем микроскопа) биопсию из подозрительных на вид участков. Биопсия Это взятие участка ткани для гистологического исследования. Гистологическое исследование - это то же самое, что цитология, только исследуются не отдельные попавшие в мазок клетки, а целый единый срез ткани в подозрительном участке. Нюансы: - биопсия проводится в начале менструального цикла - на 5-7 день цикла (1 день цикла = 1 день месячных), сразу после прекращения менструации. - биопсия проводится при отсутствии инфекции. При плохих результатах мазков на флору сначала врач назначает лечение инфекции, а потом после хорошего контрольного мазка берет биопсию. Потому что биопсия - это хотя и маленькая, но операция, и требует чистоты. - биопсия проводится под контролем кольпоскопа и требует окраски раствором Люголя, чтобы четче видеть измененный участок. - биопсия проводится специальными биопсийными щипцами, радионожом (аппарат "Сургитрон"), электропетлей или скальпелем. - процедура очень быстрая и абсолютно безболезненная. Вы делаете по команде врача глубокий вдох, и биопсия взята. Поэтому эта процедура проводится без обезболивания. Но если Вы будете настаивать, врач может распылить на шейку матки раствор лидокаина. Секрет в том, что на шейке матки нет болевых окончаний, поэтому лидокаин совершенно не действует, это психологическая мера против капризных пациенток. Вы не почувствуете боль, неприятные ощущения внизу живота (потягивание) вызваны сокращением матки в ответ на прикосновение к шейке. Эту реакцию устранить можно только расслабившись. Напрягаясь, вы усиливаете сокращение мышц. - место биопсии может кровоточить. Врач может прижечь эту точку, а потом прижать ее марлевым тампоном. Прижигание длится несколько секунд, вызывает потягивание внизу живота, как во время менструации. - в течение недели после биопсии нужно беречь шейку матки - не жить половой жизнью, не спринцеваться, не поднимать тяжестей. Гистологическое исследование позволяет поставить окончательный диагноз. Гистологическое исследование может показать следующие состояния: Хронический цервицит. Этот диагноз не требует срочного хирургического лечения. Показано противовоспалительное, может быть противовирусное лечение. Плоскоклеточная метаплазия. Это естественный, нормальный процесс заживления "эрозии" - замещения нормального цилиндрического эпителия шейки матки плоским. Метапластический эпителий находят при кольпоскопической картины зоны трансформации (превращения). Это норма, не требующая никакого лечения. Лейкоплакия. Акантоз и дискератоз, гиперкератоз - нарушения созревания и ороговения эпителия. Показано хирургическое лечение. Плоская кондилома. Признаки лейкоплакии + койлоцитоз (вирусное поражение клеток) - в данном случае дискератоз вызван хронической вирусной инфекцией. Показано противовирусное лечение, повторная кольпоскопия и биопсия и решение вопроса о хирургическом лечении. Дело в том, что изменения в ткани не всегда проявляются кольпоскопически. В плоской кондиломе может развиваться процесс дисплазии, и внешне она останется без изменений. Кроме того, в участок биопсии попадает не вся пораженная ткань. Если плоская кондилома не поддается противовирусному лечению, стоит решить вопрос о хирургии. Дисплазия. Нарушение строения эпителия шейки матки. Бывает трех степеней тяжести. Слабую и умеренную (1-2 ст) дисплазии можно наблюдать некоторое время. Тяжелая дисплазия (3 ст) - показание к хирургическому лечению. Дисплазия - это доброкачественное изменение, не всегда опухолевой природы, очень часто имеет воспалительную причину. Поэтому при выявлении дисплазии в первую очередь необходимо противовоспалительное, противовирусное лечение и повторная биопсия. Та степень дисплазии, которая останется после противовоспалительного лечения, уже будет истинной опухолевой дисплазией. Carcinoma in situ, рак шейки матки. Эти диагнозы требуют лечения у онколога, а не гинеколога. Именно по результатам гистологического исследования выбирают метод лечения эрозии шейки матки. Лечение лекарственными средствами Не должно применяться иначе, кроме как метод лечения воспаления. Саму патологию шейки матки лекарственными препаратами, в том числе мазями, тампонами с облепиховым маслом и т.д. не лечат (исключение - старческая атрофия, но там эффективнее гормоны), так как это может привести к прогрессированию опухолевого процесса. Любая патология, самая безобидная эктопия, при длительном существовании может трансформироваться в рак. Химическое удаление Возможно только при эктопии или кондиломах. Другие патологические процессы являются более глубокими, недоступными для проникновения кислот из химического препарата, поэтому при применении этого метода у женщин с более глубокими пораженими шейки матки часто изменения остаются и прогрессируют. Чаще всего применяют препарат Солковагин. Им прижигают поврежденный участок в несколько приемов (несколько дней) Диатермокоагуляция (электрокоагуляция) Основной метод лечения патологии шейки матки в женских консультациях. Самый болезненный, длительный и дает больше всего осложнений. Не показан у нерожавших женщин, так как вызывает сужение канала шейки матки рубцами, что во время родов может послужить причиной разрыва шейки. После диатермокоагуляции ("прижигания") шейка заживает больше месяца, поэтому следующая менструация наступает раньше, чем образуется нормальный эпителий. Выделяющиеся клетки эндометрия, контактируя с раневой поверхностью, могут осесть на ней и способствовать развитию эндометриоза шейки матки - заболевания, сопровождающегося болью и кровянистыми выделениями перед менструацией и после полового акта. Криотерапия (обработка жидким азотом) Глубина прониковения достаточна только для лечения эктопии и кондилом. Более щадящий метод, почти не оставляет рубцов, безболезненный. Не применим при более глубоких или серьезных повреждениях. Лазеротерапия Имеется в виду хирургический лазер. Самый предпочтительный метод лечения. Одновременно удаляет ткань и останавливает кровотечение. Умеренно болезненный, не оставляет рубцов, возможен даже у нерожавших, почти не дает осложнений, позволяет удалять повреждения под контролем микроскопа, на необходимую глубину. Радионож Аппарат "Сургитрон". Основан на высокой энергии радиоволн. Преимущество - не выжигает, а отрезает поврежденный участок, то есть сохраняет его после удаления и позволяет провести гистологическое исследование, т.е. уточнить диагноз. Является альтернативой обычной хирургии (скальпелю). Удаление скальпелем Это оружие онкологов. Если биопсия показала онкологическое заболевание, желательно лечиться дальше не у гинеколога, а у онколога. Этого слова не надо бояться, надо понимать, что "свою" патологию он лечит лучше, чем кто-нибудь другой. Мрачные ассоциации связаны с тем, что, как правило, к онкологам обращаются люди, долго и безуспешно лечившиеся у врачей других специальностей, до онкологов они доходят с запущенной стадией болезни. Рак шейки матки - болезнь, поддающаяся абсолютному излечению в начальной стадии. После хирургического удаления патологии шейки матки рекомендации те же, что и после биопсии, только щадящий режим надо соблюдать более длительно - месяц для лазерной хирургии, 6 недель - для диатермокоагуляции и криотерапии. Не поднимать тяжести, не перегреваться (сауна), не жить половой жизнью. В течение этого времени будут умеренные сначала жидкие, а потом сукровичные и даже кровянистые выделения, которые не должны вызывать беспокойства - ранка после хирургической операции представляет собой ожоговую поверхность. Нужно пить много жидкости и беречь себя. Выделения плавно переходят в следующую менструацию, после прекращения менструации надо показаться на контрольный осмотр. Очень важно проведение хирургического лечения в те же сроки, что и биопсии - на 5-7 день менструального цикла (как правило, в следующем месяце после биопсии, с учетом того что гистология бывает готова не раньше чем через неделю) - чтобы раневая поверхность успела зажить к следующей менструации. Иначе меструация, начавшаяся на фоне незажившей шейки, может привести к ее эндометриозу, который проявляется кровянистыми выделениями до менструации и при близости. Проведение хирургических манипуляций с шейкой позволяет всегда этого избежать, кроме как при диатермокоагуляции, где период заживления составляет 6 недель - это один из недостатков метода, после него эндометриоз шейки матки развивается достаточно часто. Физиотерапия (терапевтический лазер) Очень модное лечение. Сегодня лазером лечат все. Реально он помогает при эктопии и воспалении (кольпит), так как обладает бактерицидным (убивающим бактерий) и противовоспалительным действием. Наззначается одновременно или сразу после антибиотиков. Также лазер хорош после хирургического удаления патологии шейки матки для скорейшего заживления раны. Некоторые нюансы: 1. Не существует эрозии шейки матки - есть патология шейки матки. Для ее расшифровки нужно пройти обследование и только потом лечить. Любая патология шейки матки может быть началом опухолевого процесса и при длительном существовании превратиться в рак шейки матки. 2. Патология шейки матки может никак себя не проявлять. Если беспокоят выделения, особенно кровянистые, особенно усиливающиеся или появляющиеся после полового акта, - это сигнал для похода к врачу. Но если ничего не беспокоит, гинеколога необходимо посещать ежегодно, а лучше каждые полгода, и при каждом обращении проводить кольпоскопию и цитологическое исследование. Не нужно доводить болезнь до тяжелых стадий развития. Все лечится, если обнаружено рано. 3. При обнаружении патологии шейки матки сначала лечат воспаление. Это может привести к исчезновению эктопии, а главное - без этого нельзя правильно интепретировать результаты цитологии и биопсии и делать операцию. 4. При подтвержденной патологии шейки матки ее удаляют независимо от возраста женщины и наличии родов в ее жизни. Современные методы лечения позволяют делать это без последствий для будущих родов. Удаление любым методом делают в начале менструального цикла, сразу после менструации, чтобы ранка успела зажить до начала следующей менструации. 5. Удаление патологии шейки матки - безболезненная процедура. Ощущения напоминают таковые в первый день менструации. Неприятно, но терпимо по сравнению с другими операциями. 6. Обследоваться и лечиться необходимо у квалифицированного специалиста по патологии шейки матки - гинеколога, а при наличии дисплазии 3 степени - лучше у онколога. В этой ситуации лучше пере-, чем недо-.
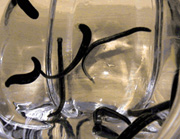 Гирудину – ферменту медицинской пиявки – приписывают необыкновенные исцеляющие свойства. А гирудотерапии – способность излечивать от многих проблем, перед которыми бессильна современная медицина.
Гирудину – ферменту медицинской пиявки – приписывают необыкновенные исцеляющие свойства. А гирудотерапии – способность излечивать от многих проблем, перед которыми бессильна современная медицина.
Если познакомиться поближе с этими животными-целителями, свои предупреждения легко преодолеть, утверждают те, кто решился попробовать гирудотерапию на себе. Не секрет, что у многих из нас пиявка ( как то, что связано с кровью, ранами ) вызывает скорее неприятные эмоции.
Зато перечень заболеваний, при которых гирудотерапия дает положительный результат, просто огромен. Для всех ли лечение подходит? Как оно работает? Есть ли противопоказания?
1.Почему пиявок ставят на определенные точки?Биологически активные точки нашего организма эффективно реагируют на любое точечное воздействие. Существуют различные методики применения пиявок: зональная, на проекции органов и по китайским рецептурам, то есть на акупунктурные точки. В древних китайских трактатах есть упоминания об использовании пиявок вместо классических иголок, для того чтобы получить терапевтический эффект как при иглоукалывании или даже лучше.
Гирудотерапию используют в клиниках Тайваня, Таиланда, Китая. В России это также давняя традиция, у нас культивируют медицинских пиявок примерно с XVII века. Приемы гирудотерапии широко применяли земские врачи, ставя пиявок на проекции органов или зонально – по ходу нервов, мышц, суставов.
2.Пиявкам приписывают славу средства-панацеи против бесплодия. Если это так, то почему они не используются с этой целью в официальной медицине?Гирудотерапия признана нашей официальной медициной: примерно с 40-х годов существует соответствующая инструкция Минздрава, а также медицинские учреждения, которые готовят специалистов для этого направления. Но дело в том, что и чрезмерные ожидания, вера в панацею, и, наоборот, элемент недоверия в отношении гирудотерапии происходят из недостаточного понимания того, как она работает.
Мы привыкли лечить ( и лечиться ) медикаментозными методами, при помощи таблеток. А пиявка включает механизм самоисцеления. В ответ на впрыскивание уникальной комбинации веществ в организме активизируются ферментные реакции, и иногда этого небольшого биохимического сдвига достаточно, чтобы запустить процессы саморегуляции. А потенциал саморегуляции у человеческого организма просто огромен! И иногда происходит своего рода чудо – например, исцеление от бесплодия.
3.Существуют ли противопоказания к использованию пиявок или аллергия на них?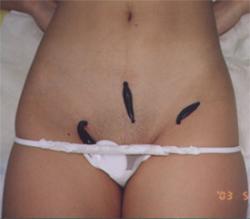 Действительно, гирудотерапия подходит не всем. Для начала потребуется биохимический анализ крови – по нему специалист может определить, нужны ли в данном случае пиявки. Формальные противопоказания: анемия, гипотония и, конечно, гемофилия, поскольку процедура лечения связана с кровопотерей.
Действительно, гирудотерапия подходит не всем. Для начала потребуется биохимический анализ крови – по нему специалист может определить, нужны ли в данном случае пиявки. Формальные противопоказания: анемия, гипотония и, конечно, гемофилия, поскольку процедура лечения связана с кровопотерей.
Аллергия на пиявок, безусловно, существует, особенно на восточную разновидность, у которой очень высокая концентрация фермента. С другой стороны, пиявки используются для лечения аллергии – на другие вещества. Беременность формально тоже является противопоказанием, но иногда гирудотерапия дает прекрасный эффект при невынашивании ( только терапию нужно начинать еще до беременности и продолжать во время нее ).
4.Есть идея, что пиявка сама находит больное место. Какова при этом роль гирудотерапевта? И возможно ли использование пиявок самостоятельно, как домашнее средство?Чтобы терапия произвела нужный эффект, требуется квалифицированный специалист. Во-первых, пиявку можно ставить не на всякое место – не менее 1-1,5 см от кровеносных сосудов. Вопреки распространенному мнению, она сосет не кровь, а лимфу, окрашенную капиллярной кровью.
Во-вторых, только специалист может принять решение, на какие зоны, как часто и сколько пиявок нужно поставить. Поэтому они не рекомендуются как домашнее средство. Некоторые, скажем гипертоники, иногда сами используют пиявок для улучшения самочувствия, но для этого нужно как минимум опыт и знание схем.
5.Существует мнение, что пиявки могут использоваться и в косметических целях: для омоложения, против целлюлита, для улучшения состояния кожи. Так ли это?Да, это правда. Существует даже целая отрасль косметологии – гирудопластика. Пиявки способствуют рассасыванию швов, рубцов, келоидов. Их можно использовать и с целью лифтинга – подтяжки кожи. Обмен веществ в тканях существенно улучшается, а это сказывается и на тонусе кожи, и на цвете лица.
Однако, прежде чем приступить к гирудотерапии с косметическими целями, нужно пройти общетерапевтический курс: если есть проблемы с пищеварением или эндокринной системой, то косметический эффект будет нестойким.
6.Не могут ли пиявки стать переносчиками заболеваний, таких, как ВИЧ или гепатит?Это абсолютно исключено: все медицинские пиявки одноразовые. После использования их сразу же утилизируют.
(Информация с сайта: http://www.missfit.ru)
Легенда гласит, что египетская царица Клеопатра смогла забеременеть только благодаря пиявкам. Родить наследника от Юлия Цезаря было делом ее чести. Но никакие народные средства и самые лучшие египетскими эскулапы не могли избавить царицу от бесплодия. Тогда она послушалась совета другого безызвестного доктора Клеомана. Он порекомендовал ей поставить пиявок. Всего несколько сеансов, и Клеопатра почувствовала, что ждет ребенка. В благодарность за это изображение пиявок появилось на стенах гробниц египетских фараонов.
Гинекологические заболеванияВ лечении гинекологических заболеваний гирудотерапия завоевала особую популярность, потому что ее эффективность при этих недугах очень высока. Во многих зарубежных клиниках этот метод используется как основной. В частности, в гинекологии пиявки используются для борьбы с инфекционными и воспалительными заболеваниями, при лечении хронических воспалительных процессов матки и придатков, маститов, кольпитов, дегенеративных изменений в яичниках, миомы, эндометриоза, климактерических расстройств, спаечного процесса. При осложнениях в климактерическом периоде, нарушениях менструального цикла постановка пиявок улучшает самочувствие женщины, нормализует цикл. Применяются пиявки и для профилактики осложнений после перенесенного воспалительного заболевания, операции или аборта. Пиявки прекрасно зарекомендовали себя в лечении женского бесплодия, а также привычного невынашивания беременности.
Хотя сегодня в распоряжении врачей имеется огромный спектр медикаментозных препаратов, они имеют большое количество побочных эффектов, к тому же являются узконаправленными. Гирудотерапия заметно выигрывает на их фоне. Не оказывая побочных эффектов и не вызывая осложнений, она действует на организм женщины комплексно, параллельно излечивая ее и от других сопутствующих заболеваний – хронического гастрита, гепатопатии, нарушения функции щитовидной железы, неврозов и т. д.
При гинекологических проблемах пиявки являются серьезной и вполне реальной альтернативой операции. Они способствуют рассасыванию кист яичников и излечению от эндометриоза. В практике гирудотерапевтов есть интересные результаты излечения женщин с полной непроходимостью маточных труб из-за спаечного процесса – так называемого трубного бесплодия. После курса пиявок проходимость маточных труб полностью восстанавливалась. А некоторые специалисты считают, что профилактический курс пиявок еще и лучшее средство подготовки к зачатию: ведь они нормализуют деятельность всех органов будущих родителей. Мужчине они обеспечат нормальный сперматогенез, а женщине помогут подготовить матку к вынашиванию ребенка.
ЭндометриозЭндометриоз – это доброкачественное разрастание ткани, по морфологическим и функциональным свойствам подобной эндометрию – внутренней, отторгаемой во время менструации оболочке матки. Само заболевание развивается за пределами полости матки: в мышечной оболочке матки, в других органах половой системы и даже вне ее.
Эндометриоз – довольно распространенное заболевание, среди гинекологических больных репродуктивного возраста он встречается в разных возрастных категориях в 7—50 % случаев. И почти 50 % страдающих бесплодием имеют эндометриоз.
Это заболевание может проявляться по-разному, причин его развития тоже очень много. Одна из них – генетическая предрасположенность, другая – нарушение гормонального баланса, а именно дисбаланса в организме женщины содержания и соотношения стероидных и гонадотропных гормонов. Однако в сущности все причины сводятся к патологическим изменениям в нейроэндокринной системе, происходящим под влиянием стрессов, из-за неправильного питания, общих соматических заболеваний, нарушений функций желез внутренней секреции (поджелудочной, щитовидной, яичников, надпочечников и др.) заболеваний половых органов (как наследственных, так и воспалительных).
Различают генитальный и экстрагенитальный эндометриоз. Генитальный эндометриоз, в свою очередь, делится на внутренний (эндометриоз тела матки) и наружный (эндометриоз шейки матки, влагалища, яичников, маточных труб, брюшины и др.).
Эндометриоз представляет собой мелкие очаги округлой, овальной или неправильной формы, полости которых содержат темную густую или стекловидную жидкость. Заболевание может иметь вид мелких кистозных полостей или даже кист.
Боли, усиливающиеся или возникающие перед или во время менструаций, – это характерный признак эндометриоза. Со временем боли могут стать постоянными.
Появляются болезненность менструаций, увеличение их длительности и обилия, нарушение правильного цикла, мажущие выделения до и после менструаций. При обследовании обнаруживается увеличение размеров пораженного органа – матки или яичников.
Самое опасное последствие эндометриоза – бесплодие. Любые внутриматочные вмешательства (оперативные роды, аборты, выскабливания полости матки) увеличивают риск развития заболевания. А регулярное наблюдение у врача-гинеколога позволяет своевременно обнаружить начало развития болезни и заняться его профилактикой.
В настоящее время существуют оперативные и лекарственные методы лечения эндометриоза, а также способы традиционной терапии этого заболевания, наиболее эффективный из которых – гирудотерапия.
Лечение пиявкамиСлюна пиявки имеет противовоспалительное, обезболивающее и иммуномодулирующее действие, что особенно важно в лечении эндометриоза.
Рекомендуется проводить от 7 до 10 сеансов гирудотерапии. Обычно ставят 5–6 пиявок на область спины.
Постановка пиявок требует особого подхода. Начинают с неполной экспозиции пиявок. Через 25–30 минут после прокуса ее легко снимают, поднеся ватку, смоченную в спирте или в крепком растворе соли. Между сеансами лечения должно пройти 5–6 дней. Все это время следят за своим самочувствием. Обычно уже с первых сеансов больные чувствуют облегчение. На втором или третьем сеансе делают полную экспозицию, то есть держат пиявок до их естественного насыщения кровью.
Через месяц курс гирудотерапии можно повторить.
МастопатияПри мастопатии происходят изменения в структуре протоков и ткани молочных желез. Сами по себе эти изменения не опасны, однако они могут перерождаться в злокачественную опухоль. Поэтому всем женщинам начиная с тридцати лет ежегодно следует обследоваться.
Причина возникновения мастопатии кроется в нарушении баланса женских половых гормонов – эстрогенов. Заболевание может охватывать обширные участки молочной железы (распространенная мастопатия) и быть сосредоточена в единичных узелках железы (локальная мастопатия).
Диагностика локальной мастопатии проводится специалистом с помощью ощупывания. Участок уплотнения появляется или увеличивается во время менструации, а после нее уменьшается или исчезает. В некоторых случаях размер уплотнения не зависит от фазы менструального цикла. Локальные мастопатии обычно лечат хирургическим путем.
Распространенная мастопатия гораздо коварней, потому что она может протекать бессимптомно, но чаще проявляется различными болевыми ощущениями, усиливающимися перед менструацией и ослабевающими по ее окончанию. Болевые ощущения напоминают чувство распирания в груди, ощущение полноты в ней. Ноющая и тупая боль может отдавать в руку или шею. Ощупывание молочной железы обычно болезненно. Этот вид мастопатии характерен для женщин от 25 до 40 лет. Лечение возможно как медикаментозное, так и оперативное. Однако методы гирудотерапии позволяют избежать операции. Даже в запущенных случаях они дают шанс на полное излечение без оперативного вмешательства.
Лечение пиявкамиВ лечении мастопатии особенно важно иммуномодулирующее действие, которым обладает пиявочный секрет. А обезболивающее и противоспалительное действие слюны с первых сеансов улучшает состояние больной и благотворно влияет на исход лечения.
Рекомендуется проводить от 7 до 10 сеансов гирудотерапии. Обычно ставят 5–6 пиявок на болезненные участки.
Постановка пиявок требует особого подхода. В этом случае сразу начинают с полной экспозиции пиявок. По мере насыщения кровью (около 40 минут) пиявка сама отпадает. Быстро соберите использованных пиявок в банку, так как они после сеанса очень активные и могут расползтись.
Между сеансами лечения должно пройти от 3 до 5 дней. Постоянно следите за своим самочувствием. Обычно уже с первых сеансов больные чувствуют облегчение. На втором или третьем сеансе заметно, как уплотнения рассасываются.
Через месяц курс гирудотерапии необходимо повторить.
Фибромиомы маткиЭто доброкачественная опухоль, которая имеет большое распространение среди всех гинекологических заболеваний. Особенно часто фибромиомы развиваются в предклимактерический период.
В результате заболевания возникают узлы в толще тела матки, которые постепенно растут. Причем некоторые узлы разрастаются внутри полости матки, а некоторые вырастают наружу и развиваются вне матки. Чаще всего наблюдаются множественные миомы с различно расположенными узлами разных размеров. Иногда миоматозные узлы поражают и шейку матки.
Причины развития фибромиомы матки до сих пор до конца не изучены, но известны факторы, влияющие на ее рост. Это повышенный уровень эстрогенных гормонов и дефицит прогестерона. Большую роль в развитии заболевания играет миометрия – изменение чувствительности тела матки к этим гормонам, а также наследственная предрасположенность.
При фибромиомах больные ощущают боль и сдавливание соседних органов. Это происходит в результате натяжения связочного аппарата матки, растяжения ее брюшного покрова и действительного давления растущей опухоли на соседние органы. Нередко возникают кровотечения и, как следствие, анемия, а месячные становятся очень обильными и продолжительными. Рост опухоли может оказывать давление на мочевой пузырь и мочеточники, что приводит к нарушению функции почек. Фибромиома может оказывать влияние даже на функции кишечника.
Лечение пиявкамиЭффект гирудотерапии состоит в рассасывании узлов при нормализации кровотока в яичниках и в матке. Вследствие этого происходит нормализация гормонального статуса и устранение венозного застоя в матке. Поэтому при этом заболевании первостепенное значение в лечении пиявками имеет само кровопускание. Помимо этого, особые вещества, содержащиеся в слюне пиявки, оказывают обезболивающий, противовоспалительный и другие действия, которые завершают процесс восстановления больного органа.
Рекомендуется провести от 7 до 10 сеансов гирудотерапии. Обычная «дозировка» – 5–6 пиявок: на паховую область их должен ставить специалист, на область спины можно ставить самостоятельно.
Начинают с неполной экспозиции пиявок. Через 25–30 минут после прокуса ее легко снимают, поднеся ватку, смоченную в спирте или в крепком растворе соли. Между сеансами лечения должно пройти 5–6 дней. Все это время необходимо следить за своим самочувствием. Обычно уже после первого сеанса больные чувствуют значительное облегчение своего состояния. На втором или третьем сеансе делают полную экспозицию, то есть держат пиявок до их естественного насыщения кровью.
Через месяц курс гирудотерапии можно повторить.
КольпитКольпит (вагинит) – это воспаление слизистой оболочки влагалища, которое сопровождается выделениями, зудом и болезненными ощущениями. Причины: бактериальная инфекция или низкое содержание в организме гормона эстрогена, которое обычно наблюдается после климакса. Чаще всего возникает при несоблюдении правил личной гигиены.
Лечение пиявкамиСлюна пиявки оказывает противовоспалительное, обезболивающее и иммуномодулирующее действие, что имеет большое значение в лечении кольпита.
Рекомендуется провести от 5 до 7 сеансов гирудотерапии. Обычно ставят 4–7 пиявок на область спины. Начинают с неполной экспозиции пиявок. Через 25–30 минут после прокуса пиявку удаляют, поднеся ватку, смоченную в спирте или в крепком растворе соли. Между сеансами лечения должно пройти 5–6 дней. Через месяц курс гирудотерапии можно повторить.
Климактерический синдромКлимакс, или менопауза (климактерический период), – это естественный физиологический процесс, происходящий в организме женщины в тот момент, когда у нее происходит спад активности гормонов женских половых желез – яичников. Понятие «менопауза» означает полное завершение менструального цикла, связанное со снижением функции яичников. Однако менструации редко прекращаются сразу, обычно это происходит постепенно, пока выделение половых гормонов не закончится окончательно. Весь этот период перехода называют перименопаузой, он может длиться годами и включает в себя пре– и постменопаузный периоды.
Средний возраст наступления менопаузы составляет 51 год. Женский организм претерпевает серьезные перемены, которые отражаются на самочувствии женщины, ее физиологии и здоровье.
Самые первые симптомы связаны с нарушением нервной регуляции тонуса сосудов – так называемые приливы и потливость. Они беспокоят около 90 % женщин в климактерическом периоде. Кроме того, возникают расстройства сна, появляются повышенная раздражительность и возбудимость, развивается депрессия. Дальнейшее снижение уровня женских половых гормонов вызывает увядание кожи, атрофию слизистой оболочки влагалища, что дает ощущение сухости и опасно присоединением инфекций мочеполовых органов. Появляется такой очень неприятный симптом, как недержание мочи, возникающий из-за недостаточного сокращения мышц сфинктера мочевого пузыря.
Климактерический синдром приносит с собой не только неприятные ощущения, но и болезни. В результате снижения плотности костной ткани у женщины появляются боли в костях, повышается риск переломов, развивается остеопороз. Именно этот период опасен развитием сердечно-сосудистых заболеваний и рака толстой кишки.
Обычно в период менопаузы и развития климактерического синдрома назначают гормональную коррекцию. Ее цель – смягчить процессы негативного влияния гормонального дисбаланса на организм. В результате климакс протекает спокойнее, без функциональных расстройств и неприятных ощущений. Для этого преимущественно используются препараты эстрогенов и их аналоги, а также комбинации эстрогенов с гестагенами и андрогенами.
Применение гирудотерапии, как в комплексе с гормональной терапией, так и самостоятельно, может решить многие проблемы, связанные с климаксом. В первую очередь это нормализация кровообращения, положительное влияние на сосуды и нервную систему, общий иммунный и гормональный состав. Действие пиявок способно нейтрализовать негативные последствия изменения гормонального статуса, смягчить и оздоровить этот естественный физиологический процесс.
Лечение пиявкамиСлюна пиявки имеет противовоспалительное, обезболивающее и иммуномодулирующее действие, благотворно действует на восстановление гормонального баланса и состояние нервной системы. Кроме того, ферменты пиявочной слюны оказывают оздоравливающий эффект, воздействуя на все органы, в том числе и на костную систему, которая при климаксе страдает больше всего.
Рекомендуется провести от 7 до 10 сеансов гирудотерапии в два этапа. Обычно ставят 6–8 пиявок на область спины с полной экспозицией пиявок. Между сеансами лечения должно пройти 4–5 дней.
Обычно уже через 2–3 сеанса женщины чувствуют облегчение: проходят приливы, недержание мочи, восстанавливается сон, исчезают боли в костях. Во время следующих сеансов пиявочный секрет начинает оказывать более глубокое влияние на организм. Происходит укрепление сосудов, восстанавливается кровообращение, происходят положительные изменения во всех органах и системах.
Через месяц курс гирудотерапии необходимо повторить, а еще через два месяца провести третий, заключительный курс лечения пиявками.
Предменструальный синдромПредменструальным синдромом – это психоэмоциональные и вегетососудистые нарушения, которые возникают перед наступлением менструации и затрагивают первые дни менструации. Это довольно распространенное явление, которое встречается у каждой пятой женщины в возрасте до 30 лет и более чем у половины женщин старшего возраста.
Причина предменструального синдрома заключается в повышении уровня женских половых гормонов – эстрогенов – в последние дни цикла. Все неприятные симптомы появляются за 2—10 дней до начала менструации. Иногда они с годами прогрессируют, а иногда исчезают.
Проявления предменструального синдрома следующие: у женщины появляется плаксивость, раздражительность, слабость, агрессивность, повышенная чувствительность к запахам и звукам, неприятные ощущения в молочных железах, болезненность молочных желез, отечность лица, голеней, пальцев рук, зуд кожи, потливость, головная боль, тошнота и рвота при головной боли, головокружение, подъем артериального давления, учащенное сердцебиение, чувство страха и т. д.
Лечение пиявкамиЛечение пиявками лучше проводить между циклами менструации, то есть вне синдрома. Но если синдром начался во время гирудотерапии, тоже ничего страшного нет.
Рекомендуется проводить от 7 до 10 сеансов. Обычно ставят 5–6 пиявок на область спины. Перерыв между сеансами лечения 5–6 дней. Через месяц курс гирудотерапии можно повторить.
Бесплодие Женское бесплодиеБесплодие женщины можно подозревать, если после года половой жизни без предохранения не наступает беременность. Эта проблема встречается довольно часто и нередко влияет на семейные отношения.
Причинами женского бесплодия являются многие факторы: аномалии строения органов малого таза, воспалительные заболевания (в том числе и венерические), гормональные нарушения, эндометриоз, нарушения на генном уровне, отравления химикатами, неправильное лечение и побочное действие некоторых лекарств, неврологические патологии.
Некоторые формы бесплодия, например вызванные недоразвитием половых органов, вылечить невозможно. Но чаще всего в бесплодии виноваты факторы, которые можно устранить. Огромную роль в этом играет гормональное лечение, используется также хирургическое и микрохирургическое вмешательство, но существенную помощь оказывает гирудотерапия. Причем метод лечения пиявками может дать эффект и как самостоятельное лечение, без использования гормонов, поэтому к нему надо прибегать в первую очередь. А здоровый образ жизни, регулярные профилактические осмотры и внимание к своему здоровью позволят значительно снизить риск бесплодия женщин.
Мужское бесплодиеБесплодие у мужчин – это неспособность зрелого мужского организма к оплодотворению, которое совершенно не зависит от эрекции и возможности совершения полового акта. Возрастные границы для оплодотворения у мужчин значительно шире, чем у женщин. Несмотря на это, примерно в половине случаев бесплодного брака причиной становится бесплодие мужчин.
Причины мужского бесплодия кроются в нарушениях образования сперматозоидов при аномалиях или заболеваниях яичек и придатков, а также при эндокринных нарушениях.
Еще один вид мужского бесплодия – нарушение выделения спермы. Половые органы мужчин не должны подвергаться механическим повреждениям и перегреву. Здоровый образ жизни защищает от развития мужского бесплодия.
Лечение пиявкамиОсновным фактором положительного воздействия пиявки в лечении как женского, так и мужского бесплодия является специальный гормон, содержащийся в слюне и влияющий на способность к оплодотворению.
Рекомендуется провести от 5 до 8 сеансов гирудотерапии. Обычно ставят 4–6 пиявок на область спины на полную экспозицию, то есть держат до их естественного насыщения кровью.
Курс гирудотерапии повторяют три раза в течение полугода. Как правило, эффект наступает после третьего курса лечения пиявками.
Урологические заболеванияЭто вторая область медицины, в которой гирудотерапия особенно эффективна. Чаще всего пиявок используют для лечения простатита, аденомы простаты, мочекаменной болезни, вторичного бесплодия у мужчин.
Мочекаменная болезньМочекаменная болезнь – это заболевание, при котором в почках, мочеточнике или мочевом пузыре образуются камни. Оно встречается более чем у 1 % людей, причем даже у детей и подростков. Причина образования камней – неправильный обмен веществ в организме, в результате чего образуются нерастворимые соли, из которых формируются камни. Их может быть от одного до сотни и даже нескольких сотен, разного размера: от величины крупинки до 10 см и больше в диаметре. Вес камня, находящегося в почках, может достигать килограмма!
По составу камни делятся на ураты, фосфаты, оксалаты и другие. Их образование провоцируют многие факторы: заболевания почек и мочеполовой системы – цистит, пиелонефрит, простатит, хронические заболевания желудочно-кишечного тракта – гастрит, колит, язвенная болезнь желудка и двенадцатиперстной кишки, а также пристрастие к острой и кислой пище, которая повышает кислотность мочи, дефицит витаминов, влияющий на нарушение обмена веществ. Даже травмы и заболевания костей способствуют отложению солей и образованию камней в мочевом пузыре.
Подозрение на мочекаменную болезнь возникают в том случае, если человека беспокоят тупые, ноющие боли в области поясницы и внизу живота, частые позывы на мочеиспускание, кровь в моче, особенно при движении и увеличении физических нагрузок. Характер боли говорит о месте расположения камней. Так, камни в мочеточнике характерны тем, что, двигаясь по нему, создают ощущение боли, переходящей из поясницы в пах, вниз живота, половые органы и внутреннюю поверхность бедра. Частые беспричинные позывы к мочеиспусканию свидетельствуют о том, что камень расположен в нижней части мочеточника. А острые схваткообразные боли в пояснице, которые быстро распространяются на всю половину живота, могут говорить о том, что в почке скапливается моча из-за того, что камень слишком большой или расположился так, что полностью перекрыл просвет мочеточника. Такой приступ почечной колики может продолжаться несколько дней, то утихая, то усиливаясь, до тех пор, пока камень не выйдет из мочеточника или не изменит своего положения.
Лечение пиявкамиСлюна пиявки содержит набор биологически активных веществ, позволяющих расщеплять и вымывать камни в мочевом пузыре без оперативного вмешательства. Противовоспалительное, обезболивающее и иммуномодулирующее действие пиявочных ферментов закрепляет успех лечения.
Рекомендуется провести от 7 до 10 сеансов гирудотерапии. Обычно ставят 5–6 пиявок на область спины. Начинают с неполной экспозиции пиявок. Через 25–30 минут после прокуса ее легко снимают, поднеся ватку, смоченную в спирте или в крепком растворе соли. Между сеансами лечения должно пройти 5–6 дней. На втором или третьем сеансе делают полную экспозицию, то есть держат пиявок до их естественного насыщения кровью. Через месяц курс гирудотерапии можно повторить.
ПиелонефритПиелонефрит – это инфекционно-воспалительный процесс почек, поражающий лоханку и ткань самой почки одновременно или по очереди. В патологический процесс вовлекаются клубочки и сосуды почек.
Заболевание вызывают кишечная палочка, стафилококк, синегнойная палочка и другие инфекции. Пиелонефрит может быть одно– и двусторонним, первичным и вторичным, острым (серозный или гнойный), хроническим или рецидивирующим.
Пиелонефрит проявляется острым началом заболевания с подъемом температуры тела до 40 градусов. Больной ощущает озноб и потливость, боль в поясничной области, где расположена больная почка, напряжение передней брюшной стенки, испытывает общее недомогание, жажду, головную боль, тошноту, рвоту. Все это говорит о быстро нарастающей интоксикации организма.
Заболеванию очень подвержены дети до 7 лет, имеющие анатомические особенности развития мочевыводящих путей, а также девушки и женщины 18–30 лет, начавшие половую жизнь. Пиелонефрит нередко развивается во время беременности и после родов. Подвержены заболеванию и мужчины, особенно пожилые, страдающие аденомой предстательной железы, а также люди, перенесшие мочекаменную болезнь и приступы почечной колики.
Осложнения пиелонефрита – почечная недостаточность и некроз почечных сосочков – очень опасны. Поэтому важную роль в лечении заболевания имеет его своевременное начало, иначе болезнь перейдет в хроническую форму и вылечить ее будет намного сложнее.
Лечение пиелонефтрита состоит в применении медикаментозных средств, а гирудотерапия может играть как вспомогательную роль (в запущенных случаях), так и быть единственным методом лечения (в самом начале заболевания).
Лечение пиявкамиПротивовоспалительное и обезболивающее действие слюны пиявки особенно важно в лечении таких инфекционно-воспалительных заболеваний, как пиелонефрит.
Рекомендуется провести от 7 до 10 сеансов гирудотерапии. Обычно ставят 5–6 пиявок на область спины. Начинают с неполной экспозиции пиявок. Через 25–30 минут после прокуса ее легко снимают, поднеся ватку, смоченную в спирте или в крепком растворе соли. Между сеансами лечения должно пройти 5–6 дней. На втором или третьем сеансе делают полную экспозицию, то есть держат пиявок до их естественного насыщения кровью. Через месяц курс гирудотерапии повторяют.
ПростатитХронический простатит может развиться внезапно, как острое воспалительное заболевание. Первые признаки нарушения и первые симптомы хронического простатита – учащенное мочеиспускание, преимущественно в ночное время, а утром, после сна, вялая струя мочи.
Гирудотерапия – самый эффективный и безболезненный способ избавления от хронического простатита.
Лечение пиявкамиРекомендуется провести два курса гирудотерапии. Первый курс состоит из семи сеансов, второй – из пяти. Пиявок располагают на ногах и животе. Обычно ставят от 5 до 7 пиявок одновременно, делая их полную экспозицию.
Между сеансами лечения должно пройти не менее четырех дней, можно проводить сеансы два раза в неделю. Обычно уже с первых сеансов больные чувствуют облегчение. После первого курса гирудотерапии должно пройти не менее двух недель. Несмотря на кажущееся облегчение, второй курс лечения пиявки необходимо повторить для закрепления эффекта и предупреждения повторного развития болезни.
Вагинит или
кольпит – воспаление слизистой оболочки влагалища.  Наиболее часто встречается в
тандеме с воспалением наружных половых органов и протекает в форме
вульвовагинита.
Наиболее часто встречается в
тандеме с воспалением наружных половых органов и протекает в форме
вульвовагинита.
Причиной появления вагинита являются микробы и паразиты (гонококки, трихомонады, острицы) которые попали во влагалище по таким причинам как:
· несоблюдение правил личной гигиены;
· через грязное бельё или невымытые руки;
· при механическом раздражении влагалища;
· попадание инфекции во влагалище вместе с током крови (дифтерия, скарлатина, корь и так далее).
Вагинит симптомы:
· Набухание и покраснение слизистой оболочки влагалища.
· Гнойные выделения иногда с примесями крови.
· Тяжесть внизу живота.
· Зуд и жжение наружных половых органов.
При обнаружении вагинита, сначала устраняется причина его появления, затем проводится лечение последствий, воспаления слизистой влагалища, если причиной оказалось инфекционное заболевание, лечение проходят оба половых партнера в обязательном порядке.
Часто вагинит, можно встретить у девочек в возрасте от 3 до 8 лет, причина в основном, несоблюдение правил личной гигиены.