Ребенку 1 год. Обнаружили сальмонеллу, пили энтерофурил и цедекс. Сдали анализы, результат положительный, состояние хорошее ребёнка уже. Начиталась, что её чуть ли не годами выводят. Те, кому удалось вылечиться, подскажите, что принимали, как долго лечились
Стоматит - одно из наиболее частых заболеваний у малышей. Чаще встречается разве что ОРВИ или простуда, да и то - не факт. Обычно каждый ребенок переносит в своей жизни хотя бы несколько эпизодов стоматита. Стоматит это воспаление слизистой полости рта, но причин для этого воспаления несколько.

Встречаются стоматиты при общих заболеваниях (ветряная оспа, инфекционный мононуклеоз, острый тонзиллит, обострение хронического тонзиллита, фарингит), но порой стоматит не связан ни с каким конкретным общим фактором. Чаще всего встречается ХРАС (хронический рецидивирующий афтозный стоматит) или афты. Но афтозный стоматит может и не носить хронический характер, а возникнув несколько раз - более никогда не появляться. Но при хронизации инфекции афтозный стоматит стабильно возникает 1-4 раза в год или чаще в любом возрасте ребенка. Механизм его возникновения до сих пор не выяснен, но, возможно, что возникновение афтозного стоматита связано со специфической реакцией имунной системы и слизистой полости рта на раздражители ( в том числе, инфекционные),в результате которой слизистая становится покрасневшей, раздраженной, отечной, болезненной, а на ее поверхности образуется дефект по типу язвочки (афты). Раздражителем может выступать инфекционный фактор, грязные руки, повреждение слизистой твердой пищей или зубной щеткой, ожог при употреблении горячей пищи или жидкости и так далее. Может отмечаться избыточное слюноотделение (гиперсаливация), боль при еде или питье, неприятный запах изо рта, избыточная кровоточивость слизистой, которая может быть обнаружена, когда ребенок чистит зубы, ест твердую пищу (яблоки, груши и так далее) или исследует игрушки. Маленькие дети могут ощущать недомогание, слабость, нарушение аппетита и сна. Чаще всего афты единичны и располагаются на губах, слизистой щек, в передней части полости рта, на нёбных дужках, языке и так далее. Образуется маленькая язвочка, часто покрытая белесоватым или желтоватым налетом, по переферии она гиперемирована (есть покраснение) и наблюдается воспалительный валик. Она болезненна при контакте и часто раздражает, беспокоит ребенка. Чаще всего афтозный стоматит проходит за срок от нескольких дней до нескольких недель. Афтозный стоматит требует только симптоматической терапии (полоскания дезинфицирующими растворами, обезболивающие гели, например, часто использующиеся при прорезвании, жаропонижающие, если есть температура и так далее). Пища в обязательном порядке должна быть мягкой, жидкой или полужикой, в виде пюре, теплой (не горячей и не холодной!), требуется обильное питье, необходимо также заменить традиционную чистку зубов полосканием с дезинфицирующими жидкостями. Исключите из питания острую, раздражающую, кислую, соленую и маринованную пищу. Старайтесь поддерживать дома адекватную атмосферу (температура воздуха не выше 22-23 градусов, влажность не менее 50-70%), чаще проветривайте дома, чаще гуляйте (если нет возможности выходить - ставьте коляску на балкон). Вторым по частоте стоматитом является герпетический стоматит, который часто возникает у маленьких детей при первичных контактах с вирусом простого герпеса. Заболевание возникает резко и быстро: поднимается температура тела до высоких цифр (вплоть до 39 и выше), возникает недомогание, головная боль, апатия, нарушение сна и аппетита, боль во рту, на слизистой ротовой полости возникают типичные герпетические высыпания - небольшие пузырьки с мутноватой жидкостью, не сливающиеся друг с другом, обычно их немного, но могут быть и масштабные высыпания, требующие более интенсивной терапии. В этом случае обязательна консультация вашего лечащего врача с подбором противогерпетических средств (ацикловир и так далее), дезинфицирующих растворов для полоскания, обезболивающих средств (например, использующихся при прорезывании), на этапе заживления - специальные средства для заживления слизистой. Кроме этого, различают специфические ангулярные стоматиты, возникающие на фоне железодефицитной анемии (заеды). Кроме железодефицитной анемии, их могут вызывать стрептококк или кандидоз, но ЖДА - самая частая и самая вероятная причина ангулярных стоматитов. В этом случае необходимо выполнить общий анализ крови, возможно, по показаниям железо сыворотки крови и тканевой ферритин. Если будет диагностирована железодефицитная анемия - вам помогут препараты железа в возрастной норме (сиропы и так далее), обязательно следите и за содержанием в питании малыша витаминов группы В и железа. Никогда не используйте спиртовые красители для «прижигания» язвочек или прижигающими препаратами: это удлиняет этап восстановления. Если стоматит не проходит в течение двух недель, держится высокая температура, появляются другие симптомы (кашель, боль в горле, нарушение голоса, сыпь и так далее), возникают подозрения на бактериальную инфекцию, длительно держится воспалительная реакция - обязательно обращайтесь за очной консультацией врача.
Ветряная оспа - широко распространенное вирусное заболевание, вызываемое вирусом из группы герпесвирусов варицелла-зостер (Varicella Zoster). Часто это заболевание считается детским, и не случайно. В большинстве своем дети успешно переболевают этой инфекцией в возрасте 3-7 лет и к 12 годам практически каждый ребенок имеет антитела против вируса ветряной оспы.

Инфекция передается воздушно-капельным путем от больного человека, причем источник инфекции опасен как на стадии инкубационнного периода, так и на стадии выздоровления вплоть до отпадения корочек. Высокая контагиозность (заразность) этой инфекции отражается в названии - действительно, если в закрытом детском коллективе возникает источник ветряной оспы, то скорость распространения сравнима с ветром. Но взрослые люди не застрахованы от «ветрянки»: если они не переболели в свое время этой инфекцией или переболели, но сформировавшийся иммунитет недостаточен и не защищает от нового заболевания. От ветряной оспы с 2008 года в нашей стране лицензированы вакцины от ветряной оспы. С этого же момента времени прививка против ветряной оспы была внесена в Национальный календарь в число рекомендуемых - то есть вакцин, которые выполняются по желанию. Возраст вакцинации против ветрянки, согласно Национальному календарю прививок в России, составляет 2 года. В России к использованию разрешены две вакцины - Окавакс, от французского производителя, и Варилрикс, производства Бельгии. Эффективность обеих вакцин абсолютно одинаковая, есть различия только в графике использования вакцин и частоте вакцинации. Можно выбрать ту из вакцин, которая для вас наиболее доступна. На самом деле, детей в нашей стране вакцинируют от ветряной оспы крайне редко: если есть иммунодефициты, либо какие-либо заболевание нервной, сердечно-сосудистой и так далее систем, которые могут негативно повести себя во время заболевания. Обычно дети хорошо переносят ветряную оспу, заболевание мало отражается на самочувствии, а после перенесенной инфекции сохраняется стойкий иммунитет. Чаще всего вакцинация от ветряной оспы проводится взрослым людям, по тем или иным причинам не перенесшим ветряную оспу в безопасном возрасте. Часто вакцинация рекомендуется женщинам, планирующим беременность и имеющим низкий (или отсутствующий) уровень антитела класса G к вирусу Varicella Zoster. Если вы не болели в детстве и планируете беременность, не забывайте, что это высокозаразное заболевание распространяется, в основном, среди детей в закрытых коллективах. Начинается заболевание обычно с повышения температуры тела (от 37,2 до 38 и выше) и общего недомогания. Через некоторое время на теле появляется везикулезно-папулезная сыпь (имеет вид красноватых пятен, которые со временем становятся пузырьками). На второй день высыпаний содержимое пузырька мутнеет, сам пузырек ссыхается и покрывается корочкой по всей поверхности. Новые высыпания могут появляться в срок от двух до пяти дней. У взрослых в 1/5 случаев ветряная оспа может сопровождаться ветряночной пневмонией. При беременности этот процент может быть еще выше. Обычно появление сыпи сопровождается общим ухудшением самочувствия - лихорадка, слабость, апатия, нарушения сна и аппетита, головные боли и другие симптомы вирусной интоксикации. У ребенка до 12 лет дальнейшее течение заболевания не представляет какой-либо угрозы: обычно все разрешается за семь-восемь дней. Пузырьки и корочки подсыхают и отпадают, не оставляя после себя следов. Но у взрослого человека, тем более, у беременной женщины последствия могут быть весьма значительными. Чаще всего при неосложненной ветряной оспе для самой матери угроза жизни и здоровью минимальная (нет доказанного риска развития преждевременных родов, самопроизвольного прерывания беременности), но если присоединяется такое опасное осложнение, как ветряночная пневмония - все становится сложнее. Беременную женщину обязательно помещают в стационар и применяют максимально эффективные средства, так как риск осложнений достигает 40%. Лечение ветряночной пневмонии напоминает лечение при пневмонии, вызванной вирусом гриппа. Не секрет, что вирус, вызывающий ветряную оспу, может проникать через плаценту. В первом триместре у плода могут сформироваться врожденные пороки (конечностей, кожных покровов, центральной и периферической нервных систем), и чем старше плод, - тем выше вероятность пороков. Если заражение произошло незадолго до родов, то малыш может родиться с внутриутробной инфекцией, что угрожает жизни и нормальному развитию ребенка. Если ветряночная пневмония не развилась, то лечат будущую маму стандартно: противозудные и подсушивающие препараты (каламин и т.д.), при нагноение - мазь с бацитрацином, при высокой температуре - парацетамол в адекватной дозировке, в тяжелых случаях - ацикловир и некоторые другие противовирусные средства. Не забывайте, что вакцинацию беременным женщинам не проводят, поэтому если вы планируете беременность - обязательно сдайте кровь на определение специфических антител к вирусу varicella-zoster и при их недостаточном количестве - воспользуйтесь своим правом на вакцинацию. Это защитит вас и вашего будущего ребенка от осложнений! Ветряная оспа во время беременности опасна. Если вы беременны и проконтактировали с больным ветряной оспой, обязательно обратитесь к вашему лечащему врачу. Если вы не знаете свой уровень антител против вируса, вызывающего ветрянку, не знаете - болели ли вы в детстве, вам выполнят анализ крови на специфические антитела. Если их будет менее нормы - вам обязаны сделать инъекцию иммуноглобулина против вируса varicella-zoster. Это может предотвратить заболевание, поэтому не отказывайтесь, если контакт с больным ветряной оспой произошел и вам предлагают инъекцию иммуноглобулина.
Острые вирусные инфекции могут грозить не только насморком и кашлем. Существует целый пласт острых вирусных заболеваний, протекающих с кишечным синдромом. Наиболее известные - ротавирусная и энтеровирусная инфекции (вирусы Коксаки А и В, ЕСНО-вирусы), вирусы группы Норфолк, коронавирусная инфекция и так далее. Все эти инфекции в большинстве своем распространяются от больного человека или носителя к здоровому фекально-оральным (с грязными руками, через посуду, другие гигиенические принадлежности и так далее).

Буквально до недавнего времени диагноз "внезапная экзантема" или "розеола" ставился редкими врачами, а для родителей и вовсе представлял загадку. Что это за инфекция? Опасна ли она? Требует ли она какого-то специфического лечения или всего лишь традиционной симптоматической терапии?

На самом деле, это распространенное детское инфекционное заболевание, которое наиболее часто встречается у детей до двух-трех лет. У детей более старшего возраста практически всегда определяются антитела к этой инфекции и существует иммунитет. Вирус, вызывающий внезапную экзантему относится к группе герпесвирусов, обычно в этом обвиняют человеческий вирус герпеса 6-го и 7 -го типов. Инфекция передается воздушно-капельным путем от больного ребенка к здоровому, а инкубационный период может занимать от пяти дней до одной или двух недель (значительно реже!). Обычно инкубационный период (особенно если ребенок мал) занимает совсем небольшое время и ограничивается пятью-шестью днями. В самом начале заболевания у ребенка поднимается температура тела до фебрильных цифр (38-39 С и выше), при этом обычно отсутствуют любые другие симптомы ОРВИ, которые привычны любому врачу или внимательному родителю (боль в горле, насморк, кашель, заложенность носа, першение в горле и так далее). Могут быть симптомы, связанные с интоксикацией (головная боль, апатия, ухудшение аппетита, сна, повышенная раздражительность, вялость), но они неспецифичны и зависят от реакции организма ребенка на вирус. Иногда ребенка не беспокоит ничего, кроме температуры. Обычно период лихорадки продолжается около трех-пяти дней температура падает либо до нормальных, либо до субфебрильных цифр (37,2-37,3). К малышу возвращается аппетит, сон, нормальная активность, исчезают апатия и вялость, но затем кожу малыша начинает внезапно покрывать макулопапулезная сыпь - сначала на лице, груди и животе, а через несколько часов по всему телу. В этой стадии могут увеличиваться нижнечелюстные лимфатические узлы. После появления сыпи температура больше не повышается и быстро нормализовывается. Сама же по себе сыпь тоже не задерживается надолго и пропадает уже через три-четыре дня, не оставляя после себя никаких последствий. Это одна из самых уникальных болезней, свойственных детям младшего возраста, так как не опасна, быстро проходит самостоятельно и не требует какого-либо специфического лечения, кроме симптоматических действий, направленных на снижение температуры тела ( при плохой ее переносимости - любым препаратом парацетамола или ибупрофена в суппозиториях, сиропе или жидкости), регидратации при помощи специальных растворов (гидровит, гидровит форте, регидрон для детей, хумана электролит и так далее). Растворы для оральной регидратации - это специально разработанные препараты, которые имеют в своем составе подобранный набор электролитов. В случае необходимости, конечно, можно изготовить раствор для оральной регидратации самостоятельно, но лучше прибегнуть к помощи специалистов - такие растворы лучше сбалансированы, часто обладают приятным вкусом и ими легче напоить даже плохо пьющего ребенка. У детей с иммуносупрессией возможно применение фоскарнета, ацикловира и иных противогерпетических средств, но это случается крайне редко и у детей с действительно серьезной патологией. Обычные дети в большинстве своем нуждаются только в пероральной регидратации и жаропонижающих при необходимости. Не забывайте и про физические методы снижения температуры: поддержание нормальной температуры в комнате, где находится ребенок, минимальный набор одежды на малыше, памперс часто становится причиной перегрева для детей первого года жизни (он закрывает слишком большую поверхность тела), обтирание водой комнатной температуры и так далее. Но если вы сомневаетесь в доброкачественности заболевания, то всегда лучше вызвать врача!
в горле и в носике у ребенка по данным бакпосева. Лечила пиобактериофагом закапывая в нос и октонисептом орашая всю полость рта. Прошло 3 месяца, а результаты прежние: покраснение в горле, по ночам заложенность носа.
Опасна или не опасна краснуха? Этот вопрос беспокоит не только состоявшихся, но и будущих мам. На самом деле, все зависит от возраста заболевшего человека, от исходного состояния иммунитета (особенно лимфоидной ткани) и статуса (беременным женщинам необходимо быть втройне осторожнее, чем небеременным, особенно если нет адекватной защиты от инфекции).

При планировании беременности или в первые месяцы после зачатия будущую маму отправляют на обследование по ТORCH-инфекциям, и немаловажное место в этом обследовании имеют антитела к токсоплазме. Что же такое токсоплазмоз и чем он так опасен?

Ротавирусная инфекция - одна из наиболее распространенных инфекций в летнее время и начало осени, хотя теоретически «кишечным гриппом» болеют в любое время года. Ротавирусы могут поражать и детей, и взрослых, но чаще всего у взрослых эта инфекция проявляется в стертой форме и не влияет на самочувствие так резко, как у детей.

Чаще всего, ротавирусная инфекция передается контактно-бытовым способом (грязные руки, загрязненные продукты питания, причем, чаще страдают молочные продукты). Обычно инкубационный период не длителен и составляет от 1 до 5 дней. Само заболевание тоже не отличается большой продолжительностью и разрешается за 3-7 суток. Правда, как и после любого заболевания, может потребоваться реабилитационный период до 4-7 дней. Начинается ротавирусная инфекция остро с повышения температуры до 38 и выше градусов, частой рвотой, схваткообразными или спазматическими болями в области живота, урчанием, порой - нарушением стула. Порой к основным симптомам присоединяются и стандартные симптомы острой вирусной инфекции - насморк, кашель, боль и першение в горле, головные боли, апатия. Чаще всего такая яркая картина бывает у детей, подростков или молодых взрослых людей. У людей старше картина более смазанная и нечеткая, часто протекает, как стандартное пищевое расстройство. Учитывая, что часто заболеванию предшествовал прием сомнительных молочных продуктов, то большинство относит появившиеся симптомы на счет пищевого расстройства. Несмотря на активность симптоматики, все, заболевшие ротавирусной инфекцией, являются заразными для окружающих. Обычно если заболел один член коллектива или семьи, то скоро те или иные симптомы появляются и у других людей. Не забывайте, что только врач может точно сказать, чем именно заболели вы или ваш ребенок: часто похожие симптомы могут быть и при пищевых расстройствах, при многих бактериальных инфекциях (сальмонеллез, дизентерия и так далее), поэтому чем быстрее вы обратитесь за медицинской помощью, тем проще будет доктору поставить точный диагноз и подобрать правильное лечение. Особенно опасна ситуация, если болен маленький ребенок: у таких маленьких пациентов часто начинается обезвоживание, что представляет непосредственную опасность для жизни и здоровья малыша. Что касается терапии, то специфического лечения ротавирусной инфекции не требуется. Часто есть необходимость на борьбу с симптомами заболевания. Строгая диета и водный режим - основа всего лечения «кишечного гриппа». Есть необходимо небольшими порциями и выбирать легкоусвояемые, не тяжелые продукты (протертые овощные пюре, возможно, с измельченным отварным мясом курицы, индейки, легкие супы, безмолочные жидкие каши). Молочные продукты исключены на весь период болезни и реабилитационный период после. Обязательно обильно пить. Если есть необходимость - нужно вовремя начать прием специальных средств, восполняющих минеральный состав крови (регидрон, трисоль, дисоль ацесоль, гидровит). Снижать температуру стоит после достижения 38-38,5 градусов, если температура нормально переносится (стандартные жаропонижающие - ибупрофен, парацетамол). Можно использовать и физические методы (обливания и обтирания водой комнатной температуры, минимизация одежды, частые проветривания). В крайних случаях, при непрекращающейся рвоте или диарее, подвергающей заболевшего человека угрозе обезвоживания, могут использоваться противодиарейные и противорвотные средства центрального действия, но это решение должен принимать врач. Самостоятельно принимаю такие препараты вы можете навредить себе. Обычно после снижения остроты симптомов, никакой особенной терапии не требуется, важно лишь соблюдать питьевой и пищевой режим, возможно, с применением ферментных препаратов (для облегчения расщепления и всасывания питательных веществ с пищей) или пре- и пробиотики для восстановления микрофлоры ЖКТ.
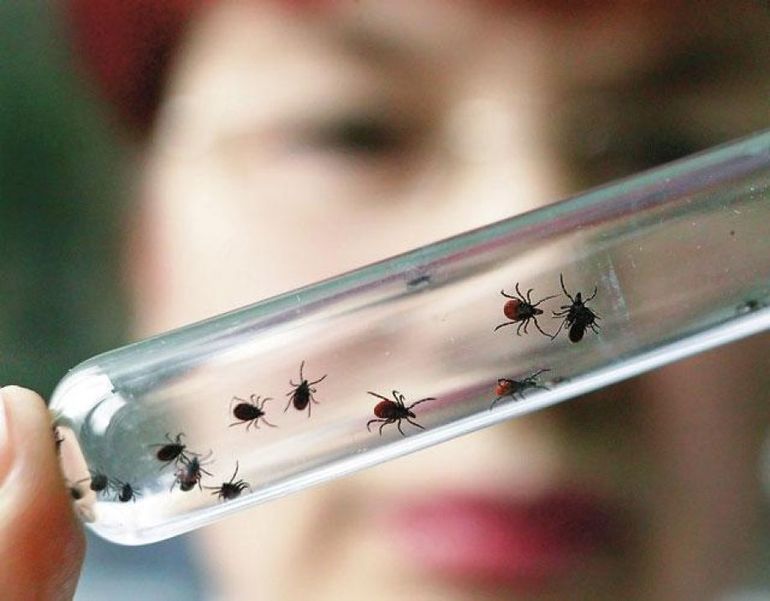
Одна из наиболее опасных «летних» болезни, которую можно поймать, даже не заметив, это болезнь Лайма или клещевой боррелиоз. Болезнь может развиться в любом возрасте, в котором в кровь человека попал возбудитель болезни, но чаще заражаются дети до пятнадцати лети и взрослые в промежутке между двадцатью и сорока пяти годами.