Если во время беременности вы не делаете никаких других подготовительных упражнений, обратитесь к упражнениям Кегеля, получившим название по имени разработавшего их врача. Эти упражнения укрепляют мышцы, которые поддерживают мочеполовую систему.
Если во время беременности вы не делаете никаких других подготовительных упражнений, обратитесь к упражнениям Кегеля, получившим название по имени разработавшего их врача. Эти упражнения укрепляют мышцы, которые поддерживают мочеполовую систему.
Три с половиной года назад я стала мамой. За это время плюс 9 месяцев беременности мое тело прошло путь серьезных трансформаций и подарило мне чудесную доченьку. Сегодня я хочу рассказать о том, с какими физическими и эмоциональными вызовами мне пришлось столкнуться на этом пути. А также о способах, которые помогли мне привести фигуру в порядок.
Еще только планируя беременность, многие из нас задумываются над тем, что будет после рождения малыша? Великое множество вопросов вполне закономерно появляются у женщины, которая готовится стать матерью:
“Как поменяются мои интересы?”, “Изменятся ли отношения с супругом?”, “Что станет с карьерой?”, “Останется ли время для себя?”
И, конечно “Как изменится мое тело?”
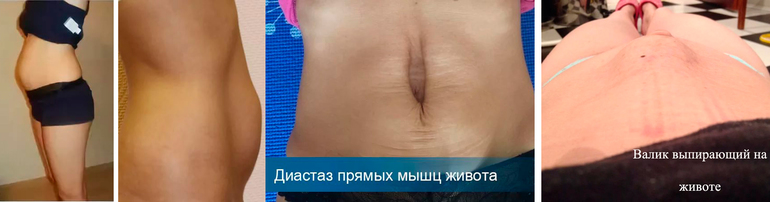
Сегодня уже 65 день нашего марафона. Поговорим сегодня о диастазе. Посмотрите на фото, если у вас дыра в животе (обычно у тех, кого нет жировой прослойки на животе, кожа проваливается в дыру) или валик образуется на животе, или свисает живот, то скорее всего у вас диастаз. Исследователи утверждают, что его можно уменьшить, если только у вас не 3 стадия.
Если плохо растет эндометрий:
Итак, самое главное это чтобы было хорошее кровообращение в малом тазу, тогда эндик будет хорошо расти.
Хе-хе. Приступим уже наконец с 1 сентября для ровного счету.

Если плохо растет эндометрий:
Итак, самое главное это чтобы было хорошее кровообращение в малом тазу, тогда эндик будет хорошо расти.
1.Не поленитесь - ходите в фитобар и ешьте кислородный коктейль каждый день( ЛУЧШЕ ПО 2 ПОРЦИИ)
2.Больше гуляйте пешком и делайте упражнения для пресса (велосепед, отжимания)
3.Очень хорошо помогает массаж, можно сходить пару раз на пиявки.
4.Откажитесь
от черного чая и пейте напитки которые улучшают кровообращение.
Например чай с корицей,сок грейпфрукта или ананаса. Тыква в любом виде,
листья малины.
5.Можно походить на барокамеру(насыщение кислородом под давлением)
6.И
последнее очень важное в голове должна быть только одна мысль " У меня
отличный эндометрий, он прекрасно растет!" Не можете говорить себе
постоянно, садитесь и пишите каждый день по 25 раз . ( это
психологический прием).
Обычно начинаем готовиться к протоколу за 2-3 месяца.
Только, посоветовавшись с врачом
1.
Пьем витамины для беременных с фолиевой кислотой: Элевит, Фемибион (для
тех, у кого есть неусвоение фолиевой кислоты по анализам на риск
невынашиваемости и повышенный гомоцистеин), Ангиовит.
2.Улучшаем состав крови и кровоснабжение органов: Омега-3, Курантил, Актовегин, Вобензим.
3.Улучшаем работу яичников, снижаем ФСГ, улучшаем качество эмбрионов:
-
Уколы гомеопатии фирмы «Хелл» по схеме: Овариум композитум, Убихинон
композитум, Коэнзим композитум – каждый день начиная с 4ДЦ по 1 уколу,
потом день перерыв, и все сначала. Колоть 2 цикла.
-
Цитамины: за 1-2 мес до протокола и в протоколе до пункции: Овариамин
(для яичников) - 6т. в день; Эпифамин (для иммунки) - 4т. в день;
Тиммусамин (для сосудов, крови) - 4т. в день. Также помогают снизить ФСГ
и нормализовать цикл – Циклодинон, Цикло-Прогинова.
4. Для профилактики воспалений мочеполовой сферы пьем траву боровой матки и красной щетки.
5.
Для профилактики цистита и болезней почек: цитамин Ренисамин,
гомеопатия фирмы «Хелл» Популюс композитум, Канефрон (можно беременным и
в протоколе).
6.
Для рассасывания спаек, улучшения эндометрия, для подлечивания
аденомиоза и хронического воспаления матки (ХЭ): свечи или уколы
Лангидазы.
7. Лечим эндометриоз и аденомиоз:
Радоновые
ванны (нельзя при СИЯ (синдром истощения яичников), при проблемах со
щитовидкой, например, при гипотиреозе). Есть в 122 МСЧ, в санаториях
Белоруссии.
Пьем препарат Индинол (БАД, гомеопатия) – 2 мес.
Пьем ОК (Марвелон, Логест и пр), уходим в ИК (искусственный климакс).
8.
Лечим хронический эндометрит: 3 укола современного иммуномодулятора
Натрия нуклеоспермат (болючие). Можно ректально, но лечиться 1-1,5
месяца. Эффект очень хороший.
9.
Ставим пиявки: при миомах, кистах, проблемах эндометрия, для улучшения
параметров крови. Ставятся на крестец, живот и во влагалище.
Есть пример излечения миомы после 2х курсов пиявок.
10. Иглоукалывание лечит все и особенно ИЯ (есть примеры ЕБ после курса).
11.
Для улучшения кровотока в матке за месяц до протокола полезно
упражнение по сжиманию мышц малого таза и ануса 5-10 мин в день
(улучшает яичники, рассасывает кисты и миомы).
12.
Для очистки печени между протоколами: 5-7 капельниц Гептрала. Биохимия
после него идеальна, он оказывает и противоспаечное действие. Особо
хорошо после операций. В таблетках особо сильного воздействия не
оказывает.
Еще для печени хорошо: Зифлан, Карсил, Расторопша, Овесол.
Комплекс упражнений, улучшающих кровообращение в малом тазу1. Исходное положение лежа на спине
•ноги,
согнутые в коленях, опираются ступнями о кровать; разведение и сведение
колен свободно и с сопротивлением; движения тазом вправо и влево;
поднимание таза;
•поочередно
сгибая ноги в коленях, подтягивать их к животу; то же одновременно
обеими ногами; поочередное движение прямых ног в стороны и кверху;
•имитация
движений ног при плавании способом «брасс», «велосипед» одной и двумя
ногами; одновременное разведение прямых ног с последующим скрещиванием
их; поочередное круговое движение прямыми ногами.
2. Исходное положение лежа на правом боку
•правая
нога сгибается в колене и подтягивается к животу, движение прямой левой
ноги вперед и назад; круговое движение левой ноги.
•то же на левом боку.
3. Исходное положение на четвереньках
•ритмичное сгибание и прогибание туловища в поясничном отделе с втягиванием мышц промежности;
•круговые движения таза возможно с большей амплитудой;
•поочередное
подтягивание ног к животу с последующим их выпрямлением назад вверх с
перегибанием туловища в пояснице, поочередное отведение в сторону и
приведение прямой ноги.
4. Исходное положение стоя
•поднимание рук вверх; подтянуться и одновременно втянуть задний проход;
•покачивание прямой ногой вперед и назад;
•ходьба на месте с высоким подниманием колен.
Цель
этого письма состоит в том, чтобы помочь ответить на некоторые частые
вопросы женщин об улучшении их шансов после неудавшегося ЭКО.
Помните,
что ЭКО с собственными яйцеклетками или с донорскими яйцеклеткамии
могут быть диагностическими сами по себе. У большинства пар беременность
наступит от их первого или второго цикла ЭКО, которые (очевидно),
предполагают, что ЭКО - это все, в чем они нуждались. Не становясь
беременной после 2-х или 3-х циклов ЭКО или становясь беременной, но
беременности срываются на ранних сроках, требует особого внимания врача в
выяснении причин, прежде чем еще раз идти протокол. В последующем
тексте я попыталась обсудить поэтапно возможные причины.
Шаг 1 - Удостоверьтесь, что Вы имеете всю информацию в наличии:
Вы должны знать:
- какие препараты Вы принимали, в какой дозировке и как долго;
-
на что Ваши яичники (и матка) были похожи в начале - непосредственно
перед тем, как Вы начали свой цикл ЭКО, сколько антральных фолликулов
было на каждом яичнике, и был ли Ваш эндометрий, хороший и тонкий в
начале протокола;
-
какой Ваш нормальный гормональный профиль (фолликулостимулирующий
гормон (ФСГ), лютеинизирующий гормон (ЛГ), эстрадиол, пролактин,
тиреостимулирующий гормон (ТСГ), Свободный-T4), какие были анализы на
1-3 день Вашего последнего цикла;
- сколько яйцеклеток было извлечено;
- какой анализ спермы в день пункции;
- какой процент фертильности спермы;
-
как эмбрионы выглядели на 2 день после пункции (у хороших эмбрионов
должно быть 2-4 клетки, должны быть симметричными и не
фрагментированными);
-
как эмбрионы выглядели на 3 день после пункции (у хороших эмбрионов
должно быть 6-8 клеток, должны быть симметричными и не
фрагментированными);
- как эмбрионы выглядели на 5 день после пункции (они должны быть бластоцистой - идеально:
расширяющейся бластоцистой или которые уже начинают хэтчинг);
- как прошла Ваша пункция (легко или с осложнениями);
- были ли у Вас маточные спазмы, сильные тянущие в день пункции или последующие 2 дня;
-
были ли у Вас какие-либо симптомы иммунной реакции на имплантацию
(например, подобные гриппу симптомы, ангина, боль в суставах, высокая
температура на 8-12 день после пункции);
-
была ли какая-либо имплантация вообще - например, положительный тест на
беременности, который исчез или внематочная беременность;
- наблюдалось ли кровотечение ("мазилки") перед днем теста;
Шаг 2 - Проверка, были ли благоприятные признаки, когда Вы начали последний цикл ЭКО:
- Ваш эндометрий должен был быть тонким, например, 3 мм, когда Вы начали стимуляцию.
-
Если бы у Вас были беспокоящие кисты в начале длинного протокола, можно
предположить, что Вы добились бы большего успеха на другом протоколе,
например, коротком. Точно так же, если у Вас короткий цикл (или короткая
фолликулярная фаза), и у Вас были 1 или 2 фолликула, которые
развивались с опережением остальных и должны были быть принесены в
жертву, чтобы позволить другим дозреть (часто плохая идея, поскольку
самые быстрые фолликулы могут содержать яйцеклетки самого лучшего
качества из всех созревающих), вы можете добиться большего успеха на
длинном протоколе, а не на коротком.
-
Если у Вас было меньше чем 2 антральных фолликула в каждом яичнике в
начале протокола, особенно если у Вас был высокий анализ ФСГ и/или
низкий AMГ , то это могло бы означать, что это плохой цикл для протокола
ЭКО, особенно если Вы обычно видите больше фолликулов, чем сейчас в
начале протокола. Или это могло означать, что Ваш овариальный резерв
беден, и Вы могли бы с таким же успехом как и стимулируемое ЭКО
использовать естественный цикл ЭКО (без стимуляции). Или необходимо
попросить, чтобы Ваш доктор проверил Ваш уровень DHEAS
(dehydroisoandrosterone sulfate), чтобы видеть, не достаточен ли он, и
обсудить поможет ли прием дополнительного DHEA в течение 3 месяцев.
Возможно, нужно просить, чтобы Ваш доктор назначил
эстрогенно-направленный протокол.
-
Если Вам ранее уже был диагностирован эндометриоз, некоторые женщины
сохраняют довольно высокую плодовитость, но у других значительно
ухудшается возможность оплодотворения из-за воспаления, связанного с
эндометриозом. Если имплантация не наступает во время своего первого
цикла, Ваш доктор должен назначить курс лечения для уменьшения
воспаления, например 1-3 месяца на противозачаточном препарате с
последующим 5-дневным курсом letrozole.
Шаг 3 – Знайте и понимайте ответ ваших яичников
Ваша
клиника должна стремится к хорошему ответу яичников на стимуляцию,
например, ответ, 8-15 яйцеклеток, но не более того. Если у вас:
- очень высокий ответ яичников и / или гиперстимуляция
- или огромное количество фолликулов, но не много яиц изъято,
-
и еще при всем этом если у вас антральных фолликулов насчитывалось
больше чем 10 с каждой стороны, есть высокий AMГ и низкое качество
яйцеклеток,
Все
это предполагает, что вы подверглись чрезмерной стимуляции. Возможности
для снижения риска чрезмерной стимуляции на последующую попытку
являются:
проверить, являетесь ли Вы инсулино-стойким и если да, то просит прописать метформин
снижение веса, чтобы получить ваш ОБШИЙ ИНДЕКС ВЕСА в диапазоне 20-25
принятие строгой диете GI (см. ссылки внизу)
Предварительное лечение инозитолом может помочь
Спросить
врача об использовании протокола с противозачаточными таблетками(вы
принимаете таблетки в течение 1-3 месяцев до начала цикла, чтобы
успокоить ваши яичники)
Спросить
врача об использовании короткого протокола-агониста или так называемые
конвершин протокол, вместо короткого антагонист-протокола или обычного
длинного протокола
снижение
количества ЛГ (лютениз.гормона) в протоколе (например, с использованием
гонал F и менее Menopur), но имейте в виду что определенное количество
ЛГ необходимо особенно на длинном протоколе или на антагонист протоколе
после того, как начали принимать антагонистический препарат.
снижение общей дозы стимулятора или использования альтернативных день дозирования, например, 150iu и 75iu через день
использование
метода длительного дрейфа - принимаете довольно низкие дозы
стимулирующий препаратов, например, 150 МЕ, и остановливаетесть, как
только по крайней мере 2 фолликула достигли среднего диаметра 18-22мм
(по УЗИ) и 50% от оставшихся фолликулов достигли 14-16мм, и последуюшего
ожидания (дрейфа)(до 5 дней), пока уровень Эстрадиола в кровиь падает
ниже 2500 пг / мл, прежде чем давать тригер ХГЧ перед пункцией.
использование
таблеток каберголин (препарат, который был показан для уменьшения
тяжести Гиперстимуляции без ущерба качеству яйцеклеток / частоте
наступления беременностей), чтобы уменьшить вероятность Гиперстимуляции -
хотя, как правило, это не уменьшает числа яйцеклеток или улучшает их
качество.
замораживание
эмбрионов и КРИО протокол в следующем месяце, - это не уменьшает числа
яйцеклеток или улучшает их качество, но может помочь избежать опасной
Гиперы.
Если
у вас слабый ответ (менее 4 яйцеклеток извлеченуе при типичной дозы
стимуляции (например, 10 дней 300 МЕ), то есть методы, для того, чтобы
попытаться оптимизировать Ваши шансы и здесь, в слабом ответе:
Целью
является улучшение ответа яичников, чтобы получить больше яйцеклеток,
но не за счет снижения их качества. Некоторые методы могут снизить
качество яйцеклеток, поэтому не всем пациенткам они подходят. Другие
методы не могyт улучшить ответ, но могут помочь качеству яйцеклеток.
Некоторые клиники не будут адаптировать свои протоколы под отдельных
пациентов, так что если ваша клиника не готова обсуждать стpуктуру и
'покрой' вашего неудачного протокола из-за слабого ответа, советую вам
обратиться за вторым мнением в более специализированнyю клиникy.
Вот мои советы вам для обсуждения в вашей клинике.
1) изменение протокола
Число
пунктированных яйцеклеток, как правило, выше в длинном протоколе для
пациенток с нормальным ответом яичников, - но некоторые дамы имеют очень
чувствительные яичники, которые не возвращаются в "норму" после блокады
(укола дифферелина и т.д.)в длинном протоколе - таким образом они могут
лучше реагировать на короткий протокол, который начинается с началом
месячных. Кроме того, некоторые дамы получают лучшее качество яйцеклеток
в коротоком протоколе. Поэтому, если у вас не было успеха в длинном
протоколе, вероятно стоит переход на короткий протокол, и наоборот.
У
некоторый дам качество яйцеклеток улучшается, если их яичники отдыхали
месяц или больше на противозачаточных таблетках прежде чем начать ЭКО.
Но также есть и другие дамы, чьи яичники не входят в норму быстро после
того, как были на противозачаточных таблетках - в этом случае им лучше
попробовать протокол, где его начало совпадает с началом менструации в
натуральном цикле, или попробовать конвершин протокол с сочетанием
агонист / антагонист с предварительной блокадой противозачаточным
препаратом (вы начинаете суточную дозу агониста 5 дней до остановки
противозачат.препарата- примерно на 2-й день менструации вы прекращаете
агонисты и начинаете антагонисты вместе с половинной дозой
стимулирующего препарата).
Некоторые
дамы испытывают лучший ответ на протокол-вспышку (короткий протокол, в
котором вы начинаете агонист примерно в то же время, как стимуляторы,
чтобы агонист производит "вспышки" собственных ФСГ, чтобы добавить к ФСГ
в стимуляторы), - но иногда это происходит за счет ухудшения качества
яйцеклеток - так опять же, вам, вероятно, придется попробовать, чтобы
узнать подходит ли такой протокол вашему организму. Хотя в некоторых
клиниках не используют протокол-вспышку вообще, из-за его репутации
снижения качества яицеклеток (в частности у возрастных), потому что
уровень ФСГ, который ваш организм будет вырабатывать на
протоколе-вспышке непредсказуем (протокол-вспышка расчитывает на
организм, чтобы произвести свой ФСГ, в добавок к ФСГ в стимуляционный
препаратах). Клиники, которые индивидуально подгоняют уровни ваших ФСГ и
ЛГ путем очень тщательного мониторинга анализами крови и соответстенной
индивидуальной дозировки стимуляции, чтобы получить ФСГ и ЛГ ближе к
целевому уровню (например, клиника ARGC) менее используют
протокол-вспышку из-за его непредсказуемости, но те клиники, которые
пытаются сохранить расходы на лекарства для себя или для пациента
используют протокол-протоколов для всех / большинства пациентов,
особенно для тех, у кого нормальный ответ яичников, дабы с помощью
вырабатываемого организмом ФСГ можно уменьшить количество ампул
стимуляторов, за которые надо платить.
Некоторые
доктора считают, что для группы тех, у кого слабый ответ яичников, но
при этом в естественных циклах овуляция происходит регулярно, и для
группы возрастных дам со слабым ответом, шансы забеременеть с помощью
ЭКО не повысятся за счет использования высоких доз стимулирующих
препаратов, и проведение ЭКО в натуральном цикле имеет тот же, а может
быть и лучший процент успеха чем в обычном ЭКО. Этот подход заключается в
попытке 2-х или 3-х циклов ЭКО в естественном цикле без стимулирующих
препаратов. Во время такого натурального протокола проводится регулярный
мониторинг развития фолликулов по УЗИ (часто начинается за 4 дня до
прогнозируемой овуляции, обычно овуляция происхоит за 14 дней до начала
следующего цикла). Триггер-укол ХЧГ делается за 3 дня до овуляции и
пункция через 3 дня после укола с целью взятия только 1 или 2
яйцеклеток, а подсадка эмбрионов происходит обычно на 2-й день после
пункции. Цель такого натурального протокола в том, что он щадящий,
поддерживает естественный уровень гормонов в организме и делает ставку
на достижение наилучшего качества яйцеклеток, а не количества.
2) попробуйте поменять стимулирующие препараты
Стимулирующие
препараты могут быть чистым ФСГ (например, гонал-F, puregon, Follistim)
или смешанный ФСГ и ЛГ (merional, Menopur, pergoveris) и могут быть
естественными (полученных из человеческой мочи, например, Menopur,
merional) или синтетические (например, гонал F , pergoveris).
Большинство докторов соглашаются с тем, что нам нужно ЛГ для хорошего
роста фолликулов, но некоторые считают, что слишком много ЛГ может быть
пагубным для качества яйцеклеток. Так что если у вас уже был плохой
ответ в длинном протоколе с использованием чистого ФСГ, возможно вы
улучшите ответ яичников переключившись на короткий протокол (в котором
ваш естественный ЛГ остается в вашей системе) или оставаться на длинном
протоколе, но с довавкой ЛГ (например с частичным использованием
Мерионала/Менопура). Некоторые врачи предпочитают натуральные препараты
стимуляции, потому что они имеют репутацию более шадящих (и зачастую
стоят дешевле), но другие предпочитают синтетические материалы, которые
имеют репутацию более "интенсивных", - но пока исследования не
показывают преимущество природных над синтетическими и наоборот, в таком
случае ответ на вопрос - какой же лучше? - вероятно тот, на который ваш
организм реагирует лучше.
3) Принятие ДГЕА (DHEA)предварительно протоколу
Возрастные
дамы, как правило, имеют более низкий уровень ДГЕА и из-этого
вытекающий слабый ответ яичнико. Некоторые исследования показывают, что
если уровни ДГЕА в крови низкое, то, принимая ДГЕА можно улучшить или
даже востановить уровень обратно в нормальный диапазон, что в некоторых
случаях приводит к улучшению яичников. Это улучшение обычно наблюдается
примерно через 3-6 месяцев. Поэтому, если у вас был один протокол со
слабым ответом, советуем вам сдать след.анализы крови (на 1-3 день
менструального цикла): DHEAS, свободного тестостерона, estrodial, SHBG,
ФСГ, ЛГ и пролактина. Если DHEAS низкий и тестостерон и ЛГ еще не
поднялись и ваши SHBG еще не упал, то вы можете попробовать принять
ДГЕА, например,. 25 мг микронизированного ДГЕА от известного бренда,
например, biovea, 3 раза в день в течение 3 месяцев перед протоколом
ЭКО. После первого месяца, вы должны повторить анализ крови, чтобы
проверить не вышли ли ваши уровни за диапазоны норм, так как слишком
завышенные ДГЕА, тестостерон, ЛГ или слишком низкий SHBG понижает
качество яйцеклеток.
4) протоколы Эстрогена
Хороший
ответ, как правило, связан с относительно низкими уровнями ФСГ, поэтому
в некоторых клиниках требуют подождать того месяца, когда ваш ФСГ будет
на самом низком уровне на 1-3 день менструального цикла, прежде чем
разрешить вам войти в протокол. Эстроген, как правило, подавляет ФСГ,
поэтому некоторые врачи считают, что подготовка вашего организма
инъекциями эстрогена (или пластыри) в течение 1 недели до начала
стимуляции может помочь тем, у кого слабый ответ яичников.
5) Увеличение дозы ФСГ
Увеличение
дозы ФСГ зачастую помогает увеличить количество фолликулов и таким
образом снизить риск слабого ответа, - но некоторые исследования
показывают, что высокие дозы также снижают качество яйцеклеток.
Соответственно, некоторые врачи не хотят назначать высокие дозы для
некоторых или всех больных - или там, где они таки есть(дозы более 300
МЕ), врачи изпользуют так называемый шаг вниз подход - когда пациент
начинает на высокой дозе и постепенно ее снижают. Если в вашем последнем
протоколе, вы принимали в особенности низкие дозы ФСГ для вашей
возрастной группы (например,. 225IU или 150IU для 35 лет), и ответ был
слабый, то конечно будет разумно если ваша клиника предложит вам более
высокие дозы, например, 450IU переходящие через 4 дня в 300 МЕ, но я бы с
осторожностью относилась к тем врачам, единственным решением которых
огромные дозы ФСГ (например, 600 МЕ). Исключением здесь могут быть
случаи, когда еще достаточно молодые дамы со слабым ответом в предыдущих
протокола, у них высокое качество яйцеклеток и можно попробовать
высокие дозы для увеличения количества фолликулов.
6) Образ жизни / витамины / добавки
Некоторые
добавки должны помочь тем, у кого слабый ответ. Например, эстрогенная /
эстроген-подобные добавки могут помочь снизить ФСГ, который в свою
очередь помогает улучшить ваш ответ (например, ростки пшеницы,
спирулина). Другие добавки или изменения образа жизни могут только
косвенно повлиять на ваш организм - например, маточное молочко,
дополнительный белок. Большое значение имеет хорошее питание и отдых.
7) проблемы щитовидной железы
Невыявленные
отклонения в работе щитовидной железы увеличивают риск слабого ответа.
Сдайте анализы ТТГ, Т4 и на антитиреоидные антитела. Зачастую врачи
оценивают результаты по признанным диапазонам нормы, но не по тем
диапазонам, которые оптимальны для пытающихся зачать ребенка. Вы хотите,
чтобы ТТГ был около 1 и Т4 в верхней трети нормальных значений. Если
обнаружены антитиреоидные антитела, это означает, что у вас более
высокий шанц развития заболевания щитовидной железы, даже если ваш
уровень гормонов сейчас нормальный. Некоторые исследования показывают,
что при наличии антитиреоидных антител ваши шансы на беременность могут
быть улучшены, если вы принимаете дозу тироксина, препарат для
разжижения крови и стероиды.
Иммунные вопросы
Если
вы относительно молоды и без других явных ведомых причин испытываете
слабый ответ, то это свидетельствует об уменьшение резерва яичников и
возможно, что ваши яичники страдают от атаки анти-овариальных антител.
Это трудно проверить, но они связаны с преждевременной недостаточностью
яичников и соответсвенно ведет к слабому ответу в ЭКО. Некоторые
исследования показывают, что принятие иммунних препаратов, например
стероиды (см. кортикостероиды) может помочь уменьшить анти-овариальные
антитела и повысить вероятность беременности.
9)
Вы сейчас может быть и не готовы и даже не рассматривали возможность
использования донорской яйцеклетки, но знайте, что эта возможность
существует. Даже если это то, о чем вы себе даже не разрешаете думать,
пока все пути с собственными яйцеклетками не исхожены, по крайней мере
знайте, что этот путь тоже есть и легко доступен до 50 лет. Так что даже
если ваши собсвенные яйцеклетки вам не принесут результата, с донорской
яйцеклеткой есть хороший шанс иметь ребенка (например, 70% после 2
циклов) для большинства дам до 50 лет.
Шаг 4 – о чем говорит общее кол-во Я?
Как
показывает практика, шансы на успех увеличиваются, когда из общего
кол-ва пунктированных яйцеклеток (Я) по крайней мере 1 или 2 являются
незрелыми. Там, где не было незрелых яйцеклеток, это может быть
признаком того, что стимуляция продолжалась слишком долго, и Я
перезрели. В некоторых случаях незрелые яйцеклетки могут быть
оплодотворены путем обычного ЭКО, а не ИКСИ. Поэтому, если показатели
спермы удовлетворительны, для незрелых Я стоит просить эмбриолога
попробовать их оплодотворить путем обычного ЭКО, а зрелые тогда как и
планировали - путем ИКСИ.
Эмбриолог
уже может дать вам некоторую информацию о видимом (внешнем) качестве Я
еще до оплодотворения, и должен отметить, например, являются ли Я
пятнистые или имеют ли они утолщенные(твердые) оболочки. Это могут быть
признаки пониженного качества Я.
Если
количество полученных Я является низким по сравнению с числом
фолликулов, кол-во которых насчитывали (прогнозировали) до пункции, это
может указывать на следующее:
1)
врач не смог «добраться» к одному из яичников, например, из-за спаек /
рубцов, которые сделали яичник недосягаемым, или в связи с тем, что у
пациентки есть избыточный вес.
2)
возможно случилась преждевременная овуляция до момента пункции - это
может быть подтверждено путем сдачи анализа крови на прогестерон в день
пункции.
Протокол
с антагонистами (Цетротид или Оргалутран) или Индометацин (очень
дешевый препарат, который замедляет некоторые процессы необходимые для
того, чтобы фолликул разорвался, такие как выработка организмом
простгландина) - может помочь предотвратить преждевременную овуляцию.
3)
Укол ХГЧ для созревания Я, возможно, был сделан слишком рано (ранее,
чем за 34-36 ч. до пункции) или в недостаточной дозе для пациента, так
что Я не могут быть полностью освобождены от фолликула. Бывают случаи,
когда пациентки забывают (!!!) вколоть ХГЧ.
Шаг 5 - Процент оплодотворения Я и факторы спермы, влияющие на оплодотворение.
Если
у вас оплодотворилось 75% Я, большинство эмбриологов считают, что это
хороший показатель. Уровень оплодотворения зачастую ниже при ИКСИ,
например, 60%, отчасти потому, что качество спермы, как правило,
снижено, но и потому, что не все Я могут пережить процесс ИКСИ;
некоторые могут быть не достаточно зрелыми для ИКСИ. Процент
оплодотворения - 50% является гранично допустимым, ниже 50%, как
правило, считается плохим уровнем.
Если
в вашем протоколе ЭКО был низкий показатель оплодотворения, хороший
эмбриолог должен быть в состоянии дать объяснение почему это произошло:
-
Видимое\внешнее (заметное глазу) плохое качество Я, например,
утолщенная оболочка, пятна на поверхности Я; Я которые распались после
инъекции ИКСИ - все это параметры, которые указывают на то, что возможно
причина неудачного протокола - плохое качество Я.
-
Я были в основном незрелые (стимуляция, возможно, не была проведена
достаточно долго или укол ХГЧ был в недостаточной дозе); или Я были
перезревшие (atresic - стимулирование осуществляется слишком долго)
-
в процессе обычного ЭКО (не ИКСИ) сперматозоидам не удалось
оплодотворить Я, скорей всего по причине наличия антиспермальных антител
или дефектов в сперме, - в следующем протоколе следует попробовать
ИКСИ. Но перед тем целесообразно сделать тест на антиспермальные
антитела (если сперма имеет высокую вязкость, или не переходить из
сжиженной консистенции в жидкую консистенцию - это уже свидетельствует о
высокой вероятности наличия антиспермальных антител), а также сделать
тест на наличие фрагментации ДНК сперматозоидов.
-
Эмбриолог может подозревать и другие причины, что указывают на снижение
качества спермы - например, он с трудом смог найти достаточно
нормального вида сперматозоидов для ИКСИ.
- Можно заподозрить бактериальное загрязнение - сперма и эмбриональная среда иногда могут быть проверены на это.
В
цикле с ДЯ, (если доказано, что данный донор имел хорошие результаты в
предыдущих циклах), если оплодотворение (или развитие эмбриона) плохое,
это тоже может указывать на значительные проблемы со спермой.
Многие
врачи заостряют все внимание только на качестве Я и игнорируют качество
спермы. Если у вас есть более чем 3 неудачных ЭКО, даже если качество Я
вызывает подозрение, имеет смысл не игнорировать качество спермы.
В
любом случае, если параметры спермы далеки от идеальных или есть
агглютинация (склеивание)/ отсутствие перехода из сжиженной консистенции
в жидкую консистенцию , стоит протестироать партнера на инфекции
(например, хламидии / микоплазмы / уреаплазмы), но в некоторых клиниках
проверяют только женщину, так как считают это более надежным.
Лучше
определить, есть ли конкретные бактерии, которые могут быть вылечены
соответствующими антибиотиками (анализ +атибиотикограмма). Но даже если
не делать антибиотикограмму, некоторые клиники предложат 30-дневный курс
доксициклина 100 мг два раза в день + вместе с курсом высоких доз
антиоксидантов (например, витамин Е и витамин С), и потом повторное
анализ спермограммы (и фрагментации ДНК) через 60 дней. Если есть
значительные улучшения, например, на 200%, то, как правило,
предполагают, что инфекция вносит свой вклад в проблемы с качеством
спермы.
В
некоторых случаях мужчина имеет историю заболеваний вирусной инфекцией,
например, герпес, который может способствовать воспалению и снижению
качества спермы. Там, где это подозревается, некоторые врачи предлагают
курс противовирусных препаратов (например, 500 мг валацикловира два раза
в день в течение 21 дней).
Для улучшения качества Я:
-
возможно предпринять антиоксидантную подготовку, например, ресвератрол и
/ или пикногенола и / или ликопена предварительной обработки (также
антиоксидантные диеты, например, те, с большим количеством красный /
оранжевый / зеленый овощей, ростков пшеницы, спирулины, порошок свеклы),
мелатонин, инозит или альфа-липоевой кислоты (в основном для страдающих
СПКЯ)
-
3 месяца ДГЭА- Дегидроэпиандростерон (ДГЭА) предварительной обработки
(но только в том случае, если в крови ДГЭА низкий и не тогда, когда
соотношение ЛГ:ФСГ высокое, или низкий уровень ГСПГ (глобулин,
связывающий половые гормоны), высокий уровень тестостерона, СПКЯ)
- вспомогательный хетчинг, если оболочка утолщена;
- диета с высоким содержанием белка / диета с низким гликемическим индексом
-
во время стимуляции ограничить уровень ЛГ (используя только / главным
образом чистый ФСГ до дня 4 стимуляции, а затем - только ограниченные
дозы ЛГ в день, например, используя в основном Гонал-Ф, Пурегон или
Follistim и при этом добавлять Менопур или Люверис, которые содержат
ЛГ);
и применяя длинный или короткий протокол с половиной дозы антагониста, который начинается с 1-й день стимуляции.
-
сокращение дней стимуляции, но не жертвуя при этом доминирующим (и,
вероятно, лучшим по качеству) фолликулом, только для того чтобы
остальные могли догнать его в размерах, уменьшит количество полученных
Я, но улучшит их качество.
-
противовоспалительные диеты / добавки, при показателях повышенного
Фактора Некроза Опухолей TNFa (воспалительные иммунные проблемы)
например, омега-3 рыбий жир, куркума, крапива, ресвератрол, пикногенол,
кордицепс.
-
стоит рассмотреть варианты ЭКО в естественном цикле или очень низкие
дозы стимуляции, чтобы максимизировать качества Я, но если качество
спермы уже есть сниженным, то это добавляет свои проблемы, потому что не
все Я могут пережить процесс ИКСИ.
Шаг 6 - понимание процесса развития эмбрионов
Хорошие
качественные эмбрионы, как правило делятся в соответствии со
стандартными сроками. На следующий день после пункции Я, они должны
демонстрировать явные признаки оплодотворения. На 2-й день они должны
иметь 2-4 клетки, быть симметричными, без фрагментаций. На 3-й день они
должны иметь 6-8 клеток, быть симметричными, без фрагментаций. На 4-й
день они должны быть морулы (комок клеток, как шелковица) и 5-й день они
должны быть бластоцисты, в идеальном случае экспондированными или даже с
начинающимся хетчингом. Эмбрионы, которые отклоняются от нормального
развития путем деления слишком быстро или слишком медленно, показывая
асимметрии на 2-3 день или у которых много фрагментации, у них меньше
вероятности дать здоровую беременность.
Имейте
в виду, что лишь только потому, что эмбрион выглядит отлично, это не
значит, что он может превратиться в здорового ребенка. Например, если Я
отличного качества, но ДНК спермы очень плохое, Я за свой счет сможет
компенсировать дефектные сперматозоидов, позволяя эмбриону достичь
стадии бластоцисты и даже имплантироваться, но, к сожалению, получить
здоровой беременности не удастся.
Если
эмбрионы низкого качества / медленно делятся / делятся слишком быстро,
то здесь надо задуматься над качеством спермы или Я, и стоит просить ДНК
тест на фрагментацию спермы, чтобы определить, является ли это проблема
из-за спермы или Я, или обоих. Хотя эмбриолог сам должен иметь
некоторое представление о качество Я из своих наблюдений.
Шаг 7 – Хороший ли был эндометрий (Э)?
Хороший
Э - трехслойный, даже в большей степени более темный на мониторе УЗИ, а
не бледный, и около 9мм-14мм. Некоторые врачи утверждают, что более
тонкий Э не является проблемой, и указывают на то, что они видели
беременности с Э и 6 мм, но исследования неизменно показывают, что
вероятность наступления беременности выше с Э 9мм, чем с 6 мм. Но вполне
вероятно, что у тех пациентов, которые все-таки забеременели с Э
толщиной 6мм, сильнее другими аспекты (например, очень хорошее качество
эмбрионов), что компенсирует слабый Э. Если Э таки меньше 9 мм, ваш врач
должен попытаться решить этот в следующий раз, а не отвергать этот
момент, который якобы не является проблемой.
Тонкий Э может быть в связи с:
-гормональные
проблемы (например, эстрогена слишком мало - что может быть
откорректировано с помощью estrodial valearate добавки, например;
оральный или вагинальный Прогинова (круглые таблетки белого цвета), или
пластыри для тела, например; estrofem или инъекции estrodial valearate
(есть в США, но не во многих других странах).
-
ухудшенный кровоток – который может быть обнаружен непосредственно с
помощью УЗИ с доплером для исследования маточной артерии (для измерения
RI - индекс резистентности и искать нечто, что называемое "насечка" на
доплере, что и указывает на снижение потока),
или может подозреваться после анализа на свёртываемость крови (см. Тромбофилия ниже),
или
при повышение иммунной активности, например, повышенная НК(натуральные
клетки-киллеры) активность, что может увеличить вероятность наличия
микроскопических свертываний в матке в тканях Э. Ослабленный кровоток
может быть улучшен с помощью Клексана и, возможно, сосудорасширяющими
лекарствами, как тербуталин, трентал или вагинальная виагра
(sildenafinil). Витамин Е, L-аргинин и селен также показан для роста Э.
-эндометрит
(воспаление слизистой) - как правило, связан с инфекцией, например,
хламидии, микоплазмы, уреаплазмы . Его видно на гистероскопии, как
красный, пятнистый, подобный клубнике Э. Обычно легко лечить
антибиотиками, хотя, если бактерии могут быть успешно идентифицирован
(например, путем биопсии и культивирования, или используя греческий
менструального анализы крови), возможно, будет легче выбрать подходящий
антибиотик.
-необратимые
повреждения эндометрия после ЗППП (венерические заболевания),
воспалительные заболевания женских половый органов или связанных с
беременностью инфекции (эндометрит после абортов или после родов) или
повреждения, вызванные рубцами после операций, например, Абразии
(выскабливания). Такие рубцы (например, синдром Ашермана), где рубцовая
ткань присоединяется к поверхности матки в виде спайки), как правило,
видно на гистероскопии, но не всегда. Рубцовая ткань часто может быть
отрезана при хирургической гистероскопии, но некоторые женщины склонны к
повторению появления рубцовой ткани после операции. Некоторые хирурги
временно оставляют "шары" или спирали в матке после операции, чтобы
попытаться остановить реформирование спаек. Большинство врачей назначают
лечение эстрадиолом после операции на матке, чтобы уменьшить
вероятность образования спаек.
-
новые методы лечения, как МКПК (мононуклеарных клеток из периферийной
крови), GCSF (фактор стимуляции колоний грануляцитов) или орошение матки
ХГЧ может помочь проблемам эндометрия.
-
лечение, например такое как солевые промывания или микро-царапины
эндометрия. Скорее всего это не будет влиять на увеличение толщины Э, но
может помочь имплантация в целом.
-
иногда гистероскопия с мягким выскабливанием может помочь дать новый
импульс тканям Э так, что он в следующий раз будет расти более
равномерно, но не обязательно более густым.
Толстый
Э иногда может быть при СПКЯ или, возможно, аденомиоз (опытные доктора
должны быть в состоянии идентифицировать аденомиоз на УЗИ, но неопытные
доктора этого не видят), а иногда и в связи с наличием кист, которые
вырабатывают гормоны и препятствуют нормальному падению гормонов. Если у
вас толстый Э и он имеет нормальный вид на УЗИ (равномерный,
трехслойный), у вас недавно была менструация (имейте в виду, что если вы
после менопаузы или в стадии блокады (после укола дифферелина
например), Э не начнет расти, пока не начнется стимуляция эстрогенами),
то такой Э не является проблемой, но старый, толстый, пятнистый Э должен
выйти (про-менструироать) и вырасти вновь, чтобы повысить шанс
приживания эмбрионов. Исследования показали что если получатели
Донорской яйцеклетки были на эстрогенах в течение более 5 недель до
переноса (то есть у них был старый несвежий Э), то это приводило к
значительному снижению частоты наступления беременности.
Шаг 8. Как произошел перенос эмбриона и были ли спазмы после переноса
По
исследованиям было доказано, что если перенос произошел легко, то шанс
на беременность более велик, чем если самочувствие при переносе было
плохим. Поэтому, во время следующего переноса необходимо продумать, как
облегчить перенос: расширить матку либо воспользоваться другим
катетером.
Другие
исследования показывают, что пациентам, которые испытывали маточные
спазмы, боли после подсадки имеют меньше шансов забеременеть, им
необходимо успокоить матку после внедрения катетера (дать ей
привыкнуть), но до подсадки эмбриона или достигнуть этого с помощью
медикаментозного лечения.
Шаг 9. Понятие о имплантации
.
В
случае, если у вас нет кровянистых выделений в ановуляторный цикл и
есть кровянистые выделения в овуляторном цикле, это говорит о том, что у
вас бывает имплантация, но не более. Очень сложно выявить причину
неудач имплантации, например:
Проблема с качеством яйцеклетки;
Проблемы со спермой, например, ДНК фрагментация;
Мужской или женский дефект кариотипа;
Инфекция, например, микоплазма/хламидии/уреоплазма мешает матке принять эмбрион;
Плохое качество эндометрия/анатомические проблемы с маткой, например, плохой кровоток, рубцевание, спайки, полипы, миомы;
Повышенное количество клеток-киллеров;
Эндометриоз или другое воспаление;
Тромбофилии, которые уменьшают кровоток к эндометрию;
Гормональные
проблемы, например, гипо-или гипертиреоза, плохо контролируемый диабет
или прогестероновые проблемы, антитела щитовидной железы или другие
гормональных антитела приводят приводят к проблемам с качеством яиц
и/или имплантации.
Женщины,
которые страдают от иммунной реакции на имплантацию, могут
почувствовать следующие симптомы: гриппозные симптомы, боли в суставах,
повышенная температура тела, кожная сыпь, боль в горле примерно на 6-10
день после пункции. Это могут быть признаки роста воспалительных
цитокинов и активность NK. Тем не менее бывает, что иммунитет является
причиной неудачи связанной с имплантацией и может не иметь каких либо
симптомов. В случаях, когда причиной неудачи имплантации\беременности
является иммунитет ваш доктор должен предложить вам следующую
диагностику:
1.
Щитовидная железа (ТТГ, свободного Т4 и антитиреоидных антител), для
иммунитетa (АНА, ревматоидный артрит / волчанка скрининг), дефицит
витамина Д, свертываемость (в том числе антифосфолипидных антител).
2.
Тесты, которые делаются только в спец.лабораториях: анализа
клеток-киллеров, TH1: TH2 цитокинов, LAD / анти отцовскиx генетическиx
антител, HLA-DQA соотношение, генетические тромбофилии (MTHFR, фактора
II протромбина, фактора V Leiden, PAI-1)
Сильное
кровотечение (не кровянистые выделения) до тестового дня на
беременность при прогестероновой поддержке может быть причиной
неправильной абсорбции прогестерона или ненормальном метаболизме
прогестерона организмом. Это часто происходит у пациентов с высоким
уровнем класс клеток, которые называются CD19+ 5+, которые часто связаны
с анти-гормональной активностью. По неизвестным причинам, но, возможных
связанных со стимуляцией иммунной системой, низкий уровень прогестерона
типичен для пациентов у которых была история с хламидиозом. Наиболее
легкий способ лечения такой проблемы, это применение высокой дозы
прогестерона начиная с 6-7 дня после пункции и многие доктора считают,
что инъекции прогестерона является наиболее надежный способoм
обеспечения высокого уровня его в крови.
Шаг 10. Что еще делать, когда все, казалось бы, прошло идеально
Когда
речь идет о необъяснимой повторной неудачи с имплантацией, то первым
делом необходимо проверить, возможно, какое то банальное
исследование/диагностика была упущена:
Кариотип
для обоих партнеров для определения главной хромосомной аномалии – если
кариотип ненормальный, тогда следующим этапом необходимо посетить
генетика, для того что бы определить есть ли шанс родить здорового
ребенка и могут ли помочь PGD технологии;
1.
щитовидная железа (ТТГ, свободного Т4, антитела щитовидной железы.
Показатели ТТГ должны составлять около 0.9-2 и Т4 находится в пределах
нормы. Если антитела щитовидной железы повышены, исследования указывают
на повышенный успех при ЭКО с внедрением в протокол стероидов, тироксина
(thyroxine) и препараты для разжижения крови), дефицит витамина D
(фертильность снижается и иммунная система дает сбой, при нехватки
витамина D), ANA (повышенный ANA часто может иметь связь с автоиммунным
бесплодием, которое может быть решено с помощью стероидов, лекарствами
разжижающие кровь и иногда капельниц интралипидов) анализ на
свертываемость крови включая антифосфолипидные антитела (повышенный
APLAs может быть откорректирован препаратами разжижающие кровь и
стероидами, другие проблемы с свертываемостью крови (тромбами) часто
могут быть отрегулированы препаратами разжижающие кровь).
Базовый
гормональный фон: 1-3 день ФСГ, ЛГ, эстрадиол, пролактина, SHBG, DHEAS.
Если ФСГ и/или эстрадиол высокий, это снижает качество яйцеклетки и
ответ яичников, но беременность возможна при правильно подобранном
протоколе для ЭКО. Если пролактин высокий, необходимо обратиться к
эндокринологу, чтобы убедиться, что нет серьезных причин, но, тем не
менее, ваш доктор должен будет понизить пролактин с помощью
медикаментозных препаратов, таких как бромокриптин или цеберголин.
Некоторые исследования показывают, что успех ЭКО не будет сильно
зависеть от непролеченного повышенного пролактинина, но чем больше
пролактин, тем больше надо будет лечить. Если ЛГ высокий и/или SHBG
низкий, смешанная медикаментозная стимуляция может держать уровень ЛГ
низким. Если низкий DHEAS, иногда плохое качество яйцеклетки и/или
плохой ответ яичников может быть путем применения курса DHEA на
протяжении 3х месяцев.
Анализ
спермы на фрагментацию ДНК. Если % фрагментация ДНК выше идеального, в
этом случае изменение образа жизни (оздоровительная диета с употребление
большого количества овощей, омега 3, который находится в рыбе, орехах и
семечках (не жаренных), исключить курение, алкоголь и прием, даже
прописанных, мед.препаратов таких как анти-депрессанты) может помочь.
Тем не менее частая эякуляция, курс антибиотиков и высокая доза
антиоксидантов до повторного теста через 60 дней может быть также
полезно. Некоторые специалисты андрологии сравнивают семя спермы взятые
через 2 часа после первой эякуляции так как иногда это улучшает качество
спермы (но, возможно за счет уменьшенного количества спермы).
Внимательная
визуальная диагностика матки на физические аномалии – детальное
изучение опытным доктором, 3D осмотр или гистероскопия. Если детальный
осмотр или 3D осмотр определил наличие рубцов, перегородок, спаек,
полипов или миомы в этом случае, некоторые врачи, в основном,
предлагается немедленное хирургическое удаление. Другие могут быть более
консервативны и настаивать на том, что у них были пациенты с подобным
диагнозом и забеременели. Такая позиция может оказаться бесполезной для
пациентов, у которых не происходило имплантаций. И только потому, что
определенному пациента удалось забеременеть не смотря на подобный дефект
не значит, что пациент с более низкой фертильностью сможет достичь
такого же результата без вмешательства хирургии. Поэтому, перед
намеченной операцией, вам следует пообщаться с несколькими успешными
пациентами предложенного хирурга. Потому как хороший хирург повысит ваши
шансы, плохой хирург может вашу ситуацию только ухудшить.
Проверка
на инфекции (обычно более верна женская диагностика) на хламидиоз,
микоплазму, уреоплазму и т.п. – многие доктора могут упускать данную
диагностика, как не имеющую смысл, другие, делают только основной анализ
на хламидиоз из урины или вагинального мазка. Это происходит из-за
того, что большинство врачей работают с пациентами, которые перешли из
других клиник после неудач забеременеть и бесконечного лечения
антибиотиками. Есть общепринятое понятие, что антибиотики не повышают
шанс беременности при ЭКО. Тем не менее, игнорируется тот факт, что
большинству пациентов удается забеременеть только после 3й попытки. Для
меньшинства тех, кому не удалось забеременеть после 3х попыток ЭКО,
лечение антибиотиками может иметь несоразмерное воздействие.
2. диагностика:
На
генетические тромбофилии (PAI-1, протромбиновый II, фактора V Leiden,
MTHFR), которые можно легко лечить с помощью препаратов для разжижения
крови (а иногда и высокие дозы фолиевой кислоты, В6 и В12);
Клетки
киллеры и их соотношение - которые можно лечить с помощью различных
комбинаций интралипидов, стероиды, Клексан (эноксипарин),(и, возможно,
Xумира и / или IVIG (биовен));
TH1:TH2
цитокины - которые можно лечить с помощью стероидов, антиоксидантами,
интралипидами и, возможно, и, возможно, Xумира и / или IVIG (биовен);
HLA DQA - которые можно лечить с помощью интралипидов;
LAD/ генетические антитела- которые можно лечить с помощью LIT.
Шаг 11. Вмешательства, которыми ваши врачи могли бы пренебречь
Главное вмешательство это основательное исследование и очень внимательно подобранный протокол ЭКО для вас:
Например,
для нормальной или высокой реакции/ответа для нормального или длинного
цикла, предложить короткий протокол или подобрать так протокол, что бы
снизить ЛГ тем пациентам, у кого он повышен или имеется поликистоз
яичников или ввести ЛГ при его недостатке.
Для
пациентов с коротким циклом, а в частности с короткой фолликулярной
фазой длинный протокол (что бы избежать опасности развития доминантного
фолликула раньше, чем это необходимо) – обращая внимание на ЛГ, что бы
он был в достатке, что бы фолликулы могли нормально развиваться.
Для
плохой реакции/ответа для нормального или длинного цикла делать
протокол с внедрением ЛГ и увеличением дозы при необходимости или
применение ЭКО в естественном цикле с медикаментозной стимуляцией или
эстрогеновый протокол.
Другие вмешательства, которые могут увеличить шансы на имплантацию:
Использовать
5-ти дневный летрозолевый . протокол для пациентов с легким/умеренным
эндометриозом, гидросальпинксом или необъяснимой причиной отсутствия
имплантации – смотреть раздел по эндометриозу для более подробной
информации об этом новом протоколе, который все чаще используют в США.
МКПК
матки (внутриутробного) - в основном необъяснимые причины отсутствия
имплантации смотрите раздел МКПК для этой новой процедуры, которая была
разработана в Японии и используется в Украине, Японии, Австрии и Греции.
G-CSF
инъекции (или промывание матки) – в основном для пациентов с иммунным
бесплодием/отсутствием имплантации – еще одни новый протокол, часто
используемый в США Германии и Италии
Чистка
эндометрия за 2 недели до подсадки эмбрионов – в основном для пациентов
с необъяснимым отсутствием имплантации - все чаще используется в США –
некоторые клиники делают более глубокое срезание эндометрия за 4 недели
до подсадки.
Промывание/промывание
соляным раствором за 2-3 дня до подсадки эмбрионов (или гистероскопия в
начале лечебного цикла / в конце предыдущего цикла) – в основном для
пациентов с необъяснимым отсутствием имплантации.
HCG
промывание матки (напр. 500 МЕ ХГЧ) перед подсадкой эмбрионов - в
основном для пациентов с необъяснимым отсутствием имплантации.
HCG
лютеиновой фазы поддержка и подготовка эндометрия напр. 5000 МЕ в
точный день для получения донорской клетки (или примерно за день до
предполагаемой подсадки) 1500ME каждые 2 дня на протяжении 4х или более
дней – этот метод предлагается пациентам с иммунными проблемами и для
тех, у кого низкий ЛГ из-за длинного протокола или приближающейся
менопаузе.
Лечение
с помощью стероидов и препаратами разжижающими кровь (и возможно
внутренне липидное) в случаях, где случается имплантация.
… напр. 1-6 месяцев
Подготовка,
например, 1-6 месяцев до переноса эмбриона, особенно когда есть
подозрение на образование несколько небольших миом, аденомиоз или
эндометриоз – ответ/реакция своих яйцеклеток в ЭКО может быть очень
слабый, потому и малоэффективно для подсадки. Перед протоколом 1-3
месяца можно попить противозачаточные таблетки – смотрите мой раздел о
эндометриозе.
Применение
антибиотиков, особенно при подозрении на инфекции, напр., история с
хломидиозом. Некоторые клиники считают, что при сложных случаях
необходимо продолжать лечение антибиотиками на протяжении всего ЭКО
протокола и до 7-ми недель беременности – см. мой раздел хламидиоз,
микоплазма и уреоплазма.
Применение
противовирусных препаратов (напр., валацикловир (valaciclovir) 500мг
2р./день начиная с начала стимуляции/эстрогена) особенно когда есть
периодическое возникновение, напр. герпес.
Может
ваш доктор упустил, что то, из вашего прошлого по болезням? Напр., если
у вас не проходимы трубы – проверяли ли вас на наличие гидросальпинкса
(наличие жидкости, расширенные трубы), что могло быть причиной плохой
среды в матке из-за воспаления – или было решено, что трубы не проходимы
из-за эндометриоза (если так, то предлагать 5-ти дневный протокол на
летрозоле (letrozole) или инфекция (если да, то предлагается сделать
анализ на все инфекции напр, применение сыворотки и «код жизни» 7
тестов)
Если у вас в семье есть случаи инсультов, тромбов в крови и т.п. проверяли ли вас на тромбофилии.
Есть
ли у вас в семье случаи с автоиммунными заболеваниями, то у вас
возможность данного заболевания повышена. Тогда стоит сделать анализ на
иммунитет. Или возможно пролечиться стероидами и клексаном (clexane).
Если
есть история с инфекцией (напр. хламидиоз) и даже, если она была
вылечена ,некоторые доктора считают, что она может влиять на
имплантацию, поэтому некоторые применяют антибиотики на протяжении
протокола и до беременность раннего срока.
Если
у вас есть история с вирусными заболеваниями (герпес, ВПЧ, ветряная
оспа, опоясывающий лишай, Эпштейна-Барра) некоторые доктора считают, что
может случаться иммунная активность, и они применяют лечение на 21 день
противовирусными препаратами во время ЭКО
Девочки, всем привет.
Выкладываю комплекс, который получила у тренера функциональной подготовки. Она занимается с людьми с проблемами опорно-двигательного аппарата, преимущественно с людьми с ДЦП, после травм. Самое главное - это соблюдать технику, дабы не навредить. Т...
Девчонки, наткнулась на очень интересную статью. Если осилить ее полностью, можно почерпнуть много нового! :) Всем нам легких родов!
Готовность организма к родам
В последние 1,5-2 недель беременности заканчивается подготовка организма женщины к предстоящим родам. Эта подготовка охватывает все органы и системы, начиная с центров высшей нервной деятельности и кончая исполнительным органом - маткой. Доминанта беременности сменяется доминантой родов, а матка из плодовместилища превращается в изгоняющий орган.
Готовность организма женщины к родам характеризуется целым рядом признаков, появление которых указывает на возможность начала родов в ближайшее время. Наиболее ярко выраженные изменения происходят в половых органах. В отличие от оценки состояния центральной нервной системы или гормонального статуса, требующей привлечения специальных, как правило, сложных методов исследования, диагностика состояния полового аппарата осуществляется с помощью обычных клинических методов обследования беременной и несложных тестов. К ним относятся: определение «зрелости» шейки матки, окситоциновый тест, маммарный тест, цитологическое исследование влагалищных мазков.
Вы все прошли и вам осталось только встретиться со своим ребенком и привести его домой, где вы приготовили для него уютный уголок и где все уже так давно его ждут. Вы прочли много книжек, посещали курсы, советовались с подругами и врачами, сидели в интернете, вы знаете о родах всю теоретическую часть. Вы немного побаиваетесь все это забыть и перепутать в самый важный момент. Поэтому воспринимайте ниже приведенный текст просто как шпаргалку, потому что полная информация - в книгах, на курсах, и других местах. А это шпаргалка на последний момент, чтобы не рыться в куче текстов. За основу этой шпаргалки я взяла конспект «опытной родильницы», приведенный на одном из «народных» сайтов, так что если вы увидите знакомые слова - не удивляйтесь. И еще раз - вы все это прекрасно знаете. Но если в вас остался страх и неуверенность - тогда статья может вам помочь.
Что вы можете сделать дома, чтобы подготовиться к родам и роддому, если вы в него собираетесь
Подготовка шейки к родам, размягчение шейки
- С 36 недель - регулярная половая жизнь без презерватива. Сперма размягчает шейку, готовит ее к родам. Именно поэтому во время самой беременности презерватив необходим.
- С 34 недель масло примулы вечерней в капсулах - по 1 в день, с 36 недель - по 2, с 39 - по 3 капсулы в день. Пить.
Подготовка кожи промежности к растяжению в родах и профилактика разрывов и разрезов промежности (эпизиотомии)
Массаж кожи промежности с использованием растительного масла (обычного, оливкового, зародышей пшеницы). Перед самим массажем кожу разогреть (теплой грелкой или теплой ванной). Высушить и массировать руками сухую кожу между анусом и влагалищем снаружи, втирая в нее масло, оттягивать нижний свод влагалища вниз и в стороны. С 34 недели - 2 раза в неделю, с 38 - каждый день
Упражнения для растяжения мышц и связок промежности:
- Стоя боком к спинке стула, упереться на неё руками и отводить ногу в сторону так высоко, как это комфортно - по 6-10 раз для каждой ноги.
- С таким же упором поднимать согнутую в колене ногу к животику.
- Расставив широко ноги, медленно присесть и несколько секунд удерживаться в таком положении, можно попружинить. Медленно подняться и расслабиться. Можно повторить 3-5 раз.
- Присесть на корточки, одну ногу выпрямить и отставить в сторону. Переносить вес с одной ноги на другую несколько раз подряд. Вытянутые вперёд руки помогут удерживать равновесие.
Повседневные позы.
- «Поза портного» - в положении сидя ноги скрестить перед собой.
- «Бабочка» - сидя, пятки соединить и подтянуть к промежности. Можно не шевелить ногами, просто оставаясь в таком положении, но, скорее всего «крылышки» сами пустятся в пляс. Это здорово и никак не помешает нам смотреть телевизор, читать или чистить картошку.
- «На пятках» - стать на колени, плотно соединив их, и плавно сесть назад, на пятки.
- «Лягушка» - находясь в положении «на пятках», раздвинуть ноги и сесть на пол между пятками.
- в положении «на корточках»: можно просто сидеть на корточках, занимаясь своими делами, а можно (нужно!) мыть пол на корточках!
- Можно ходить «гуськом» - из кухни в комнату
Выбирайте комфортные для себя позы и меняйте положение, как только оно стало утомлять.
Подготовка сосков к кормлению
Профилактика трещин сосков и мастита
- Контрастный душ, массирующий соски.
- Махровое полотенце (растирать аккуратно).
- Воздушные ванны (больше ходить с открытой грудью).
- Аккуратное вытягивание сосков, формирование вытянутой формы - руками (своими) и с помощью мужа.
- Кубики льда из отвара коры дуба.
Заранее сильно стараться не надо, потому что стимуляция сосков вызывает сокращения матки.
О чем договориться с врачом заранее:
- Как рожать (насколько вы настаиваете на естественных родах, если есть относительные показания к кесареву). Обсудить условия, при которых врач считает операцию необходимой, придти к согласию.
- Когда рожать (если обсуждается кесарево) - планово или начать естественным путем.
- Когда ехать в роддом (когда начнутся схватки, отойдут воды, будут идти схватки с определенными промежутками - какими).
- Какую анестезию использовать и в каком случае (при кесаревом - общую или эпидуральную, при естественных родах - стандартный медикаментозный сон, обезболивание, по вашей просьбе, по соображениям врача, отсутствие обезболивание без серьезных показаний - как вы хотите)
- Присутствие родных на родах. Муж, мама, подруга, ассистентка, что им взять с собой (сменку, сменную одежду, еду, питье), что им будет разрешено, можно ли им будет делать вам массаж, держать за руку в любое время, т.е. мешаться персоналу, брать на руки ребенка первыми, перерезать пуповину.
- Стимуляция схваток - введение окситоцина - и прокол плодного пузыря. При каких условиях врач настаивает на проведении, обсудить, чтобы не делали профилактически, если вы не хотите.
- Эпизиотомия (настаиваете ли вы на том, чтобы ее не делали без экстренных показаний, или вы сами заинтересованы в том, чтобы все было побыстрее и полегче, ведь она делается именно для этого, как и предыдущий пункт).
- Зашивать с анестезией - обязательно настоять, это самая болезненная процедура в родах.
- Прикладывание ребенка к груди и первые действия с ним. Когда перерезать пуповину - сразу или после прекращения пульсации (при резус-несовместимости запрещено) и кому. Сначала ребенка мыть и взвешивать или сначала класть Вам на грудь. На какое время класть, на сколько заберут для мытья, взвешивания и закапывания глаз, куда, когда вернут - как вы хотите!
Нет стандартов, идеальных для всех, может быть вы первая захотите поспать спокойно одна. Если унесут в детскую, докармливать ли там, допаивать ли, смесью, которую вы принесете или той, что есть там, можно ли донорским молоком - все это обсудить. Если настроены на кормление по требованию при раздельном размещении - обговорить, чтобы сразу несли к вам, а не докармливали. Можно ли одеть ребенка в домашнюю одежду.
- Прививки. Гепатит - делать ли в роддоме. Если да - только импортной вакциной - купите и привезите.
- Если у вас отрицательный резус-фактор - купить и привезти антирезусный Д-иммуноглобулин, обговорить его введение в течение 72 часов после родов, чем раньше, тем лучше.
· паспорт;
· обменная карта;
· контракт на роды;
· мобильный телефон и зарядка;
· часы;
· халат;
· ночная рубашка с завязками спереди (удобно использовать обычную мужскую рубашку.) 2-3 штуки;
· тапочки (по требованиям некоторых роддомов должны быть моющимися. Если нет, то вторую пару для душа);
· трусы;
· прокладки Super;
· противоварикозные гольфы/чулки/эластические бинты;
· носки;
· зубная паста и щетка, расческа, крем, туал. бумага, салфетки, губка, мыло детское, антиперспирант без запаха (у детей часто аллергия на мамин дезодорант и крем, а вовсе не на то, что она съела);
· два полотенца;
· тарелка, чашка, ложка;
· гигиеническая помада! (губы пересохнут во время родов);
· заколки для волос, нетугие резинки;
· лифчики (специальная модель для кормящих мам, или мягкий трикотажный, в котором легко можно высвободить грудь);
· крем от трещин на сосках - бепантен или ланолин;
· прокладки одноразовые в бюстгальтер;
· молокоотсос, если в роддоме не дают напрокат или вы не хотите:
· вода в бутылке, чайная заварка, сахар, жевательная резинка;
· термос с питьем (настой шиповника);
· второй термос с сокращающими и кровоостанавливающими травками;
· еда: сухофрукты, фрукты, печенье;
· чайник маленький электрический;
· бумага, ручка, книга, плеер (или магнитофон, чтобы слушать с ребенком), кассеты с любимой музыкой;
· фотоаппарат;
· плед, если зима;
· ночник - если в палатах предусмотрено только верхнее освещение;
· Одноразовые подгузники. Заранее не стоит покупать больше двух пачек (в первые дни в роддоме может расходоваться порядка 10 подгузников в день), так как может быть негативная реакция кожи на ту или иную модель, и подобрать размер тоже можно только по ребенку. Даже если в роддоме предлагают свои подгузники, лучше сразу пользоваться той маркой, которую планируете использовать, чтобы не пришлось потом менять;
· Салфетки очищающие влажные неспиртовые;
· Комплект одежды для ребенка, если правила роддома позволяют, то удобно сразу же одеть малыша в свою одежду;
· сменную обувь мужу, если он будет с вами;
· еда мужу (бананы, бутерброды, вода);
· контактные телефоны тех, кто может вам понадобиться - специалиста по грудному вскармливанию, ведшего вашу беременность врача, педиатра. С ним и специалистом по грудному вскармливанию лучше договориться заранее, чтобы знать, кому звонить в случае проблем в роддоме.
Как подготовиться к родам? Этот вопрос особенно волнует будущих мам, которым предстоят первые роды. Подготовиться к родам заранее очень важно. Чтобы в спешке и суете отъезда в роддом что-нибудь не забыть. Подготовиться к родам - это не просто собрать чемоданчик. Подготовиться к родам, значит и выбрать роддом, и встретиться с врачом, который будет принимать роды, и поучиться на курсах. Подготовиться к родам нужно и будущей маме, и будущему папе. Чтобы в нужный момент он знал, что когда делать, что где взять и что когда и куда нести (везти).
Примерно за две или три недели до родов проверьте, все ли вы приготовили к родам для себя и к рождению, для малыша. Если вы уже выбрали роддом или договорились с личным доктором, подробней узнайте список вещей, рекомендуемых в данном роддоме для мамы и для малыша. Некоторые роддома указывают, что необходимо взять с собой, другие выдают все больничное. Нужные вещи сложите заранее в кулечки: кулечек для мамы на роды, кулечек для мамы на выписку, кулечек для малыша в роддом и на выписку. Обязательно познакомьте с этими кулечками папу. Нередко, когда мы встречаемся с мамами после родов, они рассказывают, как муж на радостях и от волнения все перепутал, и вместо третьего справа платья принес пятый сверху сарафан, а он уже не подходит - и настроение от встречи было сильно испорчено.
Милые дамы, не перегружайте пап, позаботьтесь и о них. Что может понадобиться в роддоме?
· документы;
· вещи, которые пригодятся во время родов;
· вещи, которые могут понадобиться после родов;
· приданое для малыша в роддоме;
· вещи, необходимые при выписке домой.
У большинства беременных родам предшествуют так называемые предвестники, появляющиеся обычно за 2 недели до них: живот опускается, и женщине становится легче дышать; вес тела несколько снижается за счет усиленного выделения жидкости из организма; матка быстро напрягается - твердеет в связи с повышенной возбудимостью ее мускулатуры. Головка плода перед родами у первородящих женщин плотнее прижимается к костям малого таза.
В самые последние дни перед родами из влагалища выделяется густая, тягучая слизь, нередко с примесью крови (выталкивается слизистая пробка, заполнявшая канал шейки матки), появляются разлитые боли в крестце, бедрах, в низу живота. С появлением этих признаков нельзя надолго отлучаться из дома, т.к. в любой момент могут начаться регулярные сокращения матки - схватки, что потребует немедленного отправления женщины в родильный дом.
У некоторых женщин с началом схваток (или до появления их) может начаться подтекание околоплодных вод - они обнаруживаются на белье в виде бесцветных пятен. При появлении этого симптома беременную необходимо госпитализировать в родильный дом, т.к. вместе с водами во влагалище может выпасть петля пуповины или ручка плода. Кроме того, дородовое излитие вод способствует проникновению инфекции в матку.
Началом родов считается появление регулярных схваток. Сначала они бывают слабыми и не причиняют беременной особых беспокойств, но постепенно делаются более интенсивными, продолжительными (30-40 сек.) и частыми - через 5-6 мин.
У первородящих продолжительность родов составляет в среднем от 15 до 20 часов, у повторнородящих продолжительность родов - от 10 до 12 часов. На продолжительность родов влияют возраст женщины, величина плода, размеры таза, активность маточных сокращений и др. У первородящих старше 28-30 лет продолжительность родов дольше.
В родах различают три периода. Продолжительность первого, наиболее длительного периода родов у первородящих составляет в среднем 13-18 часов, а у повторнородящих продолжительность первого периода родов - 10-11 часов. В первом периоде нижний полюс плодного пузыря вклинивается в канал шейки матки, происходит её раскрытие, разрывается плодный пузырь и изливаются околоплодные воды.
Во втором периоде родов плод продвигается по родовому каналу. В этом периоде возникают потуги. В это время акушерка, ведущая роды, приступает к приему новорожденного. При головном предлежании сначала происходит рождение головки. Вслед за головкой рождается туловище. На этом оканчивается второй период родов. У первородящих продолжительность второго периода родов составляет в среднем от 1 до 2 часов, а у повторнородящиx продолжительность этого периода родов - от 30 мин. до 1 часа. Тотчас после рождения ребенок начинает дышать и кричать. Пуповину, соединяющую новорожденного с плацентой, перерезают и перевязывают.
После рождения ребенка начинается третий период родов, называемый послеродовым. Продолжительность этого периода родов составляет в среднем 30 мин. Во время этого периода, плацента отделяется от стенок матки и рождается послед. Послед состоит из плаценты, пуповины и плодных оболочек.
Схватки
Первое правило - по возможности спать. Если не получается - просто отдыхать. Можно пожертвовать всем нижеперечисленным и поехать неподготовленной, но не утомленной первыми часами ожидания, когда спокойно можно и нужно было беречь силы и отдыхать. Сейчас от вас ничего не нужно, кроме того как расслабиться. А вот потом понадобится серьезная работа, и вы не должны быть истощены к этому времени. Это «потом» может произойти через сутки! Спите и отдыхайте, пока есть время. Сила схваток не зря нарастает постепенно. Все продумано.
Желательно записывать продолжительность и интервалы между ними, но не сразу, когда они редкие и несильные, а потом когда они уже не дают вам спать.
Если сна и отдыха ни в одном глазу, то лучше не лежать, двигаться и искать положение, в котором легче. Использовать позы и приемы, пройденные на курсах или прочитанные. Приводить в готовность мужа, проверять приемы массажа, дыхания и пр. с ним. Не напрягать мышцы тела, особенно лица, не сжимать зубы - это напрягает мышцы тазового дна и шейку матки и удлиняет и утяжеляет период схваток. Сказать мужу, чтобы напоминал, когда вы забываетесь, и не давал Вам сжиматься. Со схватками надо не бороться и не переживать их, а отдаваться им, расслабляясь и утопая в них. Это не бессмысленная боль, не спазм, не сжатие, не сокращение, хотя вам так чувствуется. Это РАСКРЫТИЕ шейки матки, это их конечная цель, и именно ей надо способствовать. Вы раскрываетесь, хотите Вы этого или нет, будете бороться и причинять вам обоим боль, или не будете бороться и расслабитесь - в любом случае Вы - раскрываетесь. И поскольку это неизбежно, если Вы не будете бороться с неизбежным, а поймете его смысл, Вам будет легче понять смысл «расслабления в схватках». Потому что это означает «раскрытие при раскрытии».
Отхождение вод. Воды могут отойти в любой момент: в начале родов, в середине или перед самыми потугами. Все это в пределах нормы.
Прозрачные или белесые - норма
Зеленые - ребенок испытывает гипоксию, требуется врачебная помощь.
С небольшими прожилками крови - часть слизистой пробки, не представляет опасности
С яркой кровью - отслойка плаценты, необходима срочная госпитализация
Зафиксировать этот момент
Ванна
Ванна очень хорошо снимает болевые ощущения, помогает расслабиться. Позволяет определить действительно ли начались роды. Если это предварительные схватки, то под влиянием ванны они затихнут, если же роды начались, то ванна наоборот несколько простимулирует процесс. Принимать ванну можно не более получаса и только на ранней стадии родов, когда схватки не чаще 20 мин, если Вы, конечно, собираетесь ехать в роддом. Рожающим дома можно принимать ванну и в более поздней стадии родов.
Душ очень помогает снимать болевые ощущения во время схваток. Его можно направить на крестец или поясницу.
Даже если воды уже отошли, то ванну принимать можно, но ее надо хорошо почистить и добавить наполнитель: чистую морскую соль или Ротокан.
Клизма
Приготовить 3 литра воды. 2 в клизму, 1 на всякий случай. Кипятить не надо. Температура воды 30-32 гр. Делать клизму нужно на длинных промежутках, когда схватки идут с интервалом в 18-20 мин. Вода м.б. подсоленная (немного морской соли) или подкисленная (1 ст.л. лимонного сока на 3 л). Делать клизму надо в коленно-локтевой позе.
Бритье
Уменьшить количество порезов и неприятных ощущений помогает обычная мужская пена для бритья
Питье, еда
Стимулирующее и поддерживающее питье. Во время родов и сразу после. Шиповник + 1 ч.л. меда. Фрукты, сухофрукты и печенье-крекер. Обязательно взять с собой в роддом.
У первородящих продолжительность родов составляет в среднем от 15 до 20 час., у повторнородящих продолжительность родов - от 10 до 12 час. На продолжительность родов влияют возраст женщины, величина плода, размеры таза, активность маточных сокращений и др. У первородящих старше 28-30 лет продолжительность родов дольше.
В родах различают три периода. Продолжительность первого, наиболее длительного периода родов у первородящих составляет в среднем 13-18 часов, а у повторнородящих продолжительность первого периода родов - 10-11 час. В первом периоде нижний полюс плодного пузыря вклинивается в канал шейки матки, происходит её раскрытие, разрывается плодный пузырь и изливаются околоплодные воды.
Во втором периоде родов плод продвигается по родовому каналу. В этом периоде возникают потуги. В это время акушерка, ведущая роды, приступает к приему новорожденного. При головном предлежании сначала происходит рождение головки. Вслед за головкой рождается туловище. На этом оканчивается второй период родов. У первородящих продолжительность второго периода родов составляет в среднем от 1 до 2 час., а у повторнородящиx продолжительность этого периода родов - от 30 мин. до 1 часа. Тотчас после рождения ребенок начинает дышать и кричать. Пуповину, соединяющую новорожденного с плацентой, перерезают и перевязывают.
После рождения ребенка начинается третий период родов, называемый послеродовым. Продолжительность этого периода родов составляет в среднем 30 мин. Во время этого периода, плацента отделяется от стенок матки и рождается послед. Послед состоит из плаценты, пуповины и плодных оболочек.
Схватки
Первое правило - по возможности спать. Если нет - просто отдыхать. Можно пожертвовать всем нижеперечисленным и поехать неподготовленной, но не утомленной первыми часами ожидания, когда спокойно можно и нужно было беречь силы и отдыхать. Сейчас от Вас ничего не нужно, кроме того как расслабиться. А вот потом понадобится серьезная работа, и Вы не должны быть истощены к этому времени. Это «потом» может произойти через сутки! Спите и отдыхайте, пока есть время. Сила схваток не зря нарастает постепенно. Все продумано. Желательно записывать продолжительность и интервалы между ними, но не сразу, когда они редкие и несильные, а потом когда они уже не дают Вам спать.
Если сна и отдыха ни в одном глазу, то лучше не лежать, двигаться и искать положение, в котором легче. Использовать позы и приемы, пройденные на курсах или прочитанные. Приводить в готовность мужа, проверять приемы массажа, дыхания и пр. с ним. Не напрягать мышцы тела, особенно лица, не сжимать зубы - это напрягает мышцы тазового дна и шейку матки и удлиняет и утяжеляет период схваток. Сказать мужу, чтобы напоминал, когда вы забываетесь, и не давал Вам сжиматься. Со схватками надо не бороться и не переживать их, а отдаваться им, расслабляясь и утопая в них. Это не бессмысленная боль, не спазм, не сжатие, не сокращение, хотя вам так чувствуется. Это РАСКРЫТИЕ шейки матки, это их конечная цель, и именно ей надо способствовать. Вы раскрываетесь, хотите Вы этого или нет, будете бороться и причинять вам обоим боль, или не будете бороться и расслабитесь - в любом случае Вы - раскрываетесь. И поскольку это неизбежно, если Вы не будете бороться с неизбежным, а поймете его смысл, Вам будет легче смысл «расслабления в схватках». Потому что это означает «раскрытие при раскрытии».
Отхождение вод
Воды могут отойти в любой момент: в начале родов, в середине или перед самыми потугами. Все это в пределах нормы.
Прозрачные или белесые - норма
Зеленые - ребенок испытывает гипоксию, требуется врачебная помощь.
С небольшими прожилками крови - часть слизистой пробки, не представляет опасности
С яркой кровью - отслойка плаценты, необходима срочная госпитализация
Зафиксировать этот момент
Роды - безусловный рефлекторный акт, направленный на изгнание плодного яйца из полости матки по достижении последним определенной степени зрелости. Срок беременности должен быть не менее 28 нед, масса тела плода не менее 1000 г, рост - не менее 35 см.
В течение родового акта выделяют 3 периода: I - период раскрытия; II -период изгнания; III - последовый период. Женщина с началом родовой деятельности называется роженицей, после окончания родов - родильницей.
В I периоде родов за счет схваток происходит раскрытие шейки матки. Схватки - непроизвольные периодические сокращения матки. Во время, схватки в мышечной стенке матки происходят процессы контракции (сокращение каждого мышечного волокна и каждого мышечного пласта) и ретракции (смещение мышечных пластов по отношению друг к другу). В паузах между схватками контракция устраняется полностью, а ретракция лишь частично.
Миометрий состоит из двух слоев, различных с функциональной точки зрения. Наружный слой в основном представлен продольно расположенными мышечными волокнами. Этот слой, мощный и активный в дне и в теле матки, сходит на нет в дистальном отделе шейки матки. Внутренний слой содержит преимущественно циркулярные мышечные волокна. Он лучше всего выражен в шейке и нижнем сегменте матки. В дне и теле матки Циркулярных мышечных волокон немного. При развитии регулярной родовой деятельности наблюдаются координированные сокращения наружного и внутреннего слоев миометрия.
Первоисточником возбуждения родовой деятельности (водителем ритма, пейсмекером) является более или менее локализованная группа клеток стенки матки. Большинство исследователей считают, что водители ритма расположены в обоих трубных углах матки. Отсюда электрическая активность (волна сокращений) распространяется во время схватки на нижележащие отделы матки - на тело и нижний сегмент. Н. Alvarez и R. Caldeyro-Barcia (1952) назвали это распространение волны сокращения сверху вниз тройным нисходящим градиентом. Наиболее сильные и продолжительные сокращения матки наблюдаются в области дна (доминанта дна). В дальнейшем волна сокращения распространяется вниз на тело и шейку матки (первый градиент). В теле и особенно в нижнем сегменте матки наблюдается уменьшение силы и продолжительности сокращения (второй и третий градиенты).
Для физиологически развивающейся родовой деятельности характерна реципрокностъ (взаимосвязанность) сократительной деятельности тела матки, нижнего сегмента и шейки. Каждое сокращение продольных мышц матки сопровождается активным растяжением (дистракция) нижнего сегмента и шейки матки, что приводит к раскрытию маточного зева. Для нормального течения родового акта характерна координированность (согласованность) сокращений матки. Кроме координированности сокращений по вертикали (тройной нисходящий градиент, доминанта дна и реципрокность), существует координированность по горизонтали в виде согласованных сокращений правой и левой половин матки. При координированных сокращениях наблюдается синхронность наступления фазы максимального сокращения матки в различных ее отделах. Время распространения волны сокращения, захватывающей весь орган, составляет 15 с.
При хорошо выраженной родовой деятельности интенсивность сокращений матки составляет обычно 30 мм рт. ст., а частота схваток не менее двух за 10 мин. По мере развития родового акта интенсивность и продолжительность схваток постепенно нарастают, а длительность интервалов между схватками уменьшается.
Во время каждой схватки происходит повышение внутриматочного давления, передающегося на плодное яйцо, которое принимает форму полости матки. Околоплодные воды устремляются в нижнюю часть плодного пузыря, где находится одна из крупных частей плода (головка, тазовый конец). Пока плодные оболочки не нарушены, матка представляет собой закрытый, наполненный жидкостью шар.
Во время родов благодаря сокращению продольно расположенных мышц матки и реципрокно расслабляющихся циркулярных мышц, происходит растяжение нижнего сегмента матки и области внутреннего зева шейки матки. Верхняя часть шеечного канала постепенно воронкообразно расширяется, и туда во время схваток устремляется плодный пузырь (нижний полюс плодных оболочек с содержащейся в них частью околоплодных вод). Раздражая нервные окончания в области внутреннего зева, он способствует усилению схваток. Сокращения мышечных волокон тела матки ввиду ее овоидной формы направлены вверх не вертикально, а по касательной к Циркулярным мышцам нижнего сегмента матки и шеечного канала. Это отношение и действие мышц дна и тела матки на раскрытие шеечного канала настолько выражены, что раскрытие шейки матки происходит и при преждевременном излитии вод (когда полностью исключается роль плодного пузыря в раскрытии шейки матки) и даже при поперечном положении плода (когда отсутствует предлежащая часть).
Во время схваток в результате ретракции выше- и нижележащие мышечные пласты как бы перекрещиваются друг с другом и постепенно перемещаются вверх. Во время пауз между схватками они не возвращаются полностью на свое место. Поэтому верхняя часть тела матки постепенно утолщается, а область нижнего сегмента истончается. Граница между сокращающейся в родах верхней частью матки (дно, тело) и активно расслабляющимся нижним сегментом называется контракционным кольцом (пограничная борозда, пограничный валик), tiro можно определить после излития околоплодных вод во время схватки. Нижний сегмент матки охватывает предлежащую часть плода плотно прилегающим к ней кольцом - внутренний пояс соприкосновения.
При этом между нижним сегментом матки и костным кольцом (головка фиксирована малым сегментом во входе в таз) образуется наружный пояс соприкосновения. Благодаря наличию поясов соприкосновения происходит разделение вод на две неравные части: большую часть, которая находится выше пояса соприкосновения, - «задние воды», и меньшую часть, находящуюся ниже пояса соприкосновения и заполняющую плодный пузырь, - «передние воды».
Механизм раскрытия шейки матки у перво-и повторнородящих неодинаков. У первородящих женщин раскрытие шейки матки начинается со стороны внутреннего зева. При полном раскрытии внутреннего зева шейка матки сглаживается, цервикальный канал отсутствует и начинает раскрываться наружный зев. Полным считается такое раскрытие шейки матки, при котором полость матки и влагалище представляют собой единую родовую трубку. У повторнородящих раскрытие внутреннего и наружного зева происходит одновременно и параллельно с укорочением шейки матки.
При полном или почти полном открытии маточного зева разрывается плодный пузырь. Этому способствует комплекс, причин: 1) возрастающее внутриматочное давление в связи с усилением частоты и интенсивности схваток; 2) нарастание перерастяжения оболочек плодного пузыря вследствие повышения внутриматочного давления и снижение сопротивляемости их на разрыв; 3) отсутствие опоры для нижнего полюса плодного пузыря со стороны шейки матки при полном или почти полном раскрытии. Если плодный пузырь вскрывается при неполном раскрытии шейки матки, то роль раздражителя рецепторов внутреннего зева выполняет предлежащая часть плода. В ряде случаев при чрезмерной плотности плодных оболочек плодный пузырь не вскрывается и при полном раскрытии. В этих случаях его необходимо вскрыть, чтобы не нарушать физиологическое течение родов.
Полное раскрытие шейки матки указывает на окончание I периода родов. Начинается II период родов - период изгнания, во время которого происходит рождение плода.
После излития околоплодных вод схватки ненадолго прекращаются или ослабевают. Объем полости матки значительно уменьшается, стенки матки приходят в более тесное соприкосновение с плодом. Схватки вновь усиливаются и способствуют продвижению плода по родовому каналу, которое началось во время периода раскрытия. Предлежащая часть плода приближается к тазовому дну и оказывает на него все возрастающее давление, в ответ на которое появляются потуги. Потуга отличается от схватки тем, что к рефлекторному непроизвольному сокращению гладких мышц матки присоединяется рефлекторное сокращение поперечнополосатой скелетной мускулатуры брюшного пресса, диафрагмы, тазового дна. Сила потуг может произвольно регулироваться рожающей женщиной. Предлежащая часть плода растягивает половую щель и рождается. За ней рождается все туловище плода и изливаются задние околоплодные воды.
После рождения плода наступает III период родов - последовый. В это время происходит отделение плаценты и оболочек от стенок матки и рождение последа.
Спустя несколько минут после рождения плода схватки возобновляются. С первой же последовой схваткой начинается отделение детского места, происходящее в губчатом слое отпадающей оболочки на месте его прикрепления к маточной стенке (плацентарная площадка). При последовых схватках сокращается вся мускулатура матки, включая и область плацентарной площадки. Плацента не обладает способностью к сокращению, и поэтому она приподнимается над уменьшающейся в размерах плацентарной площадкой в виде складки или бугра. Нарушается связь между плацентой и плацентарной площадкой, происходит разрыв сосудов, что приводит к образованию ретроплацентарной гематомы, представляющей собой скопление крови между плацентой и стенкой матки. Ретроплацентарная гематома вместе с сокращениями матки способствует все большей и, наконец, окончательной отслойке плаценты. Отделившаяся плацента силой потуг рождается из полости матки и увлекает за собой оболочки. Плацента выходит из половых путей водной (амниотической) оболочкой наружу. Материнская поверхность плаценты обращена внутрь родившегося последа. Этот наиболее часто встречающийся центральный путь отслойки плаценты и рождения последа описан Шультцем.
Может наблюдаться другой вариант отслойки плаценты, когда отделение начинается не с центра, а с периферии. В этом случае излившаяся кровь не образует ретроплацентарной гематомы, а, стекая вниз, отслаивает оболочки. При каждой последовой схватке отслаиваются все новые участки плаценты, пока она целиком не отделится от стенки матки. Кроме того, отделению плаценты способствует ее собственная масса. Послед рождается из родовых путей вперед нижним краем плаценты (ее материнской поверхностью), а амниотическая оболочка оказывается внутри - отделение плаценты по Дункану.
Рождению последа, отделившегося от стенок матки, способствуют потуги, которые возникают при перемещении последа во влагалище и раздражении мышц тазового дна.
Боль и роды находятся в человеческом сознании рядом. Многие женщины панически боятся боли, неизбежно (с их точки зрения) сопровождающей роды. Более разумные дамы готовятся к родам заранее. Правильное отношение к боли вообще, и к боли в родах в частности, умение в значительной мере регулировать боль в родах, отсутствие страха перед болью во время родов - итог правильной подготовки к родам и грамотной тренировки беременной пары.
Психологи - практики телесно-ориентированной терапии считают, что боль - мощный сигнал нашего организма, средство его «общения» с нашим сознанием.
Порой, мы так много работаем, плохо едим, совсем не отдыхаем, курим, - в общем, выматываемся, и тело вынуждено прибегнуть к мощному оружию- боли. В этом и заключается позитивная функция боли: это единственная возможность «достучаться» до нас. Когда нам больно, мы, наконец, останавливаемся и переводим дух. Боль выбивает из ежедневной суеты, заставляет обратиться к себе.
Так уж вышло, что боль - непременный попутчик рождения человека. Теперь, с помощью современной медицинской науки доказано, что роды - испытание не только для мамы, но и для малыша. Малыш подчас испытывает боль во много раз сильнее боли мамы. Поэтому в период беременности необходимо основательно подготовиться к встрече с болью. Чтобы она стала вашей союзницей, а не врагом.
Но сначала необходимо перестать бояться родовой боли, поскольку страх нередко останавливает начавшиеся схватки. Речь идет, разумеется, о боли физиологической, а не патологической, при которой необходимы обезболивание и хирургическое вмешательство. Подготовка к родам - это в первую очередь расслабление. Расслабленная женщина занята исключительно родами, ее тело идет по «проторенной дорожке», следуя инстинктам. Во время беременности необходимо научиться прислушиваться к процессам, происходящим внутри вашего организма, учиться правильно реагировать на изменения, «поймать» поток. В любом пособии вы встретите совет не нервничать и чаще отдыхать во время беременности. Но кроме отдыха вам поможет как профессиональный массаж для беременных, так и расслабляющий массаж близкого человека. Для чего это нужно?
В период ожидания ребенка важно снять так называемые зажимы в мышцах, чтобы не мешать телу женщины выполнять свою основную «работу»- роды. Часто массаж приносит и терапевтическую пользу - малыш переворачивается и занимает правильное положение вниз головой. Массаж станет вам лучшим помощником, как во время схваток, так и в начале потуг. Но это не просто массаж, а массаж крестца, области в нижнем отделе позвоночника. Если муж присутствует при родах, именно он поможет вам снять напряжение. Сами вы на схватках, пока не отправились в роддом, принимая душ, можете направлять струю в область крестца. Методике массажа вы научитесь в любой родительской школе.
В родах лучше активно двигаться, менять положение, подбирать то, которое наименее дискомфортно, мои роды, например, прошли «стоя». В последний период родов женщина уходит в себя, настраиваясь на сигналы, идущие изнутри. Приобрести этот навык помогут медитации.
Известно, что область горла в родах связана с шейкой матки. Желание женщины кричать - не просто спонтанная реакция на боль, а сильнейший инстинкт. Дело в том, что крик расслабляет горло и шейку матки, помогая так ребенку проходить родовой канал. Но крик может быть деструктивным не только для окружающих, но и для мамы и малыша. Поэтому лучше не кричать, а ПЕТЬ. Пение в родах - традиция наших прапрабабушек. Так называемый опорный голос, который мы - горожане потеряли, с успехом применялся как мощное обезболивающее средство.
Эффект его возрастает, если с вами поет муж или акушерка, в случае домашних родов.
Трудно расслабиться, когда яркий белый свет слепит глаза, а рядом стонут еще 5 рожениц. Поэтому если это в ваших возможностях, приблизьте обстановку рождения малыша к домашней. Ведь дома вы чувствуете себя защищенной, поэтому приглушенный свет, любимые вещи, домашний халат помогут вам.
В потугах природа боли несколько иная, не сравнимая со схваточной болью. На последнем этапе боль нужно не уменьшать и не избегать, а «идти на нее», тужиться туда, где больно. Здесь поможет правильное дыхание. Выполняя хотя бы часть этих несложных рекомендаций, вы найдете общий язык со своим телом. А оно ответит вам в родах - сторицей.
Начнем с того, что безболезненные и малоболезненные роды происходят не так уж редко. Многие роженицы переступают порог родильного дома в активной фазе родов, когда открытие шейки матки уже больше 2-3 см, иногда практически с полным открытием шейки матки, то есть в конце 1 периода родов, не испытывая при этом сильных болевых ощущений. А некоторые женщины уже во время потуг в недоумении спрашивают: "Доктор, а когда же мне будет больно?" Что это: индивидуальная чувствительность? Или исключения, лишь подтверждающие правила? Попробуем разобраться в причинах такой индивидуальной чувствительности или, вернее, нечувствительности.
Страдания женщин во время нормальных, неосложненных родов противоречат законам природы. Дело в том, что боль дана нам как защитная реакция, для того чтобы вовремя распознать заболевание и спасти свою жизнь и здоровье. Поэтому во время родов резкий болевой синдром является спутником тех или иных осложнений, требующих квалифицированной врачебной помощи. При благоприятном же течении родов, когда ни маме, ни ребенку ничто не угрожает, появление боли ничем не обосновано.
Природа родовой боли
Во время схваток в первом периоде родов происходит раздражение нервных окончаний тела и шейки матки, кровеносных сосудов и связочного аппарата. Во втором периоде родов - периоде изгнания плода - преимущественно раздражаются нервные окончания промежности и наружных половых органов. Как те, так и другие импульсы, попадая в центральную нервную систему, в норме блокируются и не воспринимаются как болевые сигналы, то есть остаются под порогом болевых ощущений. Кроме того, существуют дополнительные защитные "противоболевые" факторы. Во-первых, перед родами происходит частичное разрушение нервных окончаний матки, в связи с чем ее чувствительность снижается в сравнении с 1-м и 2-м триместрами беременности. А во-вторых, во время родов в организме происходит мощный выброс эндорфинов и энкефалинов - "гормонов удовольствия", природных обезболивающих веществ, родственных по строению наркотическим анальгетикам.
Но женщинам из поколения в поколение передается зафиксированный еще на страницах Ветхого Завета страх перед родовыми муками. Этот страх имеет под собой реальную историческую подоплеку. Ведь сотни лет назад, в отсутствие адекватной акушерской помощи, многие роды действительно протекали очень тяжело, с опасными осложнениями и нередко заканчивались гибелью роженицы. Страх неизбежной боли нарушает гармонию взаимоотношений в структурах головного мозга, резко снижая болевой порог, в связи с чем начинают восприниматься те болевые стимулы, которые в норме не должны проникать в наше сознание. Это так называемый психогенный компонент родовых болей. В результате прохождения болевых импульсов через центральную нервную систему возникают отраженные боли на поверхности тела: в нижних отделах живота, в пояснично-крестцовой области, в верхней трети бедер и в паху.
Долой психогенный фактор!
Что же противопоставить страху? Ожидание праздника. Помните, как в детстве вы ждали очередной день рождения или Новый год, как в предвкушении веселья и подарков замирало сердце? А как радостно должно быть ожидание чуда, огромного счастья- встречи с самым любимым и самым прекрасным человеком, которого ВЫ подарите миру! Воплощение мечты, новые грани любви, новая фаза слияния с любимым. Хочется приблизить сладостный момент и, окунувшись, испить его целиком, до дна. Мечтайте о схватках, вспомните, что боль иногда бывает очень сладостна.
А как обстоит дело с женским любопытством? Конечно, вы многое читали и слышали об этом, но ведь безумно интересно испытать все самой, интересно, как это будет происходить именно с вами. Причем даже повторные роды не похожи на предыдущие.
Кроме того, роды - это, пожалуй, единственные работа и удовольствие, недоступные для мужчины. И хотя многие будущие папы стремятся сейчас присутствовать при появлении на свет своего ребенка, они все же не могут ощутить это так, как женщина, потому что видеть и чувствовать - не одно и то же.
Иногда женщины хотят попасть в роддом за несколько дней до родов. Это не всегда бывает оправдано. Ни один, даже самый хороший, роддом не заменит тепло и уют вашего дома. Если беременность протекает без осложнений, и показания к дородовой госпитализации отсутствуют, последние дни перед родами лучше провести в окружении близких людей, а не в отделении патологии беременных, где поневоле вас будет преследовать груз чужих проблем. Бывает, что сама женщина, собираясь в роддом, не может точно определить, начались ли у нее роды. Если в таком случае врач, осмотревший вас в приемном отделении, констатирует, что это только предвестники родов, и предлагает вам вернуться домой, послушайтесь его совета. Родильный блок - это то место, где нужно рожать, а не томиться, сопереживая другим.
И в заключении
Роды - это то, чего ждет и одновременно боится каждая беременная женщина. Особенно, если роды у нее первые. Многочисленные рассказы подруг о том, как это больно и ужасно, не прибавляют уверенности в себе. Мнение мамы или бабушки о том, что роды - дело нехитрое, тоже не принимается всерьёз. Чем ближе заветный день, тем больше сомнений и нервов. Выход только один: заранее как можно больше узнать о родах от специалистов.
Собрала очень полезные статьи (с небольшими моими дополнениями) о подготовке к родам и о поведении в самих родах. Не поленитесь, почитайте)
Во-первых, муж должен представлять себе процесс родов, хотя бы в общих чертах. Просто чтобы не задавать глупых вопросов врачам, представлять, как действовать в той или иной ситуации и иметь терпение ждать, если роды затягиваются.
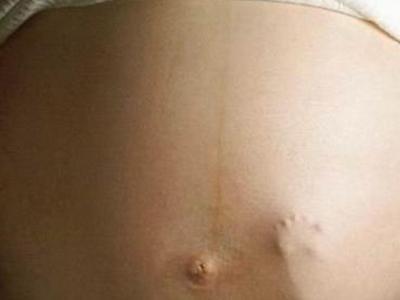
Во-вторых, просто "присутствовать" на родах действительно не нужно. Это не театр. В родах надо "участвовать", помогать. Только в этом случае муж не будет чувствовать себя там лишним, а жена перестанет стесняться своего вида. Причем участие может заключаться, как в простом держании за руку, вытирании пота со лба, словах любви и поддержки, так и обезболивающем массаже, поддержке при схватках и потугах для более продвинутых мужей.
Что брать с собой в роддом
Сейчас ребенок может весить от 3 до 5 кг, его рост в среднем 50 — 54 см. Тело округлое, грудь выпуклая, на коже осталось немного сыровидной смазки, пушковых волос почти нет. Ногти на руках и ногах доходят до кончиков пальцев. Хрящики ушек и носа упругие. Глаза фокусируются на расстоянии 20 — 30 см, уже есть реакция на мелькание и движение.
Даже случайностей (от которых, как известно, никто не застрахован) можно избежать, если внимательно прислушиваться к своему организму. Если вас радуют изменения, происходящие с вашим телом, если вам удобно, комфортно и безопасно, — значит, и малышу вашему тоже хорошо.
Наткнулась в интернете на очень интересную статью. Жалко, что позновато я наткнулась на нее, но время у меня еще есть не много для такой подготовки) может она к кому нибудь еще пригодится и в чем то поможет.

В последние 1,5-2 недель беременности заканчивается подготовка организма женщины к предстоящим родам. Эта подготовка охватывает все органы и системы, начиная с центров высшей нервной деятельности и кончая исполнительным органом - маткой. Доминанта беременности сменяется доминантой родов, а матка из плодовместилища превращается в изгоняющий орган.
Готовность организма женщины к родам характеризуется целым рядом признаков, появление которых указывает на возможность начала родов в ближайшее время. Наиболее ярко выраженные изменения происходят в половых органах. В отличие от оценки состояния центральной нервной системы или гормонального статуса, требующей привлечения специальных, как правило, сложных методов исследования, диагностика состояния полового аппарата осуществляется с помощью обычных клинических методов обследования беременной и несложных тестов. К ним относятся: определение «зрелости» шейки матки, окситоциновый тест, маммарный тест, цитологическое исследование влагалищных мазков.
Вы все прошли и вам осталось только встретиться со своим ребенком и привести его домой, где вы приготовили для него уютный уголок и где все уже так давно его ждут. Вы прочли много книжек, посещали курсы, советовались с подругами и врачами, сидели в интернете, вы знаете о родах всю теоретическую часть. Вы немного побаиваетесь все это забыть и перепутать в самый важный момент. Поэтому воспринимайте ниже приведенный текст просто как шпаргалку, потому что полная информация - в книгах, на курсах, и других местах. А это шпаргалка на последний момент, чтобы не рыться в куче текстов. За основу этой шпаргалки я взяла конспект «опытной родильницы», приведенный на одном из «народных» сайтов, так что если вы увидите знакомые слова - не удивляйтесь. И еще раз - вы все это прекрасно знаете. Но если в вас остался страх и неуверенность - тогда статья может вам помочь.
Что вы можете сделать дома, чтобы подготовиться к родам и роддому, если вы в него собираетесь
Подготовка шейки к родам, размягчение шейки
Подготовка кожи промежности к растяжению в родах и профилактика разрывов и разрезов промежности (эпизиотомии)
Массаж кожи промежности с использованием растительного масла (обычного, оливкового, зародышей пшеницы). Перед самим массажем кожу разогреть (теплой грелкой или теплой ванной). Высушить и массировать руками сухую кожу между анусом и влагалищем снаружи, втирая в нее масло, оттягивать нижний свод влагалища вниз и в стороны. С 34 недели - 2 раза в неделю, с 38 - каждый день
Упражнения для растяжения мышц и связок промежности:
Повседневные позы.
Выбирайте комфортные для себя позы и меняйте положение, как только оно стало утомлять.
Подготовка сосков к кормлению
Профилактика трещин сосков и мастита
Заранее сильно стараться не надо, потому что стимуляция сосков вызывает сокращения матки.
О чем договориться с врачом заранее:
Нет стандартов, идеальных для всех, может быть вы первая захотите поспать спокойно одна. Если унесут в детскую, докармливать ли там, допаивать ли, смесью, которую вы принесете или той, что есть там, можно ли донорским молоком - все это обсудить. Если настроены на кормление по требованию при раздельном размещении - обговорить, чтобы сразу несли к вам, а не докармливали. Можно ли одеть ребенка в домашнюю одежду.
Как подготовиться к родам? Этот вопрос особенно волнует будущих мам, которым предстоят первые роды. Подготовиться к родам заранее очень важно. Чтобы в спешке и суете отъезда в роддом что-нибудь не забыть. Подготовиться к родам - это не просто собрать чемоданчик. Подготовиться к родам, значит и выбрать роддом, и встретиться с врачом, который будет принимать роды, и поучиться на курсах. Подготовиться к родам нужно и будущей маме, и будущему папе. Чтобы в нужный момент он знал, что когда делать, что где взять и что когда и куда нести (везти).
Примерно за две или три недели до родов проверьте, все ли вы приготовили к родам для себя и к рождению, для малыша. Если вы уже выбрали роддом или договорились с личным доктором, подробней узнайте список вещей, рекомендуемых в данном роддоме для мамы и для малыша. Некоторые роддома указывают, что необходимо взять с собой, другие выдают все больничное. Нужные вещи сложите заранее в кулечки: кулечек для мамы на роды, кулечек для мамы на выписку, кулечек для малыша в роддом и на выписку. Обязательно познакомьте с этими кулечками папу. Нередко, когда мы встречаемся с мамами после родов, они рассказывают, как муж на радостях и от волнения все перепутал, и вместо третьего справа платья принес пятый сверху сарафан, а он уже не подходит - и настроение от встречи было сильно испорчено.
Милые дамы, не перегружайте пап, позаботьтесь и о них. Что может понадобиться в роддоме?
У большинства беременных родам предшествуют так называемые предвестники, появляющиеся обычно за 2 недели до них: живот опускается, и женщине становится легче дышать; вес тела несколько снижается за счет усиленного выделения жидкости из организма; матка быстро напрягается - твердеет в связи с повышенной возбудимостью ее мускулатуры. Головка плода перед родами у первородящих женщин плотнее прижимается к костям малого таза.
В самые последние дни перед родами из влагалища выделяется густая, тягучая слизь, нередко с примесью крови (выталкивается слизистая пробка, заполнявшая канал шейки матки), появляются разлитые боли в крестце, бедрах, в низу живота. С появлением этих признаков нельзя надолго отлучаться из дома, т.к. в любой момент могут начаться регулярные сокращения матки - схватки, что потребует немедленного отправления женщины в родильный дом.
Началом родов считается появление регулярных схваток. Сначала они бывают слабыми и не причиняют беременной особых беспокойств, но постепенно делаются более интенсивными, продолжительными (30-40 сек.) и частыми - через 5-6 мин.
У первородящих продолжительность родов составляет в среднем от 15 до 20 часов, у повторнородящих продолжительность родов - от 10 до 12 часов. На продолжительность родов влияют возраст женщины, величина плода, размеры таза, активность маточных сокращений и др. У первородящих старше 28-30 лет продолжительность родов дольше.
В родах различают три периода. Продолжительность первого, наиболее длительного периода родов у первородящих составляет в среднем 13-18 часов, а у повторнородящих продолжительность первого периода родов - 10-11 часов. В первом периоде нижний полюс плодного пузыря вклинивается в канал шейки матки, происходит её раскрытие, разрывается плодный пузырь и изливаются околоплодные воды.
Во втором периоде родов плод продвигается по родовому каналу. В этом периоде возникают потуги. В это время акушерка, ведущая роды, приступает к приему новорожденного. При головном предлежании сначала происходит рождение головки. Вслед за головкой рождается туловище. На этом оканчивается второй период родов. У первородящих продолжительность второго периода родов составляет в среднем от 1 до 2 часов, а у повторнородящиx продолжительность этого периода родов - от 30 мин. до 1 часа. Тотчас после рождения ребенок начинает дышать и кричать. Пуповину, соединяющую новорожденного с плацентой, перерезают и перевязывают.
После рождения ребенка начинается третий период родов, называемый послеродовым. Продолжительность этого периода родов составляет в среднем 30 мин. Во время этого периода, плацента отделяется от стенок матки и рождается послед. Послед состоит из плаценты, пуповины и плодных оболочек.
Схватки
Желательно записывать продолжительность и интервалы между ними, но не сразу, когда они редкие и несильные, а потом когда они уже не дают вам спать.
Если сна и отдыха ни в одном глазу, то лучше не лежать, двигаться и искать положение, в котором легче. Использовать позы и приемы, пройденные на курсах или прочитанные. Приводить в готовность мужа, проверять приемы массажа, дыхания и пр. с ним. Не напрягать мышцы тела, особенно лица, не сжимать зубы - это напрягает мышцы тазового дна и шейку матки и удлиняет и утяжеляет период схваток. Сказать мужу, чтобы напоминал, когда вы забываетесь, и не давал Вам сжиматься. Со схватками надо не бороться и не переживать их, а отдаваться им, расслабляясь и утопая в них. Это не бессмысленная боль, не спазм, не сжатие, не сокращение, хотя вам так чувствуется. Это РАСКРЫТИЕ шейки матки, это их конечная цель, и именно ей надо способствовать. Вы раскрываетесь, хотите Вы этого или нет, будете бороться и причинять вам обоим боль, или не будете бороться и расслабитесь - в любом случае Вы - раскрываетесь. И поскольку это неизбежно, если Вы не будете бороться с неизбежным, а поймете его смысл, Вам будет легче понять смысл «расслабления в схватках». Потому что это означает «раскрытие при раскрытии».
Отхождение вод. Воды могут отойти в любой момент: в начале родов, в середине или перед самыми потугами. Все это в пределах нормы.
Прозрачные или белесые - норма
Зеленые - ребенок испытывает гипоксию, требуется врачебная помощь.
С небольшими прожилками крови - часть слизистой пробки, не представляет опасности
С яркой кровью - отслойка плаценты, необходима срочная госпитализация
Зафиксировать этот момент
Ванна
Ванна очень хорошо снимает болевые ощущения, помогает расслабиться. Позволяет определить действительно ли начались роды. Если это предварительные схватки, то под влиянием ванны они затихнут, если же роды начались, то ванна наоборот несколько простимулирует процесс. Принимать ванну можно не более получаса и только на ранней стадии родов, когда схватки не чаще 20 мин, если Вы, конечно, собираетесь ехать в роддом. Рожающим дома можно принимать ванну и в более поздней стадии родов.
Душ очень помогает снимать болевые ощущения во время схваток. Его можно направить на крестец или поясницу.
Даже если воды уже отошли, то ванну принимать можно, но ее надо хорошо почистить и добавить наполнитель: чистую морскую соль или Ротокан.
Клизма
Приготовить 3 литра воды. 2 в клизму, 1 на всякий случай. Кипятить не надо. Температура воды 30-32 гр. Делать клизму нужно на длинных промежутках, когда схватки идут с интервалом в 18-20 мин. Вода м.б. подсоленная (немного морской соли) или подкисленная (1 ст.л. лимонного сока на 3 л). Делать клизму надо в коленно-локтевой позе.
Бритье
Уменьшить количество порезов и неприятных ощущений помогает обычная мужская пена для бритья
Питье, еда
Стимулирующее и поддерживающее питье. Во время родов и сразу после. Шиповник + 1 ч.л. меда. Фрукты, сухофрукты и печенье-крекер. Обязательно взять с собой в роддом.
У первородящих продолжительность родов составляет в среднем от 15 до 20 час., у повторнородящих продолжительность родов - от 10 до 12 час. На продолжительность родов влияют возраст женщины, величина плода, размеры таза, активность маточных сокращений и др. У первородящих старше 28-30 лет продолжительность родов дольше.
В родах различают три периода. Продолжительность первого, наиболее длительного периода родов у первородящих составляет в среднем 13-18 часов, а у повторнородящих продолжительность первого периода родов - 10-11 час. В первом периоде нижний полюс плодного пузыря вклинивается в канал шейки матки, происходит её раскрытие, разрывается плодный пузырь и изливаются околоплодные воды.
Во втором периоде родов плод продвигается по родовому каналу. В этом периоде возникают потуги. В это время акушерка, ведущая роды, приступает к приему новорожденного. При головном предлежании сначала происходит рождение головки. Вслед за головкой рождается туловище. На этом оканчивается второй период родов. У первородящих продолжительность второго периода родов составляет в среднем от 1 до 2 час., а у повторнородящиx продолжительность этого периода родов - от 30 мин. до 1 часа. Тотчас после рождения ребенок начинает дышать и кричать. Пуповину, соединяющую новорожденного с плацентой, перерезают и перевязывают.
После рождения ребенка начинается третий период родов, называемый послеродовым. Продолжительность этого периода родов составляет в среднем 30 мин. Во время этого периода, плацента отделяется от стенок матки и рождается послед. Послед состоит из плаценты, пуповины и плодных оболочек.
Схватки
Первое правило - по возможности спать. Если нет - просто отдыхать. Можно пожертвовать всем нижеперечисленным и поехать неподготовленной, но не утомленной первыми часами ожидания, когда спокойно можно и нужно было беречь силы и отдыхать. Сейчас от Вас ничего не нужно, кроме того как расслабиться. А вот потом понадобится серьезная работа, и Вы не должны быть истощены к этому времени. Это «потом» может произойти через сутки! Спите и отдыхайте, пока есть время. Сила схваток не зря нарастает постепенно. Все продумано. Желательно записывать продолжительность и интервалы между ними, но не сразу, когда они редкие и несильные, а потом когда они уже не дают Вам спать.
Если сна и отдыха ни в одном глазу, то лучше не лежать, двигаться и искать положение, в котором легче. Использовать позы и приемы, пройденные на курсах или прочитанные. Приводить в готовность мужа, проверять приемы массажа, дыхания и пр. с ним. Не напрягать мышцы тела, особенно лица, не сжимать зубы - это напрягает мышцы тазового дна и шейку матки и удлиняет и утяжеляет период схваток. Сказать мужу, чтобы напоминал, когда вы забываетесь, и не давал Вам сжиматься. Со схватками надо не бороться и не переживать их, а отдаваться им, расслабляясь и утопая в них. Это не бессмысленная боль, не спазм, не сжатие, не сокращение, хотя вам так чувствуется. Это РАСКРЫТИЕ шейки матки, это их конечная цель, и именно ей надо способствовать. Вы раскрываетесь, хотите Вы этого или нет, будете бороться и причинять вам обоим боль, или не будете бороться и расслабитесь - в любом случае Вы - раскрываетесь. И поскольку это неизбежно, если Вы не будете бороться с неизбежным, а поймете его смысл, Вам будет легче смысл «расслабления в схватках». Потому что это означает «раскрытие при раскрытии».
Отхождение вод
Воды могут отойти в любой момент: в начале родов, в середине или перед самыми потугами. Все это в пределах нормы.
Прозрачные или белесые - норма
Зеленые - ребенок испытывает гипоксию, требуется врачебная помощь.
С небольшими прожилками крови - часть слизистой пробки, не представляет опасности
С яркой кровью - отслойка плаценты, необходима срочная госпитализация
Зафиксировать этот момент
Роды - безусловный рефлекторный акт, направленный на изгнание плодного яйца из полости матки по достижении последним определенной степени зрелости. Срок беременности должен быть не менее 28 нед, масса тела плода не менее 1000 г, рост - не менее 35 см.
В течение родового акта выделяют 3 периода: I - период раскрытия; II -период изгнания; III - последовый период. Женщина с началом родовой деятельности называется роженицей, после окончания родов - родильницей.
В I периоде родов за счет схваток происходит раскрытие шейки матки. Схватки - непроизвольные периодические сокращения матки. Во время, схватки в мышечной стенке матки происходят процессы контракции (сокращение каждого мышечного волокна и каждого мышечного пласта) и ретракции (смещение мышечных пластов по отношению друг к другу). В паузах между схватками контракция устраняется полностью, а ретракция лишь частично.
Миометрий состоит из двух слоев, различных с функциональной точки зрения. Наружный слой в основном представлен продольно расположенными мышечными волокнами. Этот слой, мощный и активный в дне и в теле матки, сходит на нет в дистальном отделе шейки матки. Внутренний слой содержит преимущественно циркулярные мышечные волокна. Он лучше всего выражен в шейке и нижнем сегменте матки. В дне и теле матки Циркулярных мышечных волокон немного. При развитии регулярной родовой деятельности наблюдаются координированные сокращения наружного и внутреннего слоев миометрия.
Первоисточником возбуждения родовой деятельности (водителем ритма, пейсмекером) является более или менее локализованная группа клеток стенки матки. Большинство исследователей считают, что водители ритма расположены в обоих трубных углах матки. Отсюда электрическая активность (волна сокращений) распространяется во время схватки на нижележащие отделы матки - на тело и нижний сегмент. Н. Alvarez и R. Caldeyro-Barcia (1952) назвали это распространение волны сокращения сверху вниз тройным нисходящим градиентом. Наиболее сильные и продолжительные сокращения матки наблюдаются в области дна (доминанта дна). В дальнейшем волна сокращения распространяется вниз на тело и шейку матки (первый градиент). В теле и особенно в нижнем сегменте матки наблюдается уменьшение силы и продолжительности сокращения (второй и третий градиенты).
Для физиологически развивающейся родовой деятельности характерна реципрокностъ (взаимосвязанность) сократительной деятельности тела матки, нижнего сегмента и шейки. Каждое сокращение продольных мышц матки сопровождается активным растяжением (дистракция) нижнего сегмента и шейки матки, что приводит к раскрытию маточного зева. Для нормального течения родового акта характерна координированность (согласованность) сокращений матки. Кроме координированности сокращений по вертикали (тройной нисходящий градиент, доминанта дна и реципрокность), существует координированность по горизонтали в виде согласованных сокращений правой и левой половин матки. При координированных сокращениях наблюдается синхронность наступления фазы максимального сокращения матки в различных ее отделах. Время распространения волны сокращения, захватывающей весь орган, составляет 15 с.
При хорошо выраженной родовой деятельности интенсивность сокращений матки составляет обычно 30 мм рт. ст., а частота схваток не менее двух за 10 мин. По мере развития родового акта интенсивность и продолжительность схваток постепенно нарастают, а длительность интервалов между схватками уменьшается.
Во время каждой схватки происходит повышение внутриматочного давления, передающегося на плодное яйцо, которое принимает форму полости матки. Околоплодные воды устремляются в нижнюю часть плодного пузыря, где находится одна из крупных частей плода (головка, тазовый конец). Пока плодные оболочки не нарушены, матка представляет собой закрытый, наполненный жидкостью шар.
Во время родов благодаря сокращению продольно расположенных мышц матки и реципрокно расслабляющихся циркулярных мышц, происходит растяжение нижнего сегмента матки и области внутреннего зева шейки матки. Верхняя часть шеечного канала постепенно воронкообразно расширяется, и туда во время схваток устремляется плодный пузырь (нижний полюс плодных оболочек с содержащейся в них частью околоплодных вод). Раздражая нервные окончания в области внутреннего зева, он способствует усилению схваток. Сокращения мышечных волокон тела матки ввиду ее овоидной формы направлены вверх не вертикально, а по касательной к Циркулярным мышцам нижнего сегмента матки и шеечного канала. Это отношение и действие мышц дна и тела матки на раскрытие шеечного канала настолько выражены, что раскрытие шейки матки происходит и при преждевременном излитии вод (когда полностью исключается роль плодного пузыря в раскрытии шейки матки) и даже при поперечном положении плода (когда отсутствует предлежащая часть).
Во время схваток в результате ретракции выше- и нижележащие мышечные пласты как бы перекрещиваются друг с другом и постепенно перемещаются вверх. Во время пауз между схватками они не возвращаются полностью на свое место. Поэтому верхняя часть тела матки постепенно утолщается, а область нижнего сегмента истончается. Граница между сокращающейся в родах верхней частью матки (дно, тело) и активно расслабляющимся нижним сегментом называется контракционным кольцом (пограничная борозда, пограничный валик), tiro можно определить после излития околоплодных вод во время схватки. Нижний сегмент матки охватывает предлежащую часть плода плотно прилегающим к ней кольцом - внутренний пояс соприкосновения.
При этом между нижним сегментом матки и костным кольцом (головка фиксирована малым сегментом во входе в таз) образуется наружный пояс соприкосновения. Благодаря наличию поясов соприкосновения происходит разделение вод на две неравные части: большую часть, которая находится выше пояса соприкосновения, - «задние воды», и меньшую часть, находящуюся ниже пояса соприкосновения и заполняющую плодный пузырь, - «передние воды».
Механизм раскрытия шейки матки у перво-и повторнородящих неодинаков. У первородящих женщин раскрытие шейки матки начинается со стороны внутреннего зева. При полном раскрытии внутреннего зева шейка матки сглаживается, цервикальный канал отсутствует и начинает раскрываться наружный зев. Полным считается такое раскрытие шейки матки, при котором полость матки и влагалище представляют собой единую родовую трубку. У повторнородящих раскрытие внутреннего и наружного зева происходит одновременно и параллельно с укорочением шейки матки.
При полном или почти полном открытии маточного зева разрывается плодный пузырь. Этому способствует комплекс, причин: 1) возрастающее внутриматочное давление в связи с усилением частоты и интенсивности схваток; 2) нарастание перерастяжения оболочек плодного пузыря вследствие повышения внутриматочного давления и снижение сопротивляемости их на разрыв; 3) отсутствие опоры для нижнего полюса плодного пузыря со стороны шейки матки при полном или почти полном раскрытии. Если плодный пузырь вскрывается при неполном раскрытии шейки матки, то роль раздражителя рецепторов внутреннего зева выполняет предлежащая часть плода. В ряде случаев при чрезмерной плотности плодных оболочек плодный пузырь не вскрывается и при полном раскрытии. В этих случаях его необходимо вскрыть, чтобы не нарушать физиологическое течение родов.
Полное раскрытие шейки матки указывает на окончание I периода родов. Начинается II период родов - период изгнания, во время которого происходит рождение плода.
После излития околоплодных вод схватки ненадолго прекращаются или ослабевают. Объем полости матки значительно уменьшается, стенки матки приходят в более тесное соприкосновение с плодом. Схватки вновь усиливаются и способствуют продвижению плода по родовому каналу, которое началось во время периода раскрытия. Предлежащая часть плода приближается к тазовому дну и оказывает на него все возрастающее давление, в ответ на которое появляются потуги. Потуга отличается от схватки тем, что к рефлекторному непроизвольному сокращению гладких мышц матки присоединяется рефлекторное сокращение поперечнополосатой скелетной мускулатуры брюшного пресса, диафрагмы, тазового дна. Сила потуг может произвольно регулироваться рожающей женщиной. Предлежащая часть плода растягивает половую щель и рождается. За ней рождается все туловище плода и изливаются задние околоплодные воды.
После рождения плода наступает III период родов - последовый. В это время происходит отделение плаценты и оболочек от стенок матки и рождение последа.
Спустя несколько минут после рождения плода схватки возобновляются. С первой же последовой схваткой начинается отделение детского места, происходящее в губчатом слое отпадающей оболочки на месте его прикрепления к маточной стенке (плацентарная площадка). При последовых схватках сокращается вся мускулатура матки, включая и область плацентарной площадки. Плацента не обладает способностью к сокращению, и поэтому она приподнимается над уменьшающейся в размерах плацентарной площадкой в виде складки или бугра. Нарушается связь между плацентой и плацентарной площадкой, происходит разрыв сосудов, что приводит к образованию ретроплацентарной гематомы, представляющей собой скопление крови между плацентой и стенкой матки. Ретроплацентарная гематома вместе с сокращениями матки способствует все большей и, наконец, окончательной отслойке плаценты. Отделившаяся плацента силой потуг рождается из полости матки и увлекает за собой оболочки. Плацента выходит из половых путей водной (амниотической) оболочкой наружу. Материнская поверхность плаценты обращена внутрь родившегося последа. Этот наиболее часто встречающийся центральный путь отслойки плаценты и рождения последа описан Шультцем.
Может наблюдаться другой вариант отслойки плаценты, когда отделение начинается не с центра, а с периферии. В этом случае излившаяся кровь не образует ретроплацентарной гематомы, а, стекая вниз, отслаивает оболочки. При каждой последовой схватке отслаиваются все новые участки плаценты, пока она целиком не отделится от стенки матки. Кроме того, отделению плаценты способствует ее собственная масса. Послед рождается из родовых путей вперед нижним краем плаценты (ее материнской поверхностью), а амниотическая оболочка оказывается внутри - отделение плаценты по Дункану.
Рождению последа, отделившегося от стенок матки, способствуют потуги, которые возникают при перемещении последа во влагалище и раздражении мышц тазового дна.
Боль и роды находятся в человеческом сознании рядом. Многие женщины панически боятся боли, неизбежно (с их точки зрения) сопровождающей роды. Более разумные дамы готовятся к родам заранее. Правильное отношение к боли вообще, и к боли в родах в частности, умение в значительной мере регулировать боль в родах, отсутствие страха перед болью во время родов - итог правильной подготовки к родам и грамотной тренировки беременной пары.
Психологи - практики телесно-ориентированной терапии считают, что боль - мощный сигнал нашего организма, средство его «общения» с нашим сознанием.
Порой, мы так много работаем, плохо едим, совсем не отдыхаем, курим, - в общем, выматываемся, и тело вынуждено прибегнуть к мощному оружию- боли. В этом и заключается позитивная функция боли: это единственная возможность «достучаться» до нас. Когда нам больно, мы, наконец, останавливаемся и переводим дух. Боль выбивает из ежедневной суеты, заставляет обратиться к себе.
Так уж вышло, что боль - непременный попутчик рождения человека. Теперь, с помощью современной медицинской науки доказано, что роды - испытание не только для мамы, но и для малыша. Малыш подчас испытывает боль во много раз сильнее боли мамы. Поэтому в период беременности необходимо основательно подготовиться к встрече с болью. Чтобы она стала вашей союзницей, а не врагом.
Но сначала необходимо перестать бояться родовой боли, поскольку страх нередко останавливает начавшиеся схватки. Речь идет, разумеется, о боли физиологической, а не патологической, при которой необходимы обезболивание и хирургическое вмешательство. Подготовка к родам - это в первую очередь расслабление. Расслабленная женщина занята исключительно родами, ее тело идет по «проторенной дорожке», следуя инстинктам. Во время беременности необходимо научиться прислушиваться к процессам, происходящим внутри вашего организма, учиться правильно реагировать на изменения, «поймать» поток. В любом пособии вы встретите совет не нервничать и чаще отдыхать.
|
Больше всего мамочек волнует скорейшее восстановление живота и фигуры после кесарева сечения: растянутые кожа и мышцы, болевые ощущения в области шва - все это доставляет женщине немало беспокойства. Однако врачи предупреждают: активно заниматься упражнениями после кесарева сечения не стоит в первые полгода после операции. Дело в том, что именно в этот период происходит заращивание поврежденных тканей и формирование рубца на матке на месте шва после кесарева сечения. При активных физических нагрузках возможно расхождение послеоперационного шва или формирование неполноценного рубца. Поэтому интенсивные упражнения для пресса или для похудения после кесарева в этот период недопустимы.
Кроме того, прежде чем заниматься физ. упражнениями после кесарева, необходимо проконсультироваться с наблюдающим врачом и пройти УЗИ-обследование. Во время занятий руководствуйтесь своими ощущениями: если вы устали или появилась боль, прервите упражнения и отдохните. При появлении выделений из влагалища немедленно обратитесь к врачу. Здравствуйте, мои читатели, сегодня я хочу осветить больную для многих тему восстановления после кесарева сечения. В этой статье мы поговорим конкретно о физической составляющей этого вопроса. Рассмотрим вопрос физические упражнения после кесарева сечения Кесарево сечение, как и любая операция, это шок для организма, и сразу приступать к активным упражнениям врачи запрещают. Вернуть же фигуру и подтянуть животик хочется как можно быстрее, и вот что можно сделать… Можно сразу после операции. Врачи рекомендуют, носить послеродовый бандаж с первого дня после родов. Это поможет поддерживать мышцы пресса после кесарева сечения. Как долго его носить, вот в чем вопрос.. По совету подруги я носила практически 3 месяц. В основном дома. Спать на животе. Данная поза способствует сокращению матки и укреплению брюшных мышц. Важно после любых родов. Как можно больше гулять с ребенком. Совмещая полезное с приятным. Это помогает и быстрее похудеть после кесарева сечения. Нагружая самые крупные мышцы нашего организма - ягодичные мышцы. Мы тратим больше каллорий, а соответственно быстрее худеем. Мой сын родился в конце лета и через две недели после кесарева мы с ним гуляли по 2- 4 часа каждый день. Через неделю. Можно уже давать себе небольшую физическую нагрузку. Предварительно посетите своего врача. Нужно знать, как идет заживление шва. Сгибаем и разгибаем стопы, делаем стопами вращательные движения. Напрягаем и расслабляем ягодицы. Сгибаем и разгибаем поочередно каждую ногу. Напрягаем и расслабляем мышцы влагалища и ануса. Данные упражнения нужны для укрепления мышц тазового дна. Напрягаем и расслабляем мышцы живота. Все эти нехитрые действия до достижения периода 10-11 недель после операции. Подходят практически для всех. Не переживайте и не стремитесь обогнать время. Ваш организм должен восстановиться. Можно через 2 - 3 месяца или чуть позже. Через 2 месяца после операции обязательно покажитесь гинекологу. Врач оценит процесс восстановления и даст совет по допустимой физической нагрузке. Плавать в бассейне. Делать упражнение велосипед. Укрепляет и мышцы живота и мышцы ног. Делать упражнения для живота. Упражнения для пресса после кесарева. Ложимся на спину с согнутыми коленями и прижатыми к полу ступнями. Руки кладем на живот и сильно его втягиваем. Фиксируем положение секунд на 5 и затем расслабляемся. Ложимся на спину как в предыдущем упражнении. Выдыхаем и поднимаем таз вверх, втягиваем живот и напрягаем ягодицы. Прижимаем подбородок к груди, поднимаем плечи и голову, тянем руки вперед к ногам. Фиксируем это положение на 5 секунд. Медленно опускаемся в исходное положение. Упражнения выполняем столько раз, сколько сможем. Слушайте свой организм и не допускайте болевых ощущений. Когда врач разрешит вам полноценно заниматься, можно подобрать для себя комплекс упражнений. На моем блоге вы можете почитать об упражнениях для тонкой |
|
талии, упражнениях для живота, и не только.
Можно выбрать для себя и оптимальную систему питания. Например, диета при кормлении грудью или, если ребенок не на рудном вскармливании, то яблочная диета. Наслаждайтесь декретом, потратьте его с пользой для ребенка и для себя. Худейте, заводит хобби, будьте всегда самыми красивыми. |
В последние 1,5-2 недель беременности заканчивается подготовка организма женщины к предстоящим родам. Эта подготовка охватывает все органы и системы, начиная с центров высшей нервной деятельности и кончая исполнительным органом - маткой. Доминанта беременности сменяется доминантой родов, а матка из плодовместилища превращается в изгоняющий орган.
Готовность организма женщины к родам характеризуется целым рядом признаков, появление которых указывает на возможность начала родов в ближайшее время. Наиболее ярко выраженные изменения происходят в половых органах. В отличие от оценки состояния центральной нервной системы или гормонального статуса, требующей привлечения специальных, как правило, сложных методов исследования, диагностика состояния полового аппарата осуществляется с помощью обычных клинических методов обследования беременной и несложных тестов. К ним относятся: определение «зрелости» шейки матки, окситоциновый тест, маммарный тест, цитологическое исследование влагалищных мазков.
Вы все прошли и вам осталось только встретиться со своим ребенком и привести его домой, где вы приготовили для него уютный уголок и где все уже так давно его ждут. Вы прочли много книжек, посещали курсы, советовались с подругами и врачами, сидели в интернете, вы знаете о родах всю теоретическую часть. Вы немного побаиваетесь все это забыть и перепутать в самый важный момент. Поэтому воспринимайте ниже приведенный текст просто как шпаргалку, потому что полная информация - в книгах, на курсах, и других местах. А это шпаргалка на последний момент, чтобы не рыться в куче текстов. За основу этой шпаргалки я взяла конспект «опытной родильницы», приведенный на одном из «народных» сайтов, так что если вы увидите знакомые слова - не удивляйтесь. И еще раз - вы все это прекрасно знаете. Но если в вас остался страх и неуверенность - тогда статья может вам помочь.
Что вы можете сделать дома, чтобы подготовиться к родам и роддому, если вы в него собираетесь
Подготовка шейки к родам, размягчение шейки
Подготовка кожи промежности к растяжению в родах и профилактика разрывов и разрезов промежности (эпизиотомии)
Массаж кожи промежности с использованием растительного масла (обычного, оливкового, зародышей пшеницы). Перед самим массажем кожу разогреть (теплой грелкой или теплой ванной). Высушить и массировать руками сухую кожу между анусом и влагалищем снаружи, втирая в нее масло, оттягивать нижний свод влагалища вниз и в стороны. С 34 недели - 2 раза в неделю, с 38 - каждый день
Упражнения для растяжения мышц и связок промежности:
Повседневные позы.
- «Поза портного» - в положении сидя ноги скрестить перед собой.
- «Бабочка» - сидя, пятки соединить и подтянуть к промежности. Можно не шевелить ногами, просто оставаясь в таком положении, но, скорее всего «крылышки» сами пустятся в пляс. Это здорово и никак не помешает нам смотреть телевизор, читать или чистить картошку.
- «На пятках» - стать на колени, плотно соединив их, и плавно сесть назад, на пятки.
- «Лягушка» - находясь в положении «на пятках», раздвинуть ноги и сесть на пол между пятками.
- в положении «на корточках»: можно просто сидеть на корточках, занимаясь своими делами, а можно (нужно!) мыть пол на корточках!
- Можно ходить «гуськом» - из кухни в комнату
Выбирайте комфортные для себя позы и меняйте положение, как только оно стало утомлять.
Подготовка сосков к кормлению
Профилактика трещин сосков и мастита
- Контрастный душ, массирующий соски.
- Махровое полотенце (растирать аккуратно).
- Воздушные ванны (больше ходить с открытой грудью).
- Аккуратное вытягивание сосков, формирование вытянутой формы - руками (своими) и с помощью мужа.
- Кубики льда из отвара коры дуба.
Заранее сильно стараться не надо, потому что стимуляция сосков вызывает сокращения матки.
О чем договориться с врачом заранее:
Нет стандартов, идеальных для всех, может быть вы первая захотите поспать спокойно одна. Если унесут в детскую, докармливать ли там, допаивать ли, смесью, которую вы принесете или той, что есть там, можно ли донорским молоком - все это обсудить. Если настроены на кормление по требованию при раздельном размещении - обговорить, чтобы сразу несли к вам, а не докармливали. Можно ли одеть ребенка в домашнюю одежду.
Как подготовиться к родам? Этот вопрос особенно волнует будущих мам, которым предстоят первые роды. Подготовиться к родам заранее очень важно. Чтобы в спешке и суете отъезда в роддом что-нибудь не забыть. Подготовиться к родам - это не просто собрать чемоданчик. Подготовиться к родам, значит и выбрать роддом, и встретиться с врачом, который будет принимать роды, и поучиться на курсах. Подготовиться к родам нужно и будущей маме, и будущему папе. Чтобы в нужный момент он знал, что когда делать, что где взять и что когда и куда нести (везти).
Примерно за две или три недели до родов проверьте, все ли вы приготовили к родам для себя и к рождению, для малыша. Если вы уже выбрали роддом или договорились с личным доктором, подробней узнайте список вещей, рекомендуемых в данном роддоме для мамы и для малыша. Некоторые роддома указывают, что необходимо взять с собой, другие выдают все больничное. Нужные вещи сложите заранее в кулечки: кулечек для мамы на роды, кулечек для мамы на выписку, кулечек для малыша в роддом и на выписку. Обязательно познакомьте с этими кулечками папу. Нередко, когда мы встречаемся с мамами после родов, они рассказывают, как муж на радостях и от волнения все перепутал, и вместо третьего справа платья принес пятый сверху сарафан, а он уже не подходит - и настроение от встречи было сильно испорчено.
Милые дамы, не перегружайте пап, позаботьтесь и о них. Что может понадобиться в роддоме?
У большинства беременных родам предшествуют так называемые предвестники, появляющиеся обычно за 2 недели до них: живот опускается, и женщине становится легче дышать; вес тела несколько снижается за счет усиленного выделения жидкости из организма; матка быстро напрягается - твердеет в связи с повышенной возбудимостью ее мускулатуры. Головка плода перед родами у первородящих женщин плотнее прижимается к костям малого таза.
В самые последние дни перед родами из влагалища выделяется густая, тягучая слизь, нередко с примесью крови (выталкивается слизистая пробка, заполнявшая канал шейки матки), появляются разлитые боли в крестце, бедрах, в низу живота. С появлением этих признаков нельзя надолго отлучаться из дома, т.к. в любой момент могут начаться регулярные сокращения матки - схватки, что потребует немедленного отправления женщины в родильный дом.
Началом родов считается появление регулярных схваток. Сначала они бывают слабыми и не причиняют беременной особых беспокойств, но постепенно делаются более интенсивными, продолжительными (30-40 сек.) и частыми - через 5-6 мин.
У первородящих продолжительность родов составляет в среднем от 15 до 20 часов, у повторнородящих продолжительность родов - от 10 до 12 часов. На продолжительность родов влияют возраст женщины, величина плода, размеры таза, активность маточных сокращений и др. У первородящих старше 28-30 лет продолжительность родов дольше.
В родах различают три периода. Продолжительность первого, наиболее длительного периода родов у первородящих составляет в среднем 13-18 часов, а у повторнородящих продолжительность первого периода родов - 10-11 часов. В первом периоде нижний полюс плодного пузыря вклинивается в канал шейки матки, происходит её раскрытие, разрывается плодный пузырь и изливаются околоплодные воды.
Во втором периоде родов плод продвигается по родовому каналу. В этом периоде возникают потуги. В это время акушерка, ведущая роды, приступает к приему новорожденного. При головном предлежании сначала происходит рождение головки. Вслед за головкой рождается туловище. На этом оканчивается второй период родов. У первородящих продолжительность второго периода родов составляет в среднем от 1 до 2 часов, а у повторнородящиx продолжительность этого периода родов - от 30 мин. до 1 часа. Тотчас после рождения ребенок начинает дышать и кричать. Пуповину, соединяющую новорожденного с плацентой, перерезают и перевязывают.
После рождения ребенка начинается третий период родов, называемый послеродовым. Продолжительность этого периода родов составляет в среднем 30 мин. Во время этого периода, плацента отделяется от стенок матки и рождается послед. Послед состоит из плаценты, пуповины и плодных оболочек.
Схватки
Желательно записывать продолжительность и интервалы между ними, но не сразу, когда они редкие и несильные, а потом когда они уже не дают вам спать.
Если сна и отдыха ни в одном глазу, то лучше не лежать, двигаться и искать положение, в котором легче. Использовать позы и приемы, пройденные на курсах или прочитанные. Приводить в готовность мужа, проверять приемы массажа, дыхания и пр. с ним. Не напрягать мышцы тела, особенно лица, не сжимать зубы - это напрягает мышцы тазового дна и шейку матки и удлиняет и утяжеляет период схваток. Сказать мужу, чтобы напоминал, когда вы забываетесь, и не давал Вам сжиматься. Со схватками надо не бороться и не переживать их, а отдаваться им, расслабляясь и утопая в них. Это не бессмысленная боль, не спазм, не сжатие, не сокращение, хотя вам так чувствуется. Это РАСКРЫТИЕ шейки матки, это их конечная цель, и именно ей надо способствовать. Вы раскрываетесь, хотите Вы этого или нет, будете бороться и причинять вам обоим боль, или не будете бороться и расслабитесь - в любом случае Вы - раскрываетесь. И поскольку это неизбежно, если Вы не будете бороться с неизбежным, а поймете его смысл, Вам будет легче понять смысл «расслабления в схватках». Потому что это означает «раскрытие при раскрытии».
Отхождение вод. Воды могут отойти в любой момент: в начале родов, в середине или перед самыми потугами. Все это в пределах нормы.
Прозрачные или белесые - норма
Зеленые - ребенок испытывает гипоксию, требуется врачебная помощь.
С небольшими прожилками крови - часть слизистой пробки, не представляет опасности
С яркой кровью - отслойка плаценты, необходима срочная госпитализация
Зафиксировать этот момент
Ванна
Ванна очень хорошо снимает болевые ощущения, помогает расслабиться. Позволяет определить действительно ли начались роды. Если это предварительные схватки, то под влиянием ванны они затихнут, если же роды начались, то ванна наоборот несколько простимулирует процесс. Принимать ванну можно не более получаса и только на ранней стадии родов, когда схватки не чаще 20 мин, если Вы, конечно, собираетесь ехать в роддом. Рожающим дома можно принимать ванну и в более поздней стадии родов.
Душ очень помогает снимать болевые ощущения во время схваток. Его можно направить на крестец или поясницу.
Даже если воды уже отошли, то ванну принимать можно, но ее надо хорошо почистить и добавить наполнитель: чистую морскую соль или Ротокан.
Клизма
Приготовить 3 литра воды. 2 в клизму, 1 на всякий случай. Кипятить не надо. Температура воды 30-32 гр. Делать клизму нужно на длинных промежутках, когда схватки идут с интервалом в 18-20 мин. Вода м.б. подсоленная (немного морской соли) или подкисленная (1 ст.л. лимонного сока на 3 л). Делать клизму надо в коленно-локтевой позе.
Бритье
Уменьшить количество порезов и неприятных ощущений помогает обычная мужская пена для бритья
Питье, еда
Стимулирующее и поддерживающее питье. Во время родов и сразу после. Шиповник + 1 ч.л. меда. Фрукты, сухофрукты и печенье-крекер. Обязательно взять с собой в роддом.
У первородящих продолжительность родов составляет в среднем от 15 до 20 час., у повторнородящих продолжительность родов - от 10 до 12 час. На продолжительность родов влияют возраст женщины, величина плода, размеры таза, активность маточных сокращений и др. У первородящих старше 28-30 лет продолжительность родов дольше.
В родах различают три периода. Продолжительность первого, наиболее длительного периода родов у первородящих составляет в среднем 13-18 часов, а у повторнородящих продолжительность первого периода родов - 10-11 час. В первом периоде нижний полюс плодного пузыря вклинивается в канал шейки матки, происходит её раскрытие, разрывается плодный пузырь и изливаются околоплодные воды.
Во втором периоде родов плод продвигается по родовому каналу. В этом периоде возникают потуги. В это время акушерка, ведущая роды, приступает к приему новорожденного. При головном предлежании сначала происходит рождение головки. Вслед за головкой рождается туловище. На этом оканчивается второй период родов. У первородящих продолжительность второго периода родов составляет в среднем от 1 до 2 час., а у повторнородящиx продолжительность этого периода родов - от 30 мин. до 1 часа. Тотчас после рождения ребенок начинает дышать и кричать. Пуповину, соединяющую новорожденного с плацентой, перерезают и перевязывают.
После рождения ребенка начинается третий период родов, называемый послеродовым. Продолжительность этого периода родов составляет в среднем 30 мин. Во время этого периода, плацента отделяется от стенок матки и рождается послед. Послед состоит из плаценты, пуповины и плодных оболочек.
Схватки
Первое правило - по возможности спать. Если нет - просто отдыхать. Можно пожертвовать всем нижеперечисленным и поехать неподготовленной, но не утомленной первыми часами ожидания, когда спокойно можно и нужно было беречь силы и отдыхать. Сейчас от Вас ничего не нужно, кроме того как расслабиться. А вот потом понадобится серьезная работа, и Вы не должны быть истощены к этому времени. Это «потом» может произойти через сутки! Спите и отдыхайте, пока есть время. Сила схваток не зря нарастает постепенно. Все продумано. Желательно записывать продолжительность и интервалы между ними, но не сразу, когда они редкие и несильные, а потом когда они уже не дают Вам спать.
Если сна и отдыха ни в одном глазу, то лучше не лежать, двигаться и искать положение, в котором легче. Использовать позы и приемы, пройденные на курсах или прочитанные. Приводить в готовность мужа, проверять приемы массажа, дыхания и пр. с ним. Не напрягать мышцы тела, особенно лица, не сжимать зубы - это напрягает мышцы тазового дна и шейку матки и удлиняет и утяжеляет период схваток. Сказать мужу, чтобы напоминал, когда вы забываетесь, и не давал Вам сжиматься. Со схватками надо не бороться и не переживать их, а отдаваться им, расслабляясь и утопая в них. Это не бессмысленная боль, не спазм, не сжатие, не сокращение, хотя вам так чувствуется. Это РАСКРЫТИЕ шейки матки, это их конечная цель, и именно ей надо способствовать. Вы раскрываетесь, хотите Вы этого или нет, будете бороться и причинять вам обоим боль, или не будете бороться и расслабитесь - в любом случае Вы - раскрываетесь. И поскольку это неизбежно, если Вы не будете бороться с неизбежным, а поймете его смысл, Вам будет легче смысл «расслабления в схватках». Потому что это означает «раскрытие при раскрытии».
Отхождение вод
Воды могут отойти в любой момент: в начале родов, в середине или перед самыми потугами. Все это в пределах нормы.
Прозрачные или белесые - норма
Зеленые - ребенок испытывает гипоксию, требуется врачебная помощь.
С небольшими прожилками крови - часть слизистой пробки, не представляет опасности
С яркой кровью - отслойка плаценты, необходима срочная госпитализация
Зафиксировать этот момент
Роды - безусловный рефлекторный акт, направленный на изгнание плодного яйца из полости матки по достижении последним определенной степени зрелости. Срок беременности должен быть не менее 28 нед, масса тела плода не менее 1000 г, рост - не менее 35 см.
В течение родового акта выделяют 3 периода: I - период раскрытия; II -период изгнания; III - последовый период. Женщина с началом родовой деятельности называется роженицей, после окончания родов - родильницей.
В I периоде родов за счет схваток происходит раскрытие шейки матки. Схватки - непроизвольные периодические сокращения матки. Во время, схватки в мышечной стенке матки происходят процессы контракции (сокращение каждого мышечного волокна и каждого мышечного пласта) и ретракции (смещение мышечных пластов по отношению друг к другу). В паузах между схватками контракция устраняется полностью, а ретракция лишь частично.
Миометрий состоит из двух слоев, различных с функциональной точки зрения. Наружный слой в основном представлен продольно расположенными мышечными волокнами. Этот слой, мощный и активный в дне и в теле матки, сходит на нет в дистальном отделе шейки матки. Внутренний слой содержит преимущественно циркулярные мышечные волокна. Он лучше всего выражен в шейке и нижнем сегменте матки. В дне и теле матки Циркулярных мышечных волокон немного. При развитии регулярной родовой деятельности наблюдаются координированные сокращения наружного и внутреннего слоев миометрия.
Первоисточником возбуждения родовой деятельности (водителем ритма, пейсмекером) является более или менее локализованная группа клеток стенки матки. Большинство исследователей считают, что водители ритма расположены в обоих трубных углах матки. Отсюда электрическая активность (волна сокращений) распространяется во время схватки на нижележащие отделы матки - на тело и нижний сегмент. Н. Alvarez и R. Caldeyro-Barcia (1952) назвали это распространение волны сокращения сверху вниз тройным нисходящим градиентом. Наиболее сильные и продолжительные сокращения матки наблюдаются в области дна (доминанта дна). В дальнейшем волна сокращения распространяется вниз на тело и шейку матки (первый градиент). В теле и особенно в нижнем сегменте матки наблюдается уменьшение силы и продолжительности сокращения (второй и третий градиенты).
Для физиологически развивающейся родовой деятельности характерна реципрокностъ (взаимосвязанность) сократительной деятельности тела матки, нижнего сегмента и шейки. Каждое сокращение продольных мышц матки сопровождается активным растяжением (дистракция) нижнего сегмента и шейки матки, что приводит к раскрытию маточного зева. Для нормального течения родового акта характерна координированность (согласованность) сокращений матки. Кроме координированности сокращений по вертикали (тройной нисходящий градиент, доминанта дна и реципрокность), существует координированность по горизонтали в виде согласованных сокращений правой и левой половин матки. При координированных сокращениях наблюдается синхронность наступления фазы максимального сокращения матки в различных ее отделах. Время распространения волны сокращения, захватывающей весь орган, составляет 15 с.
При хорошо выраженной родовой деятельности интенсивность сокращений матки составляет обычно 30 мм рт. ст., а частота схваток не менее двух за 10 мин. По мере развития родового акта интенсивность и продолжительность схваток постепенно нарастают, а длительность интервалов между схватками уменьшается.
Во время каждой схватки происходит повышение внутриматочного давления, передающегося на плодное яйцо, которое принимает форму полости матки. Околоплодные воды устремляются в нижнюю часть плодного пузыря, где находится одна из крупных частей плода (головка, тазовый конец). Пока плодные оболочки не нарушены, матка представляет собой закрытый, наполненный жидкостью шар.
Во время родов благодаря сокращению продольно расположенных мышц матки и реципрокно расслабляющихся циркулярных мышц, происходит растяжение нижнего сегмента матки и области внутреннего зева шейки матки. Верхняя часть шеечного канала постепенно воронкообразно расширяется, и туда во время схваток устремляется плодный пузырь (нижний полюс плодных оболочек с содержащейся в них частью околоплодных вод). Раздражая нервные окончания в области внутреннего зева, он способствует усилению схваток. Сокращения мышечных волокон тела матки ввиду ее овоидной формы направлены вверх не вертикально, а по касательной к Циркулярным мышцам нижнего сегмента матки и шеечного канала. Это отношение и действие мышц дна и тела матки на раскрытие шеечного канала настолько выражены, что раскрытие шейки матки происходит и при преждевременном излитии вод (когда полностью исключается роль плодного пузыря в раскрытии шейки матки) и даже при поперечном положении плода (когда отсутствует предлежащая часть).
Во время схваток в результате ретракции выше- и нижележащие мышечные пласты как бы перекрещиваются друг с другом и постепенно перемещаются вверх. Во время пауз между схватками они не возвращаются полностью на свое место. Поэтому верхняя часть тела матки постепенно утолщается, а область нижнего сегмента истончается. Граница между сокращающейся в родах верхней частью матки (дно, тело) и активно расслабляющимся нижним сегментом называется контракционным кольцом (пограничная борозда, пограничный валик), tiro можно определить после излития околоплодных вод во время схватки. Нижний сегмент матки охватывает предлежащую часть плода плотно прилегающим к ней кольцом - внутренний пояс соприкосновения.
При этом между нижним сегментом матки и костным кольцом (головка фиксирована малым сегментом во входе в таз) образуется наружный пояс соприкосновения. Благодаря наличию поясов соприкосновения происходит разделение вод на две неравные части: большую часть, которая находится выше пояса соприкосновения, - «задние воды», и меньшую часть, находящуюся ниже пояса соприкосновения и заполняющую плодный пузырь, - «передние воды».
Механизм раскрытия шейки матки у перво-и повторнородящих неодинаков. У первородящих женщин раскрытие шейки матки начинается со стороны внутреннего зева. При полном раскрытии внутреннего зева шейка матки сглаживается, цервикальный канал отсутствует и начинает раскрываться наружный зев. Полным считается такое раскрытие шейки матки, при котором полость матки и влагалище представляют собой единую родовую трубку. У повторнородящих раскрытие внутреннего и наружного зева происходит одновременно и параллельно с укорочением шейки матки.
При полном или почти полном открытии маточного зева разрывается плодный пузырь. Этому способствует комплекс, причин: 1) возрастающее внутриматочное давление в связи с усилением частоты и интенсивности схваток; 2) нарастание перерастяжения оболочек плодного пузыря вследствие повышения внутриматочного давления и снижение сопротивляемости их на разрыв; 3) отсутствие опоры для нижнего полюса плодного пузыря со стороны шейки матки при полном или почти полном раскрытии. Если плодный пузырь вскрывается при неполном раскрытии шейки матки, то роль раздражителя рецепторов внутреннего зева выполняет предлежащая часть плода. В ряде случаев при чрезмерной плотности плодных оболочек плодный пузырь не вскрывается и при полном раскрытии. В этих случаях его необходимо вскрыть, чтобы не нарушать физиологическое течение родов.
Полное раскрытие шейки матки указывает на окончание I периода родов. Начинается II период родов - период изгнания, во время которого происходит рождение плода.
После излития околоплодных вод схватки ненадолго прекращаются или ослабевают. Объем полости матки значительно уменьшается, стенки матки приходят в более тесное соприкосновение с плодом. Схватки вновь усиливаются и способствуют продвижению плода по родовому каналу, которое началось во время периода раскрытия. Предлежащая часть плода приближается к тазовому дну и оказывает на него все возрастающее давление, в ответ на которое появляются потуги. Потуга отличается от схватки тем, что к рефлекторному непроизвольному сокращению гладких мышц матки присоединяется рефлекторное сокращение поперечнополосатой скелетной мускулатуры брюшного пресса, диафрагмы, тазового дна. Сила потуг может произвольно регулироваться рожающей женщиной. Предлежащая часть плода растягивает половую щель и рождается. За ней рождается все туловище плода и изливаются задние околоплодные воды.
После рождения плода наступает III период родов - последовый. В это время происходит отделение плаценты и оболочек от стенок матки и рождение последа.
Спустя несколько минут после рождения плода схватки возобновляются. С первой же последовой схваткой начинается отделение детского места, происходящее в губчатом слое отпадающей оболочки на месте его прикрепления к маточной стенке (плацентарная площадка). При последовых схватках сокращается вся мускулатура матки, включая и область плацентарной площадки. Плацента не обладает способностью к сокращению, и поэтому она приподнимается над уменьшающейся в размерах плацентарной площадкой в виде складки или бугра. Нарушается связь между плацентой и плацентарной площадкой, происходит разрыв сосудов, что приводит к образованию ретроплацентарной гематомы, представляющей собой скопление крови между плацентой и стенкой матки. Ретроплацентарная гематома вместе с сокращениями матки способствует все большей и, наконец, окончательной отслойке плаценты. Отделившаяся плацента силой потуг рождается из полости матки и увлекает за собой оболочки. Плацента выходит из половых путей водной (амниотической) оболочкой наружу. Материнская поверхность плаценты обращена внутрь родившегося последа. Этот наиболее часто встречающийся центральный путь отслойки плаценты и рождения последа описан Шультцем.
Может наблюдаться другой вариант отслойки плаценты, когда отделение начинается не с центра, а с периферии. В этом случае излившаяся кровь не образует ретроплацентарной гематомы, а, стекая вниз, отслаивает оболочки. При каждой последовой схватке отслаиваются все новые участки плаценты, пока она целиком не отделится от стенки матки. Кроме того, отделению плаценты способствует ее собственная масса. Послед рождается из родовых путей вперед нижним краем плаценты (ее материнской поверхностью), а амниотическая оболочка оказывается внутри - отделение плаценты по Дункану.
Рождению последа, отделившегося от стенок матки, способствуют потуги, которые возникают при перемещении последа во влагалище и раздражении мышц тазового дна.
Боль и роды находятся в человеческом сознании рядом. Многие женщины панически боятся боли, неизбежно (с их точки зрения) сопровождающей роды. Более разумные дамы готовятся к родам заранее. Правильное отношение к боли вообще, и к боли в родах в частности, умение в значительной мере регулировать боль в родах, отсутствие страха перед болью во время родов - итог правильной подготовки к родам и грамотной тренировки беременной пары.
Психологи - практики телесно-ориентированной терапии считают, что боль - мощный сигнал нашего организма, средство его «общения» с нашим сознанием.
Порой, мы так много работаем, плохо едим, совсем не отдыхаем, курим, - в общем, выматываемся, и тело вынуждено прибегнуть к мощному оружию- боли. В этом и заключается позитивная функция боли: это единственная возможность «достучаться» до нас. Когда нам больно, мы, наконец, останавливаемся и переводим дух. Боль выбивает из ежедневной суеты, заставляет обратиться к себе.
Так уж вышло, что боль - непременный попутчик рождения человека. Теперь, с помощью современной медицинской науки доказано, что роды - испытание не только для мамы, но и для малыша. Малыш подчас испытывает боль во много раз сильнее боли мамы. Поэтому в период беременности необходимо основательно подготовиться к встрече с болью. Чтобы она стала вашей союзницей, а не врагом.
Но сначала необходимо перестать бояться родовой боли, поскольку страх нередко останавливает начавшиеся схватки. Речь идет, разумеется, о боли физиологической, а не патологической, при которой необходимы обезболивание и хирургическое вмешательство. Подготовка к родам - это в первую очередь расслабление. Расслабленная женщина занята исключительно родами, ее тело идет по «проторенной дорожке», следуя инстинктам. Во время беременности необходимо научиться прислушиваться к процессам, происходящим внутри вашего организма, учиться правильно реагировать на изменения, «поймать» поток. В любом пособии вы встретите совет не нервничать и чаще отдыхать.
Каждая женщина желает быть неотразимой. Иногда случается так, что после роддома у молодых мам случается «досрочная» послеродовая депрессия в связи с тем, что их живот уже не выглядит таким плоским и упругим. Милые дамы, не отчаивайтесь! Сейчас существует множество способов вернуть себе былую форму. Приложите немного усилий, и Вы станете еще краше, чем до родов! Наша задача представить Вам основные способы, для достижения идеальной фигуры, а в частности живота. Ведь именно эта часть больше всего подвергается изменениям.
Когда приступать? Начинать заниматься укреплением мышц живота после естественных родов можно только через 6-8 недель, после кесарева сечения — через 2-2,5 месяца. При нагрузках на живот на более ранних сроках вас могут ожидать серьезные неприятности: расхождение швов, повышение внутрибрюшного давления и опущение стенок влагалища.
Время на занятия выделяете по остаточному принципу. Как только выдалась свободная минута, сразу начинайте двигаться. Прямо по дому. Помните, что во всем важна регулярность. Гораздо эффективнее заниматься по 10 минут 2 раза в день (но каждый день), чем по 60 мин., но раз в неделю.
Итак, приступим!
Ваше мнение, кто сможет все из списка?)))))))
Подготовка кожи промежности к растяжению в родахПрофилактика разрывов и разрезов промежности (эпизиотомии)
Массаж кожи промежности с использованием растительного масла (обычного, оливкового, зародышей пшеницы). Перед самим массажем кожу разогреть (теплой грелкой или теплой ванной). Высушить и массировать руками сухую кожу между анусом и влагалищем снаружи, втирая в нее масло, оттягивать нижний свод влагалища вниз и в стороны.
с 34 недель - 2 раза в неделю, с 38 - каждый день
Упражнения для растяжения мышц и связок промежности:- стоя боком к спинке стула, упереться на неё руками и отводить ногу в сторону так высоко, как это комфортно – по 6-10 раз для каждой ноги.
- с таким же упором поднимать согнутую в колене ногу к животику.
- расставив широко ноги, медленно присесть и несколько секунд удерживаться в таком положении, можно попружинить. Медленно подняться и расслабиться. Можно повторить 3-5 раз.
- присесть на корточки, одну ногу выпрямить и отставить в сторону. Переносить вес с одной ноги на другую несколько раз подряд. Вытянутые вперёд руки помогут удерживать равновесие.
Повседневные позы.- «поза портного» - в положении сидя ноги скрестить перед собой
- «бабочка» - сидя, пятки соединить и подтянуть к промежности. Можно не шевелить ногами, просто оставаясь в таком положении, но, скорее всего «крылышки» сами пустятся в пляс. Это здорово и никак не помешает нам смотреть телевизор, читать или чистить картошку.
- «на пятках» - стать на колени, плотно соединив их, и плавно сесть назад, на пятки
- «лягушка» - находясь в положении «на пятках», раздвинуть ноги и сесть на пол между пятками.
- на корточках: можно просто сидеть на корточках, занимаясь своими делами, а можно (нужно!) мыть пол на корточках!
- можно ходить «гуськом» - из кухни в комнату
Выбирайте комфортные для себя позы и меняйте положение, как только оно стало утомлять.
Вот решила сохранить у себя в дневнике!

Каждая женщина желает быть неотразимой. Иногда случается так, что после роддома у молодых мам случается «досрочная» послеродовая депрессия в связи с тем, что их живот уже не выглядит таким плоским и упругим. Милые дамы, не отчаивайтесь! Сейчас существует множество способов вернуть себе былую форму. Приложите немного усилий, и Вы станете еще краше, чем до родов! Наша задача представить Вам основные способы, для достижения идеальной фигуры, а в частности живота. Ведь именно эта часть больше всего подвергается изменениям.
Когда приступать? Начинать заниматься укреплением мышц живота после естественных родов можно только через 6-8 недель, после кесарева сечения - через 2-2,5 месяца. При нагрузках на живот на более ранних сроках вас могут ожидать серьезные неприятности: расхождение швов, повышение внутрибрюшного давления и опущение стенок влагалища.
Время на занятия выделяете по остаточному принципу. Как только выдалась свободная минута, сразу начинайте двигаться. Прямо по дому. Помните, что во всем важна регулярность. Гораздо эффективнее заниматься по 10 минут 2 раза в день (но каждый день), чем по 60 мин., но раз в неделю.
Итак, приступим!
Сохраню себе.
Подготовка шейки к родам, размягчение шейки
- С 36 недель - регулярная половая жизнь без презерватива. Сперма размягчает шейку, готовит ее к родам. Именно поэтому во время самой беременности презерватив необходим.
- С 34 недель масло примулы вечерней в капсулах - по 1 в день, с 36 недель - по 2, с 39 - по 3 капсулы в день. Пить.
Подготовка кожи промежности к растяжению в родах и профилактика разрывов и разрезов промежности (эпизиотомии)
Массаж кожи промежности с использованием растительного масла (обычного, оливкового, зародышей пшеницы). Перед самим массажем кожу разогреть (теплой грелкой или теплой ванной). Высушить и массировать руками сухую кожу между анусом и влагалищем снаружи, втирая в нее масло, оттягивать нижний свод влагалища вниз и в стороны. С 34 недели - 2 раза в неделю, с 38 - каждый день
Упражнения для растяжения мышц и связок промежности:
- Стоя боком к спинке стула, упереться на неё руками и отводить ногу в сторону так высоко, как это комфортно - по 6-10 раз для каждой ноги.
- С таким же упором поднимать согнутую в колене ногу к животику.
- Расставив широко ноги, медленно присесть и несколько секунд удерживаться в таком положении, можно попружинить. Медленно подняться и расслабиться. Можно повторить 3-5 раз.
- Присесть на корточки, одну ногу выпрямить и отставить в сторону. Переносить вес с одной ноги на другую несколько раз подряд. Вытянутые вперёд руки помогут удерживать равновесие.
Повседневные позы.
- «Поза портного» - в положении сидя ноги скрестить перед собой.
- «Бабочка» - сидя, пятки соединить и подтянуть к промежности. Можно не шевелить ногами, просто оставаясь в таком положении, но, скорее всего «крылышки» сами пустятся в пляс. Это здорово и никак не помешает нам смотреть телевизор, читать или чистить картошку.
- «На пятках» - стать на колени, плотно соединив их, и плавно сесть назад, на пятки.
- «Лягушка» - находясь в положении «на пятках», раздвинуть ноги и сесть на пол между пятками.
- в положении «на корточках»: можно просто сидеть на корточках, занимаясь своими делами, а можно (нужно!) мыть пол на корточках!
- Можно ходить «гуськом» - из кухни в комнату
Выбирайте комфортные для себя позы и меняйте положение, как только оно стало утомлять.
Подготовка сосков к кормлению
Профилактика трещин сосков и мастита
- Контрастный душ, массирующий соски.
- Махровое полотенце (растирать аккуратно).
- Воздушные ванны (больше ходить с открытой грудью).
- Аккуратное вытягивание сосков, формирование вытянутой формы - руками (своими) и с помощью мужа.
- Кубики льда из отвара коры дуба.
Заранее сильно стараться не надо, потому что стимуляция сосков вызывает сокращения матки.