О том какие витаминки пить при подготовке к беременности, я детально писала вот тут. А с момента наступления долгожданной беременности, у девочек всегда возникают новые вопросы, что можно пить теперь и какая безопасная дозировка.

О том какие витаминки пить при подготовке к беременности, я детально писала вот тут. А с момента наступления долгожданной беременности, у девочек всегда возникают новые вопросы, что можно пить теперь и какая безопасная дозировка.

Результат анализав конце поста.
В общем. Ребёнок, до двух лет переболел опухолью мозга(доброкачественной). Ему ее удалили, конечно же. Но анализы показывают всегда повышенные эритроциты. Этот анализ не новый, где то ему месяца три(показываю единственный, который завалялся дома). Новый в карте у врача. Там кроме эритроцитов и тромбоциты были 450. И
Решила создать специальный отдельный пост, т.к. растет количество комментариев к постам Как я снижала гомоцистеин и Снижение гомоцистеина метилфолатом от мамочек деток с повышенным уровнем гомоцистеина. Чтобы эти комментарии и вдохновляющие результаты не терялись в общем потоке, копирую их сюда.

Меню ребенка по месяцам. Месяц 6-ой
Когда пора вводить прикорм?
На создание данной записи меня натолкнул мой жизненный опыт. Хотелось бы поделиться некоторыми нюансами с будущими мамами, которые столкнулись с анемией во время беременности.
Начну с того, что во втором триместре при сдаче ОАК выяснилось, что у меня понижен гемоглобин. Если при постановке на учет он был порядка 123 ед, то в 22 недели
Подскажите, что делать при повышенных эритроцитах и гемоглобине?
ребенку 2 года.
уровень сахара в крови 4.9, многие источники пишут, что до 5.0 норма. Но ведь это почти 5…
 Вегетарианство в нашей стране становится все более и более популярным, если не сказать, что модным. Причем в некоторых случаях исключается не только мясо животных, но и продукты их жизнедеятельности (яйца, молоко).
Вегетарианство в нашей стране становится все более и более популярным, если не сказать, что модным. Причем в некоторых случаях исключается не только мясо животных, но и продукты их жизнедеятельности (яйца, молоко).
Достаточно много родителей приучают своих детей к вегетарианству можно сказать с рождения. И вот именно об этом и будет эта статья.
Здравствуйте, может кто сталкивался с таким. В рамках диспансеризации сдавали ребенку анализы, общий анализ крови с пальца показал повышенный гемоглобин. Остальные компоненты в норме, кроме эритроцитов. Они повышены, как объяснил педиатр из за гемоглобина. Назначили повторно пересдать анализ , теперь уж с вены. Сдачу назначили уже после праздник
При лейкемии страдает не только костный мозг. Лейкоз-это одно из самых злокачественных онкологических заболеваний,так как он присутствует в каждой клеточке организма,а не в каком-то одном органе. Коварность его в том,что на начальных этапах симптоматика отсутствует. По мере развития процесса может появиться усталость, снижение аппетита,боль в но
Девушки, у кого-нибудь у ребенка были повышены эритроциты в крови? Мы пытаемся выяснить причину этого повышения, причем у обоих. Пропили мальтофер, но он только поднял и без того хороший гемоглобин. Или может есть у вас на примете хороший гематолог, буду очень благодарна!
Всем привет.  Привет подружка, которая читает мой дневник с самого начала, привет и та, которая впервые открывает его.
Привет подружка, которая читает мой дневник с самого начала, привет и та, которая впервые открывает его.
Дневник отредактирован. Удалены многие посты по собственному желанию
Я решила написать свою историю одним большим постом.
UPD2: октябрь 2019.
В начале августа я сдала ферритин и очень удивилась - он был всего 10 нг/мл. До кесарева не успела сделать новые капельницы, а зря. Кровопотеря в родах и потом еще месяц - здоровья не прибавили. Я чувствовала себя ооочень обессиленной. В октябре с разницей в неделю сделала капельницы, опять ту же дозировку. Самочувствие стало сразу лучше.
UPD: март 2019, 2 триместр.
в итоге я выбрала капельницы феринжекта. Сделала две (200 мг (2 ампулы по 2 мл, в 1 мл 50 мг) и 300 мг (3 ампулы по 2 мл, в 1 мл 50 мг) через неделю). Ферритин через 2 недели после второй капельницы стал 206 нг/мл. Думаю, что пока хватит. Летом еще раз сдам
Вопрос к тем, кто лечил анемию во время Б - как вы это делали?
Что назначали? Пили таблетки или делали капельницы? Если капали - то в какие сроки, какие препараты, какие дозировки, с какой периодичностью? И какой был результат?
Я планирую сделать капельницы, нужен ваш опыт.
Почему я задаю этот вопрос? Потому что сдала анализы, в том числе ферритин - а он 23 февраля был 11 нг/мл (реф. 10-120). Гемоглобин 20 декабря был 134.
Я честно спросила у врачей, что они думают про такой ферритин, может пора назначить препараты железа или даже капельницы. И все пять врачей (трое из ЖК, стоматолог из Кулакова, терапевт из обычной поликлиники) сказали, что ничего не надо делать!!! Ведь гемоглобин то нормальный - их аргумент…

 привет. Вот интересует меня одна тема. Вы не заметили что сейчас беременных очень модно приравнивать к тяжело больным людям ??? что изменилось за 20 лет?! Я выросла в семье врачей. Моя бабушка работала в центральном роддоме более 60 лет! Она принимала роды, проводила операуии и кесарево, делала выскабливания и вела беременных! Все рожали как миленькие без гепаринов, клексанов , ддтмеров. Кто то скажет что так же бвли неудачи но просто никто не знал причину . -НЕТ такого массового помешательства на лечении беременных не бвло никогда и женщины рожали сами прекрасно ! Вы не заметили что в ленте каждый день мелькают посты про уколы гепариновых препаратов? Да что же за ерунда такая!!! Неужели все эти девушки глубоко больны тромбофлебией? Да ничего подобного! Задалась я этим вопросом когда у меня выявили слабенькие мутации фолатного цикла. Начала контролировать коагулограмму, ддимер , клинический анализ каждые 1-2 недели . Говорю о мутациях врачу в платной клинике а она мне с ходу клексанчик назначает и направляет к определенному врачу гематологу. Я ухожу с приема и своими силами начинаю обходить врачей гематологов. Кто то сказал колите (4 из 27 с кем я говорила) остальные все сказали что это бред!!! Не буду называть фамилию врача но с одним мы так хорошо разговорились на эту тему и он мне обьяснил что сейчас реально массовое помешательство, что мутации фолатного цикла это только СКЛОННОСТЬ и не более того ! Конечно бывают серьезные проблемы, не спорю, когда без гепариновых препаратов никуда но не у каждой де второй эти проблемы! Вы гляньте ленту! У всех поям густая кровь. Да мы бы уже вымерли просто! Врач объяснил что сейчас у них есть установка всем для подстраховке при жалобах назначать гепарины оак сказать в профилактических дозах потому что если они не назначат а с женщиной или ребенком что то случиться то с них спросят НО самое интересное что это не имент обратной силы и если они назначат а женщина например потеряет ребенка в следствии открывшегося кровотечения то уж извините, такая реакция организма !!! Это возмутительно !!! Начала искать инфо о тактх случаях в интернете а их полно! Интересная логика врачей - назначил кроворазжижающие хорошо, началось кровотечение - назначил кровоостанавливающее! Нас реально лечат от беременности ! А сколько ошибок лабораторий и тд.. а это ведь такие серьезные препараты! Тот врач который раскрыл мне "тайну" помешательства сказал проверять кровотоки на узи регулярно и мониторить коагулограмму но не более! Слава богу что есть врачи которым важно здоровье а не прикрыть свою ж...пу.
привет. Вот интересует меня одна тема. Вы не заметили что сейчас беременных очень модно приравнивать к тяжело больным людям ??? что изменилось за 20 лет?! Я выросла в семье врачей. Моя бабушка работала в центральном роддоме более 60 лет! Она принимала роды, проводила операуии и кесарево, делала выскабливания и вела беременных! Все рожали как миленькие без гепаринов, клексанов , ддтмеров. Кто то скажет что так же бвли неудачи но просто никто не знал причину . -НЕТ такого массового помешательства на лечении беременных не бвло никогда и женщины рожали сами прекрасно ! Вы не заметили что в ленте каждый день мелькают посты про уколы гепариновых препаратов? Да что же за ерунда такая!!! Неужели все эти девушки глубоко больны тромбофлебией? Да ничего подобного! Задалась я этим вопросом когда у меня выявили слабенькие мутации фолатного цикла. Начала контролировать коагулограмму, ддимер , клинический анализ каждые 1-2 недели . Говорю о мутациях врачу в платной клинике а она мне с ходу клексанчик назначает и направляет к определенному врачу гематологу. Я ухожу с приема и своими силами начинаю обходить врачей гематологов. Кто то сказал колите (4 из 27 с кем я говорила) остальные все сказали что это бред!!! Не буду называть фамилию врача но с одним мы так хорошо разговорились на эту тему и он мне обьяснил что сейчас реально массовое помешательство, что мутации фолатного цикла это только СКЛОННОСТЬ и не более того ! Конечно бывают серьезные проблемы, не спорю, когда без гепариновых препаратов никуда но не у каждой де второй эти проблемы! Вы гляньте ленту! У всех поям густая кровь. Да мы бы уже вымерли просто! Врач объяснил что сейчас у них есть установка всем для подстраховке при жалобах назначать гепарины оак сказать в профилактических дозах потому что если они не назначат а с женщиной или ребенком что то случиться то с них спросят НО самое интересное что это не имент обратной силы и если они назначат а женщина например потеряет ребенка в следствии открывшегося кровотечения то уж извините, такая реакция организма !!! Это возмутительно !!! Начала искать инфо о тактх случаях в интернете а их полно! Интересная логика врачей - назначил кроворазжижающие хорошо, началось кровотечение - назначил кровоостанавливающее! Нас реально лечат от беременности ! А сколько ошибок лабораторий и тд.. а это ведь такие серьезные препараты! Тот врач который раскрыл мне "тайну" помешательства сказал проверять кровотоки на узи регулярно и мониторить коагулограмму но не более! Слава богу что есть врачи которым важно здоровье а не прикрыть свою ж...пу.
А вот еще и статья от умного врача на эту тему :
Авторы: Березовская Е.П.
Одним из самых распространённых мифов на тему беременности стал миф о «густой» крови, который влечет за собой злоупотребление чрезвычайно серьезными и опасными препаратами - антикоагулянтами. Это повышает риск отслойки плаценты, возникновения кровотечений, в том числе маточных, гибели ребенка и матери.
Почему возник этот миф? Одна из причин - отсутствие среди врачей знаний о нормах беременности, в частности изменениях в крови. Практически все результаты анализов до сих пор сравнивают с результатами небеременных женщин.
Вторая причина - это результат нерационального управления системой здравоохранения и создания слишком большого количества ненужных ставок врачей, в частности гематологов. Улучшение состояния гематологической службы не означает увеличение количества врачей-гематологов, потому что если рассматривать количество таких врачей на душу населения в странах с передовой медициной, то оно будет значительно ниже показателей постсоветских стран. Помимо создания ставок качество подготовки гематологов чрезвычайно низкое. Коль есть большое количество лишних ставок, для отчетов о занятости учреждения необходимо обеспечить штат специалистов пациентами (иначе возникнет вопрос: а зачем столько ставок?). Политика создания видимости загруженности врачей - это часть показухи, которая существует в здравоохранении и других отраслях человеческой деятельности в бывших странах СССР уже не одно десятилетие. Поэтому комбинация «акушер-гинеколог+гематолог+генетик» - самая частая, с которой сталкиваются не только беременные женщины, но планирующие беременность.
Почему женщины боятся «густой» крови? Потому что им говорят, что это приведет к образованию тромбов и они обязательно потеряют из-за этого беременность. Остальные детали вреда «густой» крови обычно упускаются.
А теперь поговорим на тему физиологических изменений в крови при беременности, и насколько тревога по поводу «густой» крови обоснована.
Буквально с первых недель беременности в крови женщины происходит много изменений, которые являются частью адаптации организма матери к возрастающим нагрузкам в связи с ростом и развитием плода. В первую очередь увеличивается объем крови (на 25-50 %) за счет увеличения объема плазмы. При этом количество красных кровяных телец (эритроцитов) увеличивается на 20%, но в меньшей пропорции по отношению к жидкой части крови (до 40%). Поэтому физиологическая анемия, когда понижается уровень гемоглобина, наблюдается у многих беременных женщин. Это не железодефицитная анемия чаще всего, а значит, насыщение кислородом крови и тканей женщины не ухудшается.
Естественно, что с увеличением объема крови увеличивается нагрузка на сердечно-сосудистую систему. Частота сердечных сокращений увеличивается на 120 % и возникает тахикардия беременных (обычно с 12 недель беременности), которая чаще всего не требует лечения. Также увеличивается сила сокращения и выброс крови сердцем (на 30-50 %).
Кардинальные изменения наблюдаются и в составе крови. Беременность - это состояние, когда повышение уровня сахара, жирных кислот и некоторых факторов свертывания крови является нормой, а значит, кровь становится «слаще», «жирнее» и «вязче», что является неотъемлемым процессом приспособления к беременности и обеспечения растущего плода необходимым количеством энергии и питательных веществ.
С прогрессом беременности и ближе к родам в крови увеличивается уровень ряда факторов свертываемости крови. Некоторые из них повышаются на 20-200 % по сравнению с нормой у небеременных женщин. Это связано с тем, что чем ближе к родам, тем больше увеличивается уровень защиты от возможной потери крови в родах и особенно после родов. Поэтому значительные изменения в коагулограмме наблюдаются в третьем триместре беременности и после родов.
Система свертывания крови содержит ряд веществ, которые мы называем коагуляционными факторами.
При беременности увеличиваются уровни следующих факторов:
- значительно: фибриноген, VII, VIII, X, XII, фактор Виллебранда (VWF);
- незначительно: II, V, IX, XI и XIII.
При беременности также повышаются фибринолитические ингибиторы PAI-1 и PAI-2 и тканевый активатор плазминогена. Количество свободного белка S, подавляющего коагуляцию, уменьшается, а тромбин-антитромбинового комплекса (ТАТ), наоборот, увеличивается.
Необходимо помнить, что Д-димер является производным фибриногена, поэтому при беременности он автоматически повышается. Определение уровней фибриногена и Д-димера у беременных женщин не имеет практического значения, поэтому не проводится. Эти факторы крови не являются показателями для назначения антикоагулянтов, в том числе препаратов гепарина.
После завершения беременности, в том числе аборта и родов, коагулограмма приходит в норму не сразу, а в течение двух месяцев, а у некоторых женщин и дольше. Поэтому поспешные выводы о «густой» крови после завершения беременности могут оказаться ложными и привести к ненужному и к тому же опасному лечению.
Но помимо увеличения ряда факторов свертывания крови при беременности возникает компенсаторный процесс в виде уменьшения количества тромбоцитов, хотя это уменьшение относительное - за счет большего объема плазмы. Такое состояние называют тромбоцитопенией беременных и его лечение обычно не проводится.
Таким образом, сравнение показателей крови беременных с таковыми у небеременных является ошибкой.
На основании мифа о «густой» крови наблюдается злоупотребление таким диагнозом, как тромбофилия. Это злоупотребление также связано с появлением чрезмерно большого количества ставок генетиков, подготовка которых желает лучшего. Кроме того, направление чуть ли не всех подряд женщин, беременных или планирующих беременность, на определение некоторых генов (генотипирование), вовлеченных в возможное возникновение тромбофилии, является коммерчески выгодным тестом, приносящим большие доходы лечебному учреждению или лаборатории.
В отличие от тромбоцитопении, тромбофилия связана с тромбообразованием, что, в свою очередь, может привести к такому опасному состоянию, как тромбоэмболия, когда образовавшийся в глубоких венах нижних конечностей тромб попадает в кровяное русло и путешествует к сердцу, а от него в легочные сосуды, закупоривая их. Это может привести к внезапной смерти женщины.
Риск тромбообразования при беременности возрастает в 5ؘ-6 раз из-за застоя крови в нижних конечностях, но еще больше, почти в 10 раз, - после родов. Малоподвижность является фактором номер один, усугубляющим процесс образования тромбов. Поэтому постельный режим при беременности строго не рекомендуется, за исключением редких случаев, когда он действительно необходим. Женщины должны понимать, что постельный режим не сохраняет беременности, как это считалось раньше.
Диагноз «наследственная или генетическая тромбофилия» - неточный, потому что существует несколько видов врожденных тромбофилий, и все они имеют свое название. Если врач не уточняет вид тромбофилии, то это признак его некомпетентности в этих вопросах.
К наследственным тромбофилиям относят следующие:
Недостаточность протеина (белка) С
Недостаточность протеина S
Недостаточность антитромбина III
Протромбиновый генетический дефект
Дефект фактора V Лейдена
Гипергомоцистеинемия
Недостаточность фактора VIII
Есть еще целый ряд наследственных тромбофилий.
Генотипирование играет далеко не самую первостепенную роль в постановке этого диагноза. Внимание обращается в первую очередь на историю болезни: были ли у женщины в прошлом эпизоды тромбозов глубоких вен ног и тромбоэмболии. При этом учитываются условия возникновения таких эпизодов. Например, если женщина в результате перелома ноги была обездвижена в течение нескольких недель и у нее образовался тромб в одной из конечностей, то это не считается признаком тромбофилии и такая женщина не будет в группе высокого риска по возникновению тромбов.
Другой важный диагностический критерий - наличие близких родственников, которые страдают тромбофилией, со случаями тромбозов и тромбоэболии, а также умерших в возрасте до 50 лет от сердечно-сосудистых заболеваний, в частности от тромбоэмболии.
Варикозные вены конечностей не являются фактором риска тромбообразования, потому что подкожная венозная сеть связана с глубокими венами слабо - только через небольшие мелкие сосуды.
Необходимо понимать, что на фоне физиологических изменений в коагулограмме поставить правильно диагноз тромбофилии непросто и часто невозможно. Определение генов является всего лишь показателем наличия разных комбинаций генов и встречается у большинства людей, но далеко не показателем наличия заболевания как такового. К тому же существует чрезвычайно большое количество генов, вовлеченных в процесс свертывания крови, поэтому до сих пор нет четких представлений о том, какая комбинация генов может привести к возникновению заболевания и при каких обстоятельствах, а какая нет.
Современные взгляды на профилактику образования тромбов у беременных женщин значительно поменялись. Использование гепарина и его аналогов оказалось не только неэффективным, но также опасным из-за серьёзных побочных эффектов, поэтому не рекомендуется. Исключением является группа высокого риска, то есть женщины, у которых были случаи тромбозов и тромбоэмболии, и реже - другие случаи тромбофилии.
Также важно понимать, что прогестерон и его синтетические аналоги значительно повышают риск образования тромбов. Поэтому абсурдной и опасной является комбинация назначения прогестерона и наличия или подозрения на тромбофилию у беременной женщины.
Теперь я знаю:
1. – колоть его надо для профилактики, потому что неизвестно чей резус – фактор унаследует ребенок. (особенно если Б. не первая) – у меня НЕ ПЕРВАЯ! (анализ пока все же в норме ттт)
2. – если антитела начали повышаться колоть его уже нельзя, поэтому непосредственно перед уколом сдать анализ! (Мне врач сказал, что если не сделали в 28 недель, то это упущение мед. консультации. Этот укол обязателен, т.к. конфликт может возникнуть на 28-36 неделе беременности.)
3. – второй укол надо сделать в роддоме.
Резус-фактор — это (), который находится на поверхности красных кровяных телец (эритроцитов).
Около 85 % европейцев (99 % индейцев и азиатов) имеют резус-фактор и соответственно являются резус-положительными. Остальные же 15 % (7 % у африканцев), у которых его нет, — резус-отрицательный.
Резус-фактор играет важную роль в формировании так называемой новорожденных, вызываемой вследствие иммунизованной матери и эритроцитов плода.
Гемолитическая болезнь новорожденных (ГБН)— одна из наиболее частых причин желтухи у новорожденных. Болезнь развивается в результате иммунного конфликта из-за несовместимости крови матери и плода по группе крови или резус-фактору. В таких ситуациях факторы крови плода являются чужеродными для иммунной системы матери (так называемыми антигенами). Соответственно, иммунная система матери во время беременности реагирует на «чужаков», вырабатывая антитела, проникающие через плаценту к плоду и оказывающие повреждающее воздействие. В частности, антитела могут разрушить эритроциты ребенка, и тогда возникает гемолиз. Как результат, у такого новорожденного с первых дней и даже часов жизни развивается желтуха.
При благополучном течении беременности и обычной проницаемости плацентарного барьера антитела не вырабатываются, и гемолитической желтухи у малыша, как правило, не возникает. Однако риск ее развития повышается в несколько раз, если во время беременности у матери наблюдался гестоз или другие осложнения, был нарушен плацентарный барьер или нынешней беременности предшествовали другие. Во всех этих случаях иммунная система женщины уже сталкивалась с «враждебными» антигенами, а значит, ее организм реагирует привычно: антитела, вызывающие гемолиз у ребенка, вырабатываются в большем количестве.
Из трех форм гемолитической болезни новорожденного (анемической, желтушной и отечной) лишь симптомом желтушной является окрашивание кожи и слизистых в ярко-желтый цвет. Происходит это потому, что при гемолизе антитела матери, проникая через плаценту, разрушают эритроциты плода. Желтуха появляется сразу после родов, и даже околоплодные воды имеют желтую окраску.
Именно ГБН наиболее часто осложняется ядерной желтухой. Вот почему для профилактики этого состояния у детей всех женщин с резус-отрицательной кровью ставят на учет в женской консультации, а в течение беременности проверяют уровень антител и, при его повышении, вводят нейтрализующий антирезусный иммуноглобулин. Будущих рожениц госпитализируют в специализированный роддом за 2–3 недели до предполагаемой даты родов. Роды, как правило, стимулируют до 36-й недели беременности, так как позже увеличивается прохождение антител через плаценту к плоду и повышается вероятность развития тяжелых форм ГБН.
Гемолитические желтухи могут развиваться также при дефиците ферментативных систем эритроцитов, при нарушении структуры гемоглобина (например, при серповидно-клеточной анемии), при нарушении формы и структуры самого эритроцита (при анемии Минковского-Шоффара).
До сих пор НЕ ЗНАЮ:
1. какой конкретно колят белок и будет ли у меня аллергия на него.
2. где найти специалиста акушера – аллерголога и существуют ли такие? в аллерго – центре просто пишут – поливалентная аллергия. Про кровь и Б. они не очень понимают. В ЖК. не фига не знают про аллергии.
3. если будет все же аллергия сильно ли это повредит малышу и чем меня спасать
Кто знает, плиз пишите!!!!!!!
Девочки, привет,
составила список анализов (пока не полный, буду дополнять), который рекомендую всем проверить перед планированием/ЭКО, т.к. результаты напрямую влияют на возможность забеременеть и/или успешно выносить. Например, если есть недостаток в к...
Зато готовы все свои беды валить на всякие ВЭБы, ЦМВ, ГМО, прививки, Путина и проч. Тогда как именно это очень часто доказанно может являться причиной и недобора веса и отставания в развитии и повышенной заболеваемости, утомляемости и много чего еще.
Далее приведу статью врача иммунолога-аллерголога о признаках железодефицита у детей и о том, как его разглядеть по простому анализу крови. Интересно? Добро пожаловать!
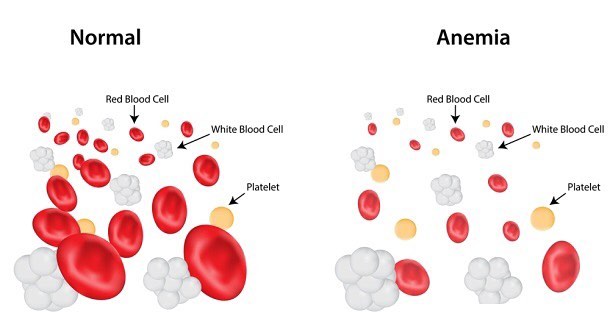
Привет всем. Хочу посоветоваться с вами. Дочери ставят диагноз анемия 1 ст. С трех месяцев у нас низкий гемоглобин, от 100 и до 105, бывал и 110, все хором, что участковый педиатр, что платный выписывают мальтофер. Факт в том, что у нас это наследственное, у меня и у мамы у нас жидкая кровь (это тоже не есть хорошо). Я перерыла интернет, множество форумов и заметила, что у большинства мам жалобы на низкий гемоглобин именно в этом возрасте. И вот я нашла высказывание знаменитого доктора Комаровского на этот счет и меня начал грызть червячок сомнения, а надо ли пихать этот ненавистный ребенку Мальтофер?
К сожалению,иногда случается, что эта беда повторяется. И вот тогда, если вы этого не сделали ранее, очень желательно пройти более развернутое обследование.
Антифосфолипидный синдром (АФС)Термином АФС (антифосфолипидный синдром) обозначается группа ау...
Меню ребенка по месяцам. Месяц 6-ой
Когда пора вводить прикорм?
Некоторые педиатры придерживаются довольно жесткой позиции относительно начала введения в рацион ребенка густой пищи и считают, что это можно делать не ранее 6 месяцев (если речь идет о детях, вскармливаемых исключительно грудным молоком). Действительно, Всемирная организация здравоохранения сформулировала данный принцип, но уточнила, что введение прикормов с 6 месяцев может вести к дефициту железа, а также имеется риск возможной задержки роста и развития дефицита отдельных питательных веществ.
Кстати, для России характерны более поздние фактические сроки введения прикормов по сравнению с Европой: по статистике, в нашей стране каши попадают на стол к малышу примерно в 4,5-5,5 мес., в Европе – в 3,5-4 мес.

С чего начать?
Раньше педиатры рекомендовали начинать введение прикормов с соков. В последние годы доказано, что введение соков в рацион ребенка практически не сказывается на витаминизации пищи, поэтому начинать введение прикормов можно с овощного пюре, особенно если у ребенка есть склонность к запорам, имеются признаки диатеза (покраснение, шелушение кожи щек, конечностей, ягодиц), малыш родился недоношенным, интенсивно растет.
Начинать лучше с пюре из одного вида овоща: это позволяет избежать пищевой аллергии, которая может появиться при использовании пюре из нескольких овощей, а если аллергия проявится, то будет легче распознать вызвавший ее продукт. Для «дебюта» подойдет овощное пюре промышленного производства – специальное детское питание в баночках – или овощное пюре, приготовленное в домашних условиях. Какой овощ предложить первым, выбирайте сами: кабачок, цветная капуста, брокколи, тыква, морковь. Картофель содержит слишком много крахмала, который вызывает пищевую аллергию. Поэтому, несмотря на то, что сделать из картофеля пюре дома проще всего, в рацион ребенка его добавляют позже и не более 1/3 от общего объема овощного пюре.
Для самостоятельного приготовления овощного пюре необходимо взять один вид овощей, например цветную капусту, тщательно ее промыть, залить небольшим количеством воды и тушить в закрытой эмалированной посуде 15 минут. Готовый овощ в горячем виде протереть вместе с отваром до получения однородной массы.
Помните, что в период введения прикорма ребенок должен быть здоров и в хорошем настроении (вряд ли капризничающий или плохо чувствующий себя малыш способен к положительному восприятию нового вкуса). Для «знакомства» с новыми продуктами выберите время в первой половине дня, чтобы иметь возможность проследить за реакцией организма: понаблюдайте за состоянием кожи (не покраснеет ли она, не появится ли сыпь), за характером стула (не участится ли он, не появится ли в стуле примесь слизи, зелени, комочков и пр.).
Первое знакомство с «взрослой» пищей
Итак, торжественный момент настал: овощное пюре приготовлено или открыта баночка с готовым продуктом. Малыш одет в красивый и еще чистый фартучек и водружен в свежекупленный детский стульчик или на колени. Ложечка еще разок ополоснута кипятком и остужена. Сколько же можно съесть в первый день после таких долгих приготовлений? Совсем немного – всего 1-2 чайные ложки пюре (5-10 г). А затем предложите крошке грудь или бутылочку со смесью (в зависимости от вида вскармливания), как в обычное кормление.
То есть меню в первый день введения пюре выглядит примерно так:
6.00 – смесь 200,0 или грудное молоко;
10.00 – смесь 200,0 или грудное молоко;
14.00 – овощное пюре 5-10 г + смесь 180,0 или грудное молоко;
18.00 – смесь 200,0 или грудное молоко;
22.00 – смесь 200,0 или грудное молоко.
На второй день (если состояние кожи и характер стула не изменились), малышу уже можно дать 30-40 г овощного пюре.
К концу недели рацион выглядит следующим образом:
6.00 – смесь 200,0 или грудное молоко;
10.00 – смесь 200,0 или грудное молоко;
14.00 – овощное пюре 150 г + смесь 50,0 или грудное молоко;
18.00 – смесь 200,0 или грудное молоко;
22.00 – смесь 200,0 или грудное молоко.
Все это время мы предлагали ребенку лишь один вид овощей. Следующую неделю можно ничего не менять в рационе, наблюдая за усвоением новой пищи (стулом, кожей, прибавкой в весе).
Последующие две недели можно вводить в меню новые виды овощей, обязательно таким же ПОСТЕПЕННЫМ образом.
Например, ребенок уже ест кабачок, вводим тыкву (следим за кожей и стулом):
6.00 – смесь 200,0 или грудное молоко;
10.00 – смесь 200,0 или грудное молоко;
14.00 – пюре из кабачка 130,0 + пюре из тыквы 20,0 + смесь 50,0 или грудное молоко;
18.00 – смесь 200,0 или грудное молоко;
22.00 – смесь 200,0 или грудное молоко.
Если вы готовите овощное пюре дома, после введения полного объема (150 г) добавьте 5 мл растительного масла (лучше оливкового, полученного при первом холодном отжиме без использования химикатов, в этом случае на этикетке ставится пометка «Extra Virgin»). При использовании продуктов промышленного производства внимательно прочитайте состав пюре: если растительное масло в него не входит, можно добавить его самим. Пюре промышленного производства лучше выбирать без добавления соли, специй, крахмала (особенно картофельного).
Если что-то не ладится...
Не всегда знакомство с новой пищей бывает для малыша желанным: он может выплюнуть пюре, отвернуться от ложки или заплакать. Готовых рецептов на эти случаи нет. Можно попробовать сделать перерыв до следующего кормления или на день-два, предложить через несколько дней другой вид пюре (например, вместо брокколи дать ребенку кабачок), добавить в пюре грудное молоко (возможно, знакомый и любимый вкус маминого молочка «подтолкнет» малыша к новому блюду). Главное, не сердиться и не показывать ребенку, как вы недовольны: ничего страшного не происходит.
Следующий вид прикорма – кашу – можно вводить примерно через месяц после введения овощей.
Меню ребенка по месяцам. Месяц 7-ой
Каша для малыша
На очереди – каши. Традиционно любимую манную кашу отложим до года, так как она содержит глютен (у некоторых детей данный белок может вызвать глютеновую энтеропатию[1]), и обратим внимание на безглютеновые сорта: рисовую, гречневую и кукурузную (речь идет о специальной детской кукурузной каше). Причем, если у малыша склонность к запорам, начните с гречки, при наличии экссудативного диатеза – с рисовой или кукурузной каши. Переходить на молочные каши (с коровьем молоком) в первый год жизни ребенка совсем не обязательно, и уж тем более не стоит варить каши на цельном молоке. Лучше использовать смеси, предназначенные для детей 6-12 мес.
Как готовить кашу?
Переберите и хорошо промойте крупу, сварите кашу – желательно на воде, затем можно добавить сцеженное грудное молоко. Если ребенок находится на искусственном вскармливании, в сваренную кашу можно добавлять используемую в питании смесь. Затем кашу лучше протереть через сито и вновь довести ее до кипения. Возможен и другой вариант – заранее перемолоть крупу в кофемолке (при условии, что последняя хорошо вымыта и в ней нет остатков кофе). Соотношение крупы и воды для домашнего приготовления постепенно меняется: в первые 2-3 недели ребенок получает 5%-ю кашу (то есть 5 г крупы на 100 мл воды), в дальнейшем при хорошей переносимости продукта – 10%-ю (то есть 10 г крупы на 100 мл воды).
Можно также приобрести готовые кашу промышленного производства. Выбирайте те, что не содержат сахара – вкус ребенка отличается от вашего, а рано приучить малыша к сладкому не стоит.
В первое время разводите каши точно по инструкции, в последующем можно быть менее точным, с возрастом постепенно увеличивая густоту каши. Но даже очень жидкую кашу нужно обязательно давать с ложечки, а не использовать для этого бутылочку.
Каша вводится в меню примерно так же, как и овощное пюре[2]. Но, в отличие от овощей, кашу дают на завтрак:
6.00 – грудное молоко или смесь (200 г)
10.00 – безмолочная каша (10-15 г) плюс грудное молоко или смесь (185-190 г)
14.00 – овощное пюре (150 г) плюс смесь (50 г.)
18.00 – грудное молоко или смесь (200 г.)
22.00 – грудное молоко или смесь (200 г.)
В 10-часовое кормление постепенно увеличивайте объем каши до 150 г. и уменьшайте объем смеси до 50 мл.
К концу недели у вас получается следующее меню:
6.00 – грудное молоко или смесь (200 г.)
10.00 – безмолочная каша (150 г) плюс грудное молоко или смесь (50 г.)
14.00 – овощное пюре (150 г) плюс смесь (50 г.)
18.00 – грудное молоко или смесь (200 г.)
22.00 – грудное молоко или смесь (200 г.)
Так же, как и при введении овощного пюре, нужно следить, как малыш усваивает новый для себя продукт. Обращайте внимание на состояние кожи, стула, прибавку в весе. После введения в рацион полного объема каши (150 г) в готовое блюдо добавляют сливочное масло (5 г масла на 150 г каши).
И не забудьте: что в ночное время ребенку-естественнику можно дать грудь, а малышу на искусственном вскармливании – только водичку, но не смесь.
С особой осторожностью
Некоторые родители уже в возрасте 3-4 месяцев начинают вводить в рацион малыша соки и даже фруктовые пюре. Вряд ли такой подход к питанию можно считать правильным, но если это произошло и фрукты нормально усваиваются организмом,
меню будет выглядеть следующим образом:
6.00 – грудное молоко (смесь 200 г.)
10.00 – безмолочная каша 150 г плюс грудное молоко (сок или фруктовое пюре – 30 мл)
14.00 – овощное пюре 150 г плюс грудное молоко (сок или фруктовое пюре – 40 мл)
18.00 – грудное молоко (смесь 200 г.)
22.00 – грудное молоко (смесь 200 г.)
Количество сока и фруктового пюре на сутки рассчитывается по следующей формуле: N х 10 мл, где N – возраст ребенка в месяцах. Таким образом, семимесячный ребенок может получать 70 мл сока или 70 мл фруктового пюре в сутки.
Еще один продукт, который можно ввести в рацион малыша в этом возрасте – яичный желток, сваренный вкрутую. Этого ценный источник полезных жиров, витамина А, а также железа, фосфора и некоторых других минеральных веществ, но поначалу ребенку дают попробовать лишь несколько крупинок При отсутствии аллергической реакции, количество можно увеличивать до половинки 1 желтка 2 раза в неделю, а к году – до 1 желтка через день (или полжелтка каждый день). Желток перетирают с грудным молоком или смесью, дают с кашей или овощным пюре.
Глютеновая энтеропатия – заболевание кишечника, связанное с недостаточной выработкой ферментов, расщепляющих глютен – растительный белок, содержащийся в некоторых злаковых: ржи, ячмене, овсе, а также в пшенице, из которой делают манную крупу.
Меню ребенка по месяцам. Месяц 8-ой
Мясо для малыша
Мясо – ценный источник животного белка и минеральных веществ (фосфора, калия, железа). Это может быть нежирная говядина или телятина, постная свинина, конина, оленина, мясо кролика или курицы, а также язык.
ВНИМАНИЕ. Телятина и курятина требуют осторожности. Если у ребенка непереносимость коровьего молока, от телятины лучше отказаться, а курятина в некоторых случаях может вызвать аллергическую реакцию.
Готовим дома. Если вы готовите мясное пюре дома, помните, что должно оно быть очень хорошо измельченным, потому что жевать как следует малыш еще не в состоянии. Мясо без жира, очищенное от жил и пленок, отварите и дважды проверните через мясорубку, затем протрите через сито. Но и в этом виде оно поначалу может не понравиться малышу, потому что по своей консистенции отличается от привычной кашицеобразной пищи. Чтобы у ребенка не возникло отрицательной реакции на этот необходимый продукт, можно в первые дни смешивать мясной фарш с овощным пюре. Через неделю-другую попробуйте уже не смешивать его с овощами, а дать отдельно. Чтобы фарш не был сухим, разотрите его с грудным молоком или смесью, а пюре положите на тарелку сбоку, как гарнир.
В 9 месяцев ребенку можно предложить фрикадельки, а в год – паровые котлетки. Мясные бульоны в питании детей первого года жизни не используются – в них содержатся вещества, вываренные из мяса и способные негативно повлиять на детский организм. Гораздо полезнее для приготовления мясных блюд использовать овощные бульоны без соли и специй (они тоже будут весьма полезны и для молодой мамы, часто страдающей от лишнего веса, накопленного во время беременности). Все приготовленные мясные блюда используйте сразу, не храните.
Пюре из магазина. Если вы предпочитаете покупать готовое детское питание, выбирайте пюре, сделанное из мяса одного вида (монопродукт) без добавления специй и картофельного крахмала. Это особенно важно, если ребенок склонен к пищевой аллергии. Подбирать мясной продукт для него нужно с учетом индивидуальной переносимости. В дальнейшем можно расширить ассортимент мясных блюд за счет введения мясо-растительных консервов, но все же нужно обращать внимание на их состав и степень измельчения (возраст, с которого можно использовать этот продукт, указывается упаковке). Многие мясо-растительные консервы содержат в своем составе морковь, к тому же она часто входит в состав разнообразных соков – здоровым детям эти продукты можно давать не чаще 1-2 раз в неделю, иначе избыток бетта-каротина будет откладываться в коже, и она может пожелтеть.
На первых порах удобно использовать баночки детского питания с пометкой «1-я ступень». В них объем продукта небольшой, а мясное пюре подвержено наибольшей степени измельчения.
Содержимое баночек стерильно, готово к употреблению и независимо от сезонности включает в себя необходимые питательные вещества.
Выбирая для ребенка пюре, следует обращать внимание на указанные возрастные рекомендации, то есть сроки, с которых данный продукт можно вводить в рацион малыша. К сожалению, эти указания не всегда совпадают с рекомендациями отечественных педиатров и диетологов. Поэтому, прежде чем купить и тем более дать вашему ребенку что-либо новое, стоит предварительно проконсультироваться со специалистом.
Приучаем постепенно
Начинать вводить мясное пюре в рацион ребенкаможно буквально с половины чайной ложечки, затем, на следующий день, – при хорошей переносимости продукта – чайную ложку (5 г). В течение последующей недели объем прикорма доводят до 5-6 чайных ложечек (25-30 г). Полная порция мяса на 9-м, 10-м месяце – 40 г, а к 11-12 месяцам – 50-70 г в сутки.
Меню малыша 8 месяцев может выглядеть примерно так:
6:00 – грудное молоко или смесь (200 г.);
10:00 – безмолочная каша (150 г), Ѕ желтка (после введения мяса желток желательно перенести на завтрак), грудное молоко или смесь (50 г);
14:00 (обед) – овощной бульон (20-30 мл), овощное пюре (150 г), мясное пюре (30 г), грудное молоко или смесь (50 г.). Конечно, можно дать не просто бульон, а фактически овощной супчик (овощной бульон и немного размятых овощей);
18:00 – грудное молоко или смесь (200 г);
22:00 – грудное молоко или смесь (200 г).
Если соки и фруктовые пюре были введены ранее (в 3-4 мес.), то меню может выглядеть иначе:
6:00 – грудное молоко (смесь 200 г);
10:00 – безмолочная каша (150 г), Ѕ желтка, сок (20-30 мл), фруктовое пюре или грудное молоко (30-40 мл);
14:00 (обед) – овощной бульон (20-30 мл), овощное пюре (150 г), мясное пюре (30 г), сок или грудное молоко (30-40 мл);
18:00 – грудное молоко или смесь (160-170 г), фруктовое пюре (30-40 мл);
22:00 – грудное молоко (смесь 200 г).
Напомним, что объем каждого кормления составляет примерно 200-250 мл. Таким образом, за сутки (при пятиразовом режиме кормлений) ребенок получает около 1000 мл пищи.
Покупая мясные консервы впрок, обратите внимание на срок годности: он должен быть «с запасом» до полутора лет.
Разогревайте мясные консервы непосредственно перед употреблением.
Открытую стеклянную баночку с неиспользованным пюре можно хранить в холодильнике, но не более суток.
Содержимое вскрытой жестяной баночки следует переложить в стеклянную посуду с крышкой и также хранить в холодильнике. Есть и другое решение: недоеденное съест кто-либо из домочадцев.
Меню ребенка по месяцам. Месяц 9-ый
Современные рекомендации
Не так давно педиатры рекомендовали давать малышу творог и кефир уже в полугодовалом возрасте. Однако современные ученые к подобным рекомендациям относятся неоднозначно.
Творог, по официально существующим в нашей стране методическим рекомендациям, можно вводить в рацион уже с 5-6 мес. На практике же такое раннее введение творога в меню здорового ребенка не всегда обоснованно: избыток белков в питании малыша в раннем возрасте может неприятным образом «отозваться» во взрослой жизни – повышенным артериальным давлением и нарушением обмена веществ. Некоторые педиатры настаивают на том, что пока малышу не исполнится 1 год, нужно воздерживаться от творога. Но чаще всего ребенка предлагают «знакомить» с этим белковым продуктом примерно с 8-9 месяцев (после введения каши, овощного и мясного пюре).
Введение кефира также требует внимательного отношения. Исследования последних лет показали, что делать этого не стоит, пока малышу не исполнится 9 месяцев. Дело в том, что более раннее его применение может пагубно сказаться на детском организме: употребление 400 мл кефира в сутки способно вызывать кровоизлияния в кишечнике с развитием анемии[1].
При введении кисломолочных продуктов имеет значение и вид вскармливания ребенка. В последнее время в публикациях отечественных диетологов рекомендуется следующий порядок введения блюд прикорма. Для ребенка-естественника: овощное пюре, затем мясо, каши, творог, кефир и т.д. Для ребенка-искусственника порядок назначения прикорма может соответствовать традиционным рекомендациям: овощное пюре, каши, мясо, творог и т.д.
Творог
Творог, как и любой кисломолочный продукт, малышу дают один раз в день. Вводить его лучше в 18-часовое кормление: в первый день можно дать не больше Ѕ чайной ложки. Увеличение должно проходить как можно медленнее: сначала объем доводится до 20 г, затем до 30-35 г и только к году объем творога можно увеличить примерно до 50 г в сутки.
Конечно, использовать в питании крохи творог, купленный в обычном магазине, не допустимо – для этих целей годится только специальный детский. Впрочем, творожок можно приготовить и дома (он хранится в холодильнике не более 24 часов). Отечественные диетологи предлагают два варианта приготовления: пресный (кальцинированный) и кислый (кефирный).
Кальцинированный творог готовится с использованием купленного в аптеке раствора хлористого кальция. К 3 мл этого препарата добавляют 300 мл молока, которое предварительно кипятят и остужают. Полученную смесь размешивают, доводят до кипения (желательно использовать эмалированную посуду), затем охлаждают до комнатной температуры. Полученный творог откидывают на покрытое чистой марлей сито, отжимают и перекладывают в стерильную посуду.
Для приготовления кислого творога используется детский или однопроцентный кефир. Его наливают в банку, которую помещают в кастрюлю с водой. На дно кастрюли предварительно кладут матерчатую салфетку (чтобы банка не лопнула). Через 5 минут после закипания воды образовавшийся в банке сгусток откидывают на чистую марлю. Как только творог остынет его можно давать малышу. Для получения 50 грамм творога вам потребуется примерно 100 гр. кефира.
Кефир
Кефир, как и творог, обычно предлагают на «ужин» – в 18-часовое кормление. Начинайте также с малого объема (20-30 мл) и постепенно доведите его до 200 мл. Превышать рекомендуемый объем не стоит. Кормление проводите обязательно из чашки.
Конечно, это должен быть не «взрослый» кисломолочный напиток, а его детский вариант («Тема», «Агуша» и др.), состав и качество которого в наибольшей степени соответствует потребностям вашего малыша.
Возможно использование кисломолочных смесей, предназначенных для детей в возрасте от 6 до 12 мес. (особенно, если вкус традиционного кефира ребенку не нравится). Как и в случае с другими продуктами, не стоит кормить ребенка насильно. Но лучше не оставлять порцию недопитой (в крайнем случае, если порцию некому допить, чашку можно оставить в холодильнике до следующего дня).
Когда кисломолочные продукты будут введены в полном объеме, меню может выглядеть так:
6.00 – грудное молоко или смесь (200 мл)
10.00 – каша (150 мл), яйцо (Ѕ желтка), грудное молоко или смесь (50 мл)
14.00 – овощной бульон (20-30 мл), овощное пюре (150 мл), мясное пюре (35-40 г), грудное молоко
18.00 – кефир или кисломолочная смесь (170-180 мл), творог (20-30 г)
22.00 – грудное молоко или смесь (200 мл)
Другой вариант меню – для малыша, уже знакомого с соками и фруктовыми пюре:
6.00 – грудное молоко или смесь (200 мл)
10.00 – каша (150 мл), яйцо (Ѕ желтка), фруктовое пюре (30-40 мл), сок или грудное молоко (20-30 мл)
14.00 – овощной бульон (20-30 мл), овощное пюре (150 г), мясное пюре (35-40 г), сок или грудное молоко (60-70 мл)
18.00 – кефир или кисломолочная смесь (150 мл), творог (20-30 г), фруктовое пюре или грудное молоко (50-60 мл)
22.00 – грудное молоко или смесь (200 мл)
После любого приема пищи по желанию ребенка можно дать ему грудное молоко.
Хлеб и другие продукты
Если у вашего малыша уже есть передние зубы (к этому возрасту их может быть четыре-пять), то вместе с кефиром вы можете предложить ему специальное детское растворимое печенье. Попадая в рот, такое печенье легко растворяется под действием слюны, так что опасность поперхнуться практически исключена. Однако ребенок все рано должен есть только в вашем присутствии. Начинайте с малого, буквально с 3-5 г печенья, затем доводите до 10-15 г.
Общая рекомендация по хлебным изделиям: выбирая их для своего малыша, нужно иметь в виду, что на первом году жизни крохе можно давать только белый хлеб.
С того момента, когда малыш начал знакомиться с новой пищей отличной от грудного молока или смеси, большая часть времени была потрачена на постепенное введение новых продуктов и наблюдение за их усвоением. Поэтому возможности для разнообразия блюд практически не оставалось. Но после того, как вы убедитесь, что ребенок хорошо переносит кефир и творог (не болит животик, нет высыпаний на коже, нормальный стул), попробуйте вводить новые виды каш, овощных и мясных пюре. И не забудьте: все должно происходить постепенно. В день можно вводить только один новый продукт, не больше, причем начинать нужно с малых доз.
[1] Анемия – малокровие, состояние, для которого характерно снижение содержания гемоглобина в крови. Поскольку гемоглобин переносит кислород, его нехватка ведет к болезненным изменениям, связанным с плохим снабжением организма кислородом.
Меню ребенка по месяцам. Месяц 10-ый
Соки и фруктовые пюре
Если за прошедшие месяцы введение новых продуктов в рацион ребенка проходило без осложнений и болезненных реакций организма, если вам не приходилось прерывать процесс, откладывая дальнейшее расширение меню, значит, ваш малыш готов к появлению в его меню соков и фруктовых пюре. На сегодняшний день среди специалистов нет единого мнения о сроках их введения. Но в одном они сходятся: соки и фруктовые пюре в меню первогодки могут появиться гораздо позже, чем рекомендовалось ранее (в 3-4 мес., как первый продукт прикорма). Ведь, основной целью введения новой пищи в детский рацион является получение организмом малыша большей энергии и питательных веществ, необходимых для активного роста и развития, в то время, как грудное молоко или молочная смесь уже не могут обеспечить потребности довольно большого ребенка в основных питательных ингредиентах. Установлено, что питательная ценность фруктовых соков и пюре не велика, они всего на 2% обеспечивают организм крохи в витаминах, а также могут оказывать раздражающее действие на кишечник, вызывая вздутие, урчание, боль в животе и неустойчивый стул или аллергические реакции. Такие явления откладывают введение новых прикормов, и малыш остается в «проигрыше». Исходя из этого, педиатры и детские диетологи в первую очередь рекомендуют обогащать рацион ребенка продуктами, действительно имеющими питательную ценность: овощными пюре, кашами, мясными пюре. Появление же фруктовых соков и пюре в меню малыша можно рассматривать, как приятное дополнение. Поэтому одними из вариантов срока введения соков может быть такой: введение их после всех основных продуктов прикорма, примерно в 10 месяцев. Конечно, если ребенок переведен на искусственное вскармливание, то ему вполне можно вводить соки и фруктовые пюре в более ранние сроки (в 4-5 месяцев; считается, что желудочно-кишечный тракт малыша-искусственника успевает к этому сроку приспособиться к «чужой» пище), что соответствует методическим рекомендациям Министерства здравоохранения и социального развития России, существующим в настоящее время. Обычно знакомство начинают буквально с нескольких капель яблочного сока (как наименее аллергенного, обладающего хорошей усвояемостью и низкой кислотностью) в одно из утренних кормлений. Если сок пришелся крошке по вкусу, стул не изменился, а на коже нет высыпаний, то на следующий день смело увеличивайте порцию напитка до чайной ложки, а в дальнейшем постепенно доведите ее до 100 мл. Совсем не обязательно давать всю порцию сразу: разделите на два приема (на завтрак и обед; хранить открытую баночку следует в холодильнике). При использовании детских соков промышленного производства выбирайте осветленные и без добавления сахара. Для приготовления сока в домашних условиях Вам потребуется соковыжималка и простерилизованная посуда (для готового сока), но возможно и использование пластиковой терки (хорошо отмытые зеленые яблоки обдайте кипятком, очистите, натрите на терке, переложите в стерильную марлю и отожмите сок). Полученный сок обязательно разведите кипяченой водой (из расчета 1:1).
После привыкания к яблочному соку, крошке можно предложить и другие виды сока: грушевый, сливовый, вишневый, абрикосовый, персиковый, черносмородиновый; а также овощные: морковный, капустный, свекольный. Виноградный сок желательно отложить на более поздний период (после года), так как он усиливает газообразование в кишечнике, вызывая вздутие и боль в животе.
Поскольку ребенок уже хорошо знаком с густой пищей, после введения полного объема яблочного сока (и при условии его хорошей переносимости), можно предложить и яблочное пюре (начиная с 5-10 г и буквально за несколько дней доведя суточный объем до 100 г).
Таким образом, меню малыша может выглядеть следующим образом:
6.00 – грудное молоко или смесь (200 мл);
10.00 – каша (150 мл), яйцо (Ѕ желтка), яблочное пюре (30-40 мл), яблочный сок (20-30 мл);
14.00 – овощной бульон (20-30 мл), овощное пюре (150 г), мясное пюре (35-40 г), яблочный сок (60-70 мл);
18.00 – кефир или кисломолочная смесь (150 мл), творог (20-30 г), яблочное пюре (50-60 мл);
22.00 – грудное молоко или смесь (200 мл).
Но введение новых видов сока и фруктового пюре, опять же, должно быть постепенным (с наблюдением за стулом и кожными покровами).
Обратите внимание: некоторые виды соков и пюре обладают закрепляющим действием – способны вызывать запоры (черничный, черносмородиновый, гранатовый, вишневый соки, пюре из яблок и бананов), поэтому они полезны детям с неустойчивым стулом (конечно, не заменяя необходимое лечение при возможной патологии). А яблочно-абрикосовое пюре, пюре из чернослива, капустный и свекольный соки можно давать детям со склонностью к запорам.
Мясные блюда
Что еще изменится в рационе малыша десяти месяцев? Мясное пюре можно чередовать с фрикадельками, суфле или тефтелями. В магазинах или отделах детского питания продаются готовые фрикадельки из индейки или телятины в бульоне, выпущенные специально для детей (без добавления специй, консервантов, других вредных для детского организма добавок). Но их нетрудно готовить и самостоятельно.
Мясные рецепты
Отечественные диетологи рекомендуют следующие варианты приготовления мясных блюд.
Фрикадельки: мясо очищают от пленок, жира, пропускают через мясорубку вместе с размоченным в молоке пшеничным хлебом, вторично пропускают через мясорубку. Добавляют немного молока (смеси), сливочное масло и желток, хорошо вымешивают, формируют фрикадельки и варят в кипящей воде 10-15 минут.
Суфле из мяса животных или птиц: мясо, очищенное от пленок и жира сварить, пропустить дважды через мясорубку, добавить молоко (смесь), муку, яичный желток и тщательно перемешать, затем ввести взбитый в пену яичный белок. Массу выложить в смазанные маслом формочки и запечь в духовом шкафу до полной готовности примерно в течении получаса.
Опасность аллергии
Если у малыша отмечались аллергические реакции на какие-либо продукты, то с введением в рацион куриного мяса и рыбы стоит подождать (как минимум до возраста 1-1,5 лет). Таким детям рекомендованы мясо кролика, конина, индейка, постная свинина, говядина. Напоминаем, что к продуктам с высокой аллергенностью (то есть чаще других вызывающим аллергические реакции) относятся цельное молоко, рыба, яйца, морепродукты (креветки, мидии, кальмары и др.), морковь, помидоры, клубника, малина, апельсины, мандарины, киви, ананасы, гранаты, манго, дыня, хурма, шоколад, грибы, орехи, мед, пшеница, рожь.
Из продуктов со средней аллергенностью (но тоже не редко вызывающих аллергические реакции) следует отметить бананы и куриное мясо. Как правило, подобные продукты рекомендованы для использования в детском питании уже после того, как малышу исполнится год (а орехи, грибы, морепродукты – после 3 лет).
Необходимо помнить, что для здорового ребенка десяти месяцев необходимо до 100-150 мл дополнительной жидкости (ее можно предложить между кормлениями): это может быть кипяченая вода, отвар шиповника, а также настой из яблок. в сутки, а в жаркую погоду – до 180-200 мл. Приготовить отвар из шиповника совсем не сложно: вымойте и высушите плоды шиповника, измельчите, опустите в кипящую воду на 10 минут, затем настаивайте 3-4 часа (лучше в термосе). После этого процедите и добавьте немного фруктозы. Примерно так же готовится и настой из яблок: тщательно промойте яблоки, порежьте, залейте кипятком и прокипятите в течение 10 минут, а затем настаивайте в течение суток. В готовый настой можно добавить фруктозу.
Меню ребенка по месяцам. Месяц 11-ый
Чем, как и в каком объеме кормить малыша – одна из любимых тем долгих разговоров и дискуссий у молодых мам на детской площадке. Ведь здоровье малыша напрямую зависит от правильного питания. Конечно, об этом можно судить лишь по ряду факторов. Если малыш хорошо набирает в весе и прибавляет в росте (при этом вес ребенка соответствует его росту – нет избытка или дефицита массы тела по отношению к росту), если кроха весел, не раздражителен, спокойно спит, у него вовремя прорезываются зубы, психомоторное развитие соответствует возрасту, анализ крови в норме (количество эритроцитов и показатели гемоглобина нормальные, т.е., нет признаков анемии), при этом вы придерживаетесь рекомендуемых объемов кормления и набора продуктов, то, скорее всего, рацион ребенка правильный.
Одиннадцать месяцев – это тот возраст, когда малыш, с одной стороны, уже настолько подрос, что может получать практически все виды пищи (каши, овощи, мясо, творог и другие кисломолочные продукты, хлебобулочные изделия, фрукты), с другой – его питание имеет свои особенности.
Напомним:
– некоторые виды продуктов желательно вводить в более старшем возрасте (в 1-3 года), например, продукты, обладающие высокой способностью вызывать аллергию: экзотические фрукты, цитрусовые, орехи, цельное молоко, рыба и т.д.;
– степень измельчения пищи еще отличается от «взрослой»;
– отсутствие в пище специй, картофельного крахмала и других добавок;
– пища готовится на пару или отваривается. Предлагать жареные или приготовленные на гриле блюда не стоит минимум до 3-х лет.
Итак, меню ребенка в возрасте одиннадцати месяцев выглядит примерно следующим образом:
6.00 – грудное молоко или смесь (200 мл);
10.00 – каша (150 мл), яйцо (Ѕ желтка), фруктовое пюре (30-40 мл), фруктовый сок (20-30 мл);
14.00 – овощной бульон (20-30 мл), овощное пюре (150 г), мясное пюре (35-40 г), фруктовый сок (60-70 мл);
18.00 – кефир или кисломолочная смесь (150 мл), творог (20-30 г), фруктовое пюре (50-60 мл);
22.00 – грудное молоко или смесь (200 мл).
После каждого кормления (да и в любое время – по желанию ребенка) можно предложить грудное молоко.
Как разнообразить рацион малыша?
Что можно предложить ему, к примеру, на обед в качестве мясного блюда? Это и паровая котлетка, и суфле из различных сортов мяса, и фрикадельки. На гарнир – пюре из овощей (картофель, кабачки, тыква, морковка и т.д.). В качестве «закуски» к году здоровому ребенку разрешаются и салаты из сырых овощей (например, морковь, заправленная растительным маслом или салат из огурцов и помидоров с растительным маслом или натуральным йогуртом, или детскими сливками). Овощи натирают на терке. В конце обеда предложите малышу сок, кисель, компот из фруктов, настой шиповника.
Постепенный переход к «взрослому» режиму питания приведет к формированию завтрака, обеда, полдника и ужина плюс стакан детского кефира (детского питьевого йогурта) перед сном.
Завтрак – каша, желток, фруктовое пюре.
Обед – салат из овощей, суп, овощное пюре, мясное пюре (котлета, фрикадельки и т.д.), сок.
Полдник – кефир (детский питьевой йогурт), творог (творожное суфле), сок.
Ужин – овощное пюре, мясо или крупо-овощное блюдо, фруктовое пюре или сок.
Перед сном – кисломолочный напиток.
У некоторых мам может сложиться впечатление, что теперь нужно проводить на кухне целый день. Но все не так страшно. Вы вполне можете сочетать приготовление детских блюд в домашних условиях с продуктами промышленного производства. К примеру, приготовить овощной суп и добавить в него готовое детское питание – фрикадельки из индейки или говядины. Кстати, такие фрикадельки можно приготовить самостоятельно из свежего мяса, затем сформировать порции (например, 8-10 шт. в зависимости от их размера и возраста малыша). Хранить такие полуфабрикаты можно в морозилке и использовать по мере необходимости. Можно перемешать «домашнее» картофельное пюре с готовым пюре в баночке из моркови, кабачков или тыквы. Ассортимент предлагаемых в детских магазинах каш промышленного производства тоже весьма широк. Можно разнообразить завтраки, смешивая различные каши (к примеру, овсяную кашу с молоком и персиком и гречневую кашу).
И не забывайте о том, что готовить пищу нужно только в хорошем настроении, не говоря уже о том, что процесс кормления должен быть радостным и приятным как для вас, так и для ребенка
Меню ребенка по месяцам. 1 год
Если вы относитесь к мамам, до сей поры сохранившим лактацию, не спешите отлучать любимое чадо от груди. Исследования, подтверждают ценность даже эпизодических кормлений грудью ребенка второго года жизни. Итак, утром и вечером (или в любое время и в любом месте) продолжаем дарить малышу не только питание, а еще и чувство покоя, безопасности и уверенности в маминой любви.
Значительно расширился за это время и рацион малыша: теперь это не только грудное молоко или смесь, но и другие виды продуктов. Разберем подробнее.
Итак, на завтрак можно предложить кашу плюс половину желтка, фруктовое пюре (фрукты можно добавить в кашу). Годовалому малышу можно дать как безглютеновые (кукурузная, гречневая, рисовая), так и глютенсодержащие каши[1] (пшеничная, овсяная, манная). Объем каши остается прежним – 150 – 200 мл. Не забывайте добавлять в кашу сливочное масло (5 г). Из напитков – чай, настой из фруктов, сок. Другой вариант завтрака – паровой омлет, причем как из желтков, так и из белков. Суточная норма потребления яиц – Ѕ штуки, но так как вы дадите омлет всего 2-3 раза в неделю, разовая порция соответственно увеличится. К омлету – кусочек хлеба с маслом (в возрасте от года до полутора лет малыш может получать до 15 – 20 г сливочного масла в день) или сыром и напиток (компот, кисель). Хлеб для ребенка этого возраста лучше выбирать белых сортов, так как он легче переваривается (объем – до 40 г в сутки).
Обед можно начать с салата из овощей – из огурцов, помидоров или моркови, мелко покрошенных или натертых на крупной терке, с добавлением растительного масла (5-7 г) или сметаны (5-10 г). Варианты супов: молочный с вермишелью (обратите внимание: макаронные изделия дают не часто – примерно 1 раз в неделю, в небольшом количестве 30-35 г), овощной (из цветной капусты, щи, борщ и т.д., в том числе и супы-пюре). На второе – овощное пюре (после двенадцати месяцев к уже употребляемым овощам добавляют репу, свеклу, редиска, зеленый горошек, фасоль) и мясное блюдо (обратите внимание – мясо варится отдельно, не в супе) – пюре, суфле или тефтели. Не следует злоупотреблять картофелем, так как он содержит большое количество крахмала, способного провоцировать аллергию, учащенный стул, повышенное газообразование, избыточное накопление жировой клетчатки). Поэтому лучше, если объем картофеля будет составлять не более 1/3 от общего объема овощного пюре. После года рацион малыша расширяется за счет субпродуктов (язык, сердце, печень) и куриного мяса. Жирные сорта свинины, баранины, а также трудноусвояемое мясо утки и гуся для таких малышей не рекомендованы. И уж, конечно, не нужно предлагать ребенку колбасы, сосиски или сардельки. 1 – 2 раза в неделю вместо мяса дают нежирные сорта речной или морской рыбы (при отсутствии аллергической реакции) – например, хек или минтай. Введение рыбы в рацион должно проходить по всем правилам введения новых продуктов прикорма: с малых количеств (5 – 10 г), постепенно увеличивая объем, наблюдая за переносимостью (стул, состояние кожи). Суточная норма потребления рыбы для ребенка этого возраста составляет около 25 – 30 г, значит, предлагая рыбу пару раз в неделю, вы можете дать ребенку около 70 – 80 г рыбы за один раз. Из напитков приготовьте кисель, компот, настой фруктов или предложите ребенку сок (как свежевыжатый, так и промышленного производства, но обязательно специализированный детский).
На полдник (кроме уже знакомого малышу детского творога и кефира) возможно приготовление блюд из творога (творожное суфле, творожники со сметаной, ближе к полутора годам (счастливым обладателям большого количества зубов) – блинчики с творогом (конечно, не часто – раз в неделю). Кроме этого, дайте сок или фруктовое пюре, а также – нежирные сорта печенья (например, через день). Обратите внимание на необходимость использования в питании малыша только специализированных детских кефира и творога (контроль качества изготовления и состава детского питания выше, чем «взрослых» продуктов). Но из обычного покупного творога вы можете приготовить творожники и суфле (то есть предлагать малышу «взрослый» творог стоит только после тепловой обработки).
Ужин годовалого малыша может состоять из овоще-мясного или овоще-крупяного блюда ( варианты, предлагаемые отечественными диетологами – суфле из кабачков с мясным пюре, каша овсяная с тыквой, свекла тушеная с яблоками, рагу из овощей с мясным пюре) плюс сок или фруктовое пюре. Ассортимент предлагаемых фруктов (а также пюре и соков) в этом возрасте пополняется за счет введения так называемых экзотических фруктов (например, киви), а также цитрусовых (апельсины), клубники, других видов (если ребенок не пробовал их ранее) – крыжовника, малины, ежевики, вишни и клюквы. Обычно малышу предлагают не более 100 мл сока и не более 100 г фруктового пюре в сутки.
Перед сном – грудное молоко или кисломолочный напиток (детский кефир).
В рацион ребенка не должны входить (как бы этого не хотелось маме и – особенно бабушкам и дедушкам) торты, пирожные и тем более шоколадные конфеты. Если уж хотите побаловать крошку сладеньким – выбирайте пастилу, джем, варенье (лучше, если они будут на фруктозе), мармелад.
И помните основные правила: питание малыша в возрасте от года до полутора лет – четырех-пятиразовое, то есть с перерывом между кормлениями около 4 часов. Старайтесь соблюдать режим питания достаточно строго, чтобы у ребенка выработался условный рефлекс (то есть к определенному времени пищеварительная система будет готова к принятию и перевариванию пищи). Калорийность приемов пищи различна: самым калорийным должен быть обед, далее по убывающей – ужин, завтрак, полдник. Суточный объем питания (не считая жидкости) – 1000 – 1200 мл (подобные рекомендации сохраняются примерно до полутора лет).
Обязательно соблюдайте правила введения новых продуктов, следите за свежестью пищи и чистотой посуды малыша (а также его и своих рук) во избежание кишечной инфекции.
Глютен – растительный белок, содержащийся в некоторых злаковых: ржи, ячмене, овсе, а также в пшенице, из которой делают манную крупу, способный вызывать у детей раннего возраста поражение клеток тонкой кишки – целиакию и аллергические реакции, поскольку у малышей существует дефицит фермента пептидазы, расщепляющей глютен.
Когда болеет взрослый, у него появляются жалобы, по которым можно определить, что болит у человека, и, соответственно, назначить обследование. А малыш? Он не может конкретизировать, что болит и как. В данной ситуации очень важно начальное обследование, которое включает общий анализ крови и общий анализ мочи. Сегодня поговорим об анализе крови. Особую значимость занимают анализы при повышении температуры у детей, так часто встречающееся в раннем возрасте.
Общий анализ крови. Очень информативное исследование, которое позволяет определить наличие изменений в организме ребенка на самых ранних стадиях. Важно, что даже если интересующая цифра находится на границе нормы, проведение небольших профилактических мероприятий чаще всего приводит к нормализации состояния. Например, при количестве эритроцитов и гемоглобина на нижней границе нормы, необходимо внимательно просмотреть на содержание гемоглобина в клетках, распределение по объему и др. Коррекция диеты, режима, фитотерапия позволит вывести малыша из группы риска и не даст заболеть анемией. Начало инфекции сразу видно в анализе, можно четко сказать: вирус это или микроб, а ,значит, лечение будет совершенно различным.
При гипертермии у малыша особенно важно провести лабораторное исследование крови и мочи. Увеличение клеток «белой крови» может говорить о проблеме у малыша, при нормальных показателях можно подождать несколько дней, используя только жаропонижающие мероприятия. По сочетанию клеток крови, по процентному их соотношению, по СОЭ можно сказать очень многое, назначить следующее обследование, срочно назначить лечение, провести профилактику или просто подождать время.
Е.М. Резцова
Заведующая детским отделением клиники "Евро-Мед"
